Рак — вторая причина смерти людей во всем мире после сердечно-сосудистых заболеваний.
С таким диагнозом умирает каждый шестой человек. Самые распространенные онкологические заболевания — рак молочной железы, рак легкого и колоректальный рак. Хорошая новость в том, что именно их реально выявить до того, как болезнь станет необратимой. Расскажу, как это сделать.
- Нужно ли искать рак на ранней стадии
- Какой скрининг действительно работает
- Как делают скрининг на колоректальный рак
- Как делают скрининг на рак легкого
- Как делают скрининг на рак шейки матки
- Как делают скрининг на рак молочной железы
- Сколько стоит провериться на рак
- Как понять, что у вас повышен риск какого-то вида рака
- Какие обследования не подходят для онкоскрининга
- Какие симптомы должны насторожить
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам
Нужно ли искать рак на ранней стадии
Часто в рекламе частных клиник и лабораторий сквозят обещания найти рак любого типа до появления первых симптомов. Это кажется полезным, ведь чем дольше развивается рак, тем выше его стадия. А чем выше стадия, тем менее эффективным бывает лечение. В реальности такой закономерности нет.
Стадии рака — понятие, которое онкологи используют, чтобы классифицировать болезнь по стандартным категориям. Если опухоль не выходит за пределы органа, в котором образовалась, ее отнесут к первой стадии, а если обнаружены метастазы в другие органы и ткани — к четвертой.
При этом на прогноз влияет не только стадия, но и биологические характеристики опухоли — то, насколько она агрессивна. Поэтому онкологические болезни могут развиваться по-разному. Одни из них опасны уже в начале заболевания, другие прекрасно лечатся даже на поздних стадиях, а третьи прогрессируют и растут так быстро, что ежегодные медосмотры едва ли помогут диагностировать их в оптимальный срок.
По этой причине международные онкологические общества не советуют проходить полную диагностику, чтобы отыскать какой угодно рак на бессимптомной стадии. Это дорого и занимает много времени, в то время как сами исследования могут навредить здоровью человека.
Фактически многие клиники, приглашающие пациентов на полный онкочекап, просто пытаются продать как можно больше анализов и диагностических процедур за один раз.
Всегда ли нужен скрининг
На мой взгляд, основополагающий принцип во всей медицине — это баланс потенциального вреда и потенциальной пользы для пациента. Если мы делаем человеку какие-то обследования, в том числе и скрининговые, то он должен получать от этого преимущества, а не наоборот.
Казалось бы, именно своевременный скрининг дает возможность найти рак на ранней стадии и вылечить пациента. Но у любых диагностических мероприятий есть потенциальный вред. Например, маммография и компьютерная томография сопровождаются лучевой нагрузкой. Если мы начнем рекомендовать всем девушкам старше 18 лет ежегодно проходить маммографию для поиска бессимптомного рака, то вреда будет больше, чем пользы. У молодых девушек рак молочной железы — редкая штука. Значит, мы облучим множество абсолютно здоровых людей.
При другом методе скрининга, колоноскопии, есть небольшие шансы повредить стенку толстой кишки. Статистически для пациента риск невелик, если делать колоноскопию раз в 5—10 лет. Но если пациент будет проходить ее ежегодно или ежемесячно, вероятность осложнения значительно возрастет. И может оказаться, что шансов получить жизнеугрожающее осложнение от диагностики едва ли не больше, чем выявить опухоль на ранней стадии и спасти жизнь.
Кроме прямого вреда, есть и опосредованный. Иногда при обследовании врач находит новообразование, которое никогда не вырастет в большую опухоль, не причинит пациенту никаких неудобств и не приведет к его смерти. Но если мы что-то уже нашли, заглянуть в будущее врач не может. Ему приходится действовать по стандартному сценарию. Например, провести дополнительные тесты вроде биопсии, которая также иногда приводит к осложнениям. От всех этих обследований у пациента снижается качество жизни: то болит синяк на месте биопсии, то шалят нервы от ожидания.
Все это не означает, что обследоваться не нужно. Но важно понимать, что скрининг — не всегда полезное мероприятие. А его организация — непростое занятие. Поэтому, прежде чем советовать большому числу людей регулярно обследоваться по определенной программе, нужно убедиться в эффективности скрининга, оценив исследования с участием тысяч человек.
Какой скрининг действительно работает
Без оговорок врачи советуют делать скрининги лишь на некоторые виды рака. Такие исследования стоит проходить всем здоровым людям по определенному графику. Различия только в том, мужчина вы или женщина, сколько вам лет и курите ли вы.
В разных странах сроки и программы скрининга могут различаться из-за разницы в результатах национальных научных исследований, разной статистики по заболеваемости и организационных моментов. Мы выбрали три страны, чтобы показать различия в подходах к скринингам: США, Великобританию и Россию. Чтобы понять, какой график обследования подойдет именно вам, нужно обратиться к онкологу.
Как делают скрининг на колоректальный рак
Исследование: колоноскопия и иммунохимический анализ кала на скрытую кровь — лучше количественный.
Когда и сколько:
- США — с 45 до 75 лет. Колоноскопию делают раз в десять лет или анализ кала — раз в год;
- Великобритания — с 50 до 74 лет сдают анализ кала на скрытую кровь раз в два года;
- Россия — с 40 до 64 лет сдают анализ кала на скрытую кровь каждые два года, а с 65 до 75 лет — раз в год.
Полезно знать. Анализ кала не указывает прямо на рак, кровь в кишечнике может появиться из-за других проблем, например геморроя. Но если тест будет положительным, нужно убедиться, что кровь вызывает не опухоль. В этом поможет колоноскопия.
Можно сразу выбрать для скрининга колоноскопию, чтобы в процессе врач мог удалить найденные в кишке полипы. Это мелкие доброкачественные образования, которые иногда кровоточат, а иногда перерождаются в рак.
Колоноскопия — не самое приятное исследование. Вам придется готовиться к ней, принимая слабительные, чтобы очистить кишечник. В процессе в толстую кишку введут длинную гибкую трубку, которая позволит осмотреть стенки органа изнутри. При желании колоноскопию можно выполнить под наркозом или седацией.
В некоторых странах вариантом скрининга может быть и виртуальная колоноскопия — разновидность компьютерной томографии, которая позволяет получить детальное изображение кишечника без введения в тело колоноскопа. В США ее предлагают проходить в два раза чаще, чем обычную колоноскопию, — каждые пять лет. Но если на томограмме обнаружат полип или другое подозрительное образование, придется следом делать обычную колоноскопию, чтобы его удалить.
Как соотносятся российские и зарубежные рекомендации по скринингу рака
К сожалению, в России сейчас нет собственной программы массового скрининга колоректального рака. Но проблема роста заболеваемости и смертности от него для нас актуальна так же, как и для других стран. Так что рекомендую ориентироваться на зарубежные стандарты.
Большинство гайдлайнов предлагают начинать скрининг в возрасте 50 лет для людей со средним риском по колоректальному раку. Американское онкологическое общество снизило возраст начала скрининга до 45 лет. Для людей с повышенным риском рака рекомендации отличаются.
Идеальным сценарием скрининга считается колоноскопия в 45—50 лет и далее каждые 10 лет в сочетании с ежегодным иммунохимическим анализом кала на скрытую кровь. Колоноскопия не абсолютно точный метод, и анализы кала нужны для того, чтобы подстраховаться на случай пропущенной опухоли.
Я рекомендую пациентам сдавать иммунохимический анализ кала на скрытую кровь в лаборатории. Есть и домашние тесты, но у нас в России достать хороший тест для скрининга сложно.
Для пациента гораздо комфортнее проходить колоноскопию под седацией. У анестезии могут быть ограничения и риски, поэтому важно обсудить все плюсы и минусы ее использования с анестезиологом и лечащим врачом.
Во время скрининговой колоноскопии теоретически можно сразу удалить найденные полипы. Но на практике все зависит от опыта эндоскописта, оснащения и принятой в клинике тактики. Иногда врач сначала выполняет биопсию, то есть отщипывает от полипа кусочек для гистологического исследования. А уже после получения ее результатов принимает решение, нужно ли удалять полип.
Как делают скрининг на рак легкого
Исследование: низкодозная компьютерная томография, или НДКТ. Скрининг нужен только людям 50—80 лет, которые курят сейчас или бросили меньше 15 лет назад, при условии, что индекс курения составляет минимум 20 пачко-лет.
Один пачко-год — это столько сигарет, сколько человек выкурил бы за год, куря по пачке в день: 365 × 20 = 7300 штук. Но считают пачко-годы не по выкуренным за всю жизнь сигаретам, а навскидку. Если человек в среднем курит по полпачки в день, то два года курения считаются как один пачко-год. Если по две сигареты в день, то десять лет курения — это один пачко-год.
Когда и сколько:
- США — ежегодно с 50 до 80 лет;
- Великобритания — с 55 до 74 лет, но на государственном уровне скрининг пока недоступен — исследование проводят лишь в некоторых регионах;
- Россия — НДКТ не входит в диспансеризацию, но в Москве и Санкт-Петербурге есть пилотные программы скрининга для людей с высоким риском рака легкого.
Полезно знать. Низкодозная компьютерная томография помогает сделать множество снимков грудной клетки с разных ракурсов. После этого их объединяют в объемную картинку, на которой хорошо видны любые подозрительные уплотнения. Это самый молодой вид скрининга, который показал хорошие результаты в исследованиях, но пока только внедряется в систему здравоохранения разных стран.
Как делают скрининг на рак шейки матки
Исследование: Пап-тест и тест на ВПЧ. В российских рекомендациях Пап-тест также называют цитологическим исследованием. Этот анализ выполняют одним из способов:
- Врач берет мазок с шейки матки и наносит его на стекло, а затем мазок окрашивают по Папаниколау — это классический вариант цитологического исследования.
- Мазок берут специальной щеточкой и помещают ее в пробирку с раствором, а уже затем окрашивают его — такой метод называется жидкостной цитологией.
Когда и сколько:
- США — Американское онкологическое общество рекомендует проходить скрининг с 25 до 56 лет: раз в пять лет делать анализ на ВПЧ — отдельно или в комбинации с Пап-тестом — либо Пап-тест раз в три года. Другая авторитетная организация — Целевая группа по профилактическим услугам США — считает, что с 21 до 29 лет нужно сдавать Пап-тест раз в три года, а с 30 до 65 лет обследоваться так же либо делать анализ на ВПЧ раз в пять лет — отдельно или в комбинации с Пап-тестом;
- Великобритания — с 25 до 64 лет. Анализ на ВПЧ делают раз в пять лет. Если он положительный, дополнительно проводят пап-тест;
- Россия — с 18 до 64 лет Пап-тест раз в три года. Альтернативный вариант — Пап-тест раз в три года с 21 до 29 лет, а с 30 до 64 лет — Пап-тест + анализ на ВПЧ раз в пять лет.
Полезно знать. Практически все случаи рака шейки матки связаны с ВПЧ. Это группа вирусов, которые передаются половым путем или при тесном контакте кожа к коже. Одни типы ВПЧ вызывают появление бородавок и папиллом, но не повышают риск рака. Другие могут годами повреждать клетки и приводят к развитию злокачественных опухолей — шейки матки, анального канала, полости рта и глотки, вульвы, влагалища и полового члена. Подробнее о ВПЧ и о том, как от него защититься, мы рассказывали в статье «Кому и когда нужно привиться от ВПЧ: подробная инструкция».
В каком возрасте стоит начинать скрининг на рак шейки матки
В большинстве стран Европы скрининг на рак шейки матки рекомендуют начинать женщинам в 25 лет. При этом самые эффективные организованные программы скрининга, действующие в Нидерландах и Финляндии, начинаются с 30 лет. В США начало скрининга сдвинули на 21 год, но этот подход не имеет какого-то научного обоснования.
Выбор возраста начала скрининга на рак шейки матки опирается на два момента.
Во-первых, учитывается возраст, когда в среднем женщины начинают вести половую жизнь. Основная причина развития рака шейки матки — это хроническое наличие в организме ВПЧ, а он передается половым путем.
Во-вторых, это факт того, что у молодых женщин реже возникает хроническое течение ВПЧ. Чаще организм сам устраняет этот вирус. И даже если на скрининге находят какие-то изменения в шейке матки, это не значит, что они точно перерастут в рак.
Логично предположить, что если женщина не начала вести половую жизнь, то, скорее всего, ей не нужно проходить скрининг на рак шейки матки.
Если говорить о скрининге в России, то тут больше вопросов вызывает даже не возраст начала скрининга, а его организация и качество лабораторной диагностики.
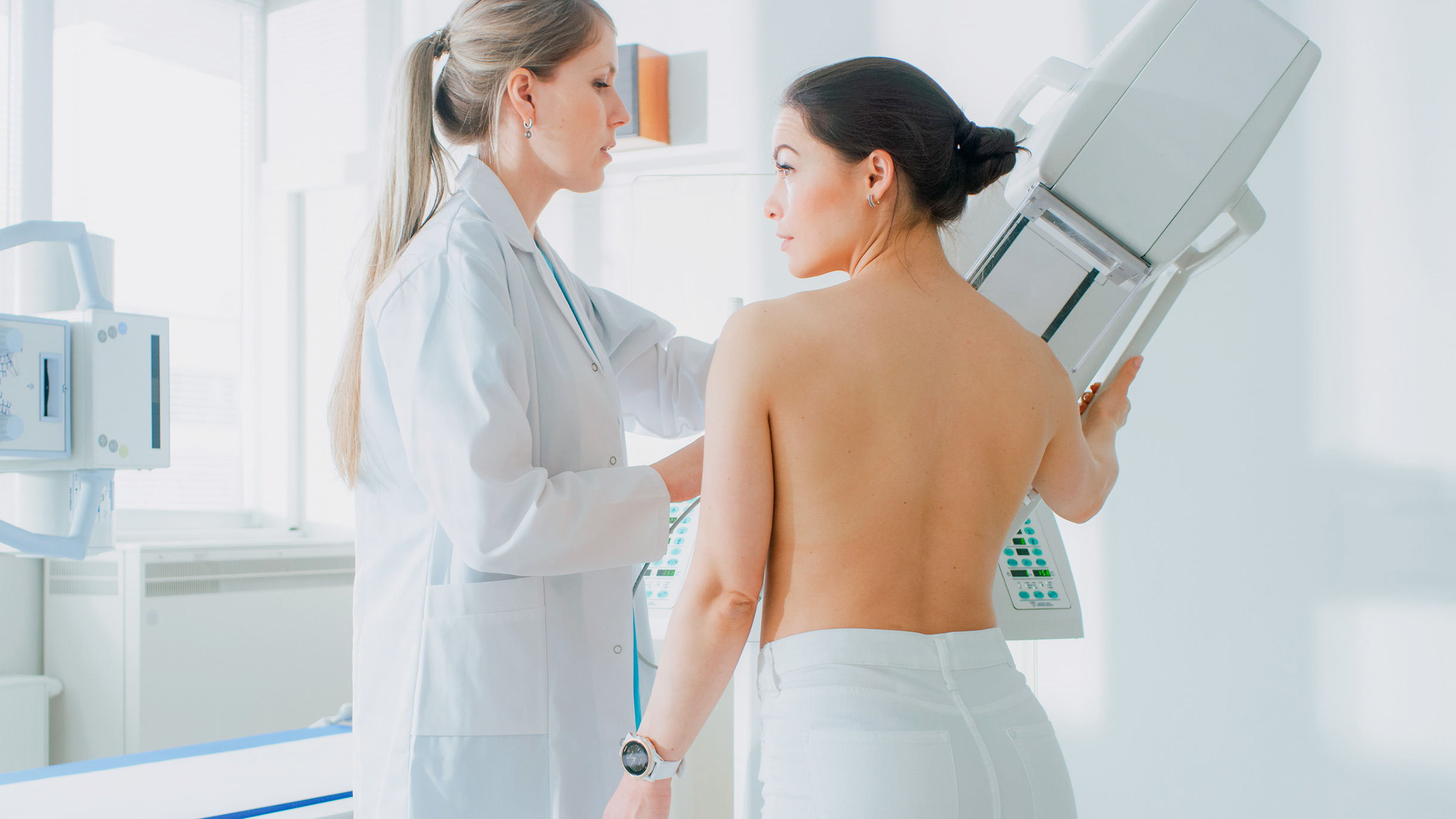
Как делают скрининг на рак молочной железы
Исследование: маммография — рентгеновский снимок молочной железы.
Когда и сколько:
- США — Американское онкологическое общество считает, что маммографию нужно делать ежегодно с 45 до 54 лет, а после продолжить ежегодное обследование либо проходить его раз в два года. А целевая группа по профилактическим услугам США рекомендует делать маммографию раз в два года в возрасте от 40 до 74 лет;
- Великобритания — c 50 до 71 года раз в три года;
- Россия — с 40 до 75 лет раз в два года.
Полезно знать. Во время процедуры грудь кладут на одну пластину маммографа и прижимают другой сверху. При этом могут возникнуть неприятные ощущения, но только так удается получить четкое изображение.
После этого врач анализирует снимки и выставляет оценку по специальной шкале BI-RADS — она позволяет стандартизировать полученный результат и определить дальнейшую тактику. Например, если в заключении стоит BI-RADS 1, значит, врач не обнаружил ничего аномального. А при BI-RADS 3 образование, вероятнее всего, доброкачественное, но пациентке порекомендуют наблюдаться у специалиста и повторить исследование через 3—6 месяцев.
Как часто стоит проходить маммографию
Самый спорный период для скрининга — с 40 до 49 лет, когда риск развития рака молочной железы ниже, чем после 50 лет. Пока большая часть врачей придерживается мнения, что нужно крайне осторожно назначать маммографию в этот период жизни женщины. Слишком высока вероятность ложноположительных результатов — когда подозрение на опухоль возникает, а опухоли нет.
Если говорить про Россию, с 50 лет женщине однозначно стоит делать маммографию раз в два года. До этого возраста можно обходиться осмотром молочной железы. С 2012 года это можно сделать на приеме у гинеколога. Правда, иногда пациенткам приходится напоминать об этом лечащему врачу, а в каких-то случаях даже сталкиваться с отказом. В такой ситуации советую сразу записаться на осмотр молочной железы к онкологу, а если он еще обладает специальностью «маммолог» — совсем замечательно.
Чтобы скрининг точно получился качественным, желательно сделать следующие вещи:
- До проведения маммографии попросить гинеколога или маммолога осмотреть и ощупать молочные железы и убедиться, что никаких уплотнений в них нет. Если они есть, пациентке назначают не скрининговую, а диагностическую маммографию, которую анализируют по другим критериям.
- Выбирать цифровую маммографию. Обычные рентгеновские снимки нельзя передать другому врачу в электронном виде. А еще бывают ситуации, когда их просто не отдают пациенту. Кроме этого, у цифровой маммографии ниже доза облучения, а полученный результат специалисту легче адекватно оценить.
- Прийти на маммографию на 5—11-й день цикла. Отсчет идет от первого дня менструации, а женщинам в менопаузе можно приходить в любой день. Исследование обычно проводит рентгенлаборант, ему стоит рассказать про операции на молочной железе и предыдущие находки на маммографии — на какой груди и какие именно, если что-то из этого было.
- Проверить, как рентгенолог описал результаты маммографии. Если в заключении нет шкалы BI-RADS, которую используют во всем мире, нельзя быть уверенным, что врач грамотный. По таким результатам стоит получить второе мнение в другой клинике. Здесь как раз пригодится цифровая маммография — если у вас на руках есть диск, маммограмму легко можно показать другому врачу. Насколько я знаю, сейчас некоторые врачи-рентгенологи даже работают удаленно, а значит, вы можете выбрать специалиста из другого города и отправить ему маммографию по электронной почте после предварительного согласования.
Сколько стоит провериться на рак
Бюджетный вариант: сходить на диспансеризацию в свою поликлинику. Там по ОМС можно сдать анализ кала на скрытую кровь, сделать Пап-тест и маммографию. Если тест на скрытую кровь оказался положительным, пациенту должны назначить ректороманоскопию или колоноскопию.
В программу диспансеризации не входит скрининг рака легкого. Если вы захотите сделать это исследование, за него придется платить самостоятельно.
Промежуточный вариант: подождать акций на исследования, которые иногда проводят клиники и лаборатории. Например, в октябре — месяце осведомленности о раке молочной железы — маммографию часто делают бесплатно или со скидкой. Акции бывают и в частных лабораториях, когда Пап-тест делают вместе с тестом на ВПЧ — так получается дешевле.
Дорогой вариант: сделать все анализы в частных лабораториях и пройти обследования в клиниках платно. Я посчитала примерный порядок цен для такого сценария.
Сразу оговорюсь: проходить все перечисленные исследования разом нет смысла. Каждому человеку нужны отдельные виды скрининга, но даже их не обязательно делать за один месяц — исследования можно пройти в течение года или двух лет.
Сколько стоят скрининговые обследования на рак в 2025 году
| Исследование | Цена |
|---|---|
| Колоноскопия под наркозом | В Москве — 15 000 ₽ В Санкт-Петербурге — 13 000 ₽ |
| Низкодозное КТ грудной клетки | В Москве — 4 000 ₽ В Санкт-Петербурге — 3 000 ₽ |
| Маммография | В Москве — 4 000 ₽ В Санкт-Петербурге — 3 000 ₽ |
| Пап-тест | В Москве — 2 300 ₽ В Санкт-Петербурге — 1 800 ₽ |
| Жидкостная цитология | В Москве — 2 500 ₽ В Санкт-Петербурге — 1 800 ₽ |
| Количественный иммунохимический анализ кала на скрытую кровь | В Москве — 1 400 ₽ В Санкт-Петербурге — 1 300 ₽ |
| Анализ на ВПЧ | В Москве — 2 000 ₽ В Санкт-Петербурге — 1 700 ₽ |
Как понять, что у вас повышен риск какого-то вида рака
Типы скрининга, о которых я говорила выше, предназначены для людей со стандартным риском рака, за исключением рака легкого. Но для некоторых людей риск может быть выше. Тогда скрининг начнут делать раньше, исследования будут проводить чаще или заменят их на какие-то другие. Например, вместо маммографии назначат МРТ молочной железы.
Обычно расширение скрининга происходит, когда у человека есть подозрение на наследственный опухолевый синдром. Этим термином называют унаследованные от родителей мутации, повышающие риск онкологии. Считается, что такие синдромы вызывают около 5—10% всех случаев рака. Подробнее об этом мы писали в статье «Правда ли, что рак передается по наследству?».
Какие факторы повышают риск развития рака
Рак может вызываться комплексом причин, а не только какой-то одной переменной. Поэтому, принимая решение об индивидуальной программе скрининга, мы учитываем большое количество факторов риска. Назову наиболее частые из них.
Семейная предрасположенность. Поводом для консультации с онкологом может стать наличие рака у членов семьи в возрасте до 50 лет. Наиболее важны ранние онкологические заболевания у матери, отца или братьев с сестрами. Случаи у более дальних родственников также имеют значение. На приеме онколог составит для вас схему потенциального наследования, чтобы разобраться в уровнях риска.
При этом далеко не все случаи рака наследуются. Например, гормонозависимый рак молочной железы или колоректальный рак у женщины 80 лет, скорее всего, не будет связан с генетикой. Плюс если есть серьезные факторы риска в виде вредных привычек или неблагоприятной окружающей среды, это тоже уменьшает вероятность, что дело в семейной истории.
Инфекции. Гепатиты B и C повышают риск рака печени. Поэтому за пациентами с диагностированным гепатитом нужно наблюдать иначе, чем за обычными людьми. Особенно высок риск, когда гепатит переходит в цирроз печени. В этом случае нужно регулярно выполнять УЗИ и фиброэластографию, чтобы не пропустить рак.
Вирус папилломы человека очень повышает риск развития рака шейки матки. К счастью, сейчас есть вакцины против ВПЧ, поэтому настоятельно рекомендую привить своих детей от этой инфекции и, возможно, задуматься о своей вакцинации. Бактерия Helicobacter Pylori является фактором риска развития рака желудка.
Вредные привычки: алкоголь и курение. Алкоголизм — фактор риска опухолей органов желудочно-кишечного тракта, головы, шеи. Исследования подтверждают, что злоупотребление спиртным повышает риск развития рака легкого. Но тут сложно отделить эффект самого алкоголя от эффекта курения: эти два фактора часто идут вместе. Табак сам по себе повышает риск рака легкого в 15—30 раз, но кроме этого повышает риск развития рака органов желудочно-кишечного тракта, головы и шеи, рака мочевого пузыря.
Абдоминальное ожирение. Это ситуация, когда жир скапливается на талии. Опасный объем талии для женщин — более 88 см, а для мужчин — более 102 см. Чем выше эти цифры, тем больше вероятность развития рака пищевода, толстой кишки и рака молочной железы.
Ультрафиолетовое излучение. В основном это фактор риска развития меланомы и других типов рака кожи. Но тут тоже важен комплекс причин. Риск выше у людей с наследственной предрасположенностью, со светлой кожей и случаями солнечных ожогов в детстве.
Какие обследования не подходят для онкоскрининга
Обследования, не включенные в международные рекомендации по онкологическому скринингу, не подходят для раннего выявления рака у среднестатистического человека. Например, некоторые клиники предлагают пройти МРТ в качестве скрининга рака молочной железы. Но такое исследование показано только людям с высоким риском этого типа рака. Еще часто можно услышать, что флюорография помогает выявить рак легкого. Но на самом деле этот метод подходит только для скрининга на туберкулез.
Кроме того, имеют значение сроки скрининга. Например, если в частной клинике предложили пройти колоноскопию в 30 лет, а потом повторять ее раз в год, при этом нет высокого риска развития колоректального рака, — это странно и подозрительно. В таких случаях лучше обратиться за вторым мнением.
Вот популярные, но бесполезные и даже вредные методы, которые многие клиники и лаборатории выдают за онкоскрининг.
МРТ всего тела. Это исследование нередко приводит к гипердиагностике — у человека могут найти какое-то неопасное образование, которое может оказаться доброкачественной опухолью или анатомической особенностью. Но такая находка запустит тревогу у пациента, ему предложат сделать биопсию или дополнительные исследования. В итоге человек потеряет время, деньги и нервы, ничего не получив взамен.
Онкомаркеры — опухолевые маркеры. Это анализы, которые помогают онкологам следить за уже выявленной опухолью и ее реакцией на лечение. Повышенный или пониженный онкомаркер у здорового человека не говорит о наличии у него какого-то типа рака. Часто названия таких анализов состоят из странных аббревиатур: CA125, HE4, РЭА, NSE или СА-242. Видите что-то похожее — уточняйте, не онкомаркер ли вам назначили.
УЗИ. Может использоваться в качестве дополнительной диагностики уже найденной опухоли, но как метод скрининга работает плохо.
Домашнее генетическое тестирование, особенно если по его результатам вам обещают не только выявить повышенный риск болезней, но и дать рекомендации по спорту, питанию и образу жизни в целом.
Иногда врачи действительно назначают генетические тесты на отдельные мутации — например, если у человека с уже диагностированным раком подозревают наследственный опухолевый синдром или в семье были частые случаи онкологических заболеваний. В этом случае результат теста может повлиять на частоту и методы скрининга. Но такие исследования следует проходить только по назначению врача.
Регулярные самообследования. Польза от самостоятельного осмотра груди или яичек остается под вопросом. Это может вызвать лишнюю тревогу, но при этом данных, что такое обследование помогает увеличить продолжительность жизни, нет.
Единственное, что стоит делать самостоятельно, — осматривать кожу раз в 1—3 месяца. Для этого можно воспользоваться методом ABCDE, который помогает обнаружить подозрительные родинки или их изменения: асимметрию, неровные края, неоднородный цвет, диаметр более 6 мм. Кроме родинок нужно обращать внимание на шишки, язвы или ранки, которые не заживают больше месяца.

Какие симптомы должны насторожить
Скрининг — это поиск заболеваний, которые себя никак не проявляют. Но, если у вас появляются тревожные симптомы, особенно если они прогрессируют или сохраняются долгое время, стоит обратиться к врачу. Это вполне могут быть признаки болезней, не связанных с раком, но настороженность не помешает.
- сильная усталость, которая не проходит после отдыха;
- длительное необъяснимое повышение температуры, ночная потливость;
- сильная головная боль;
- резкая потеря веса — более 5 кг, — если человек не менял режим питания и физических нагрузок;
- боль в какой-то части тела, которая усиливается со временем;
- проблемы с питанием — например, человек не чувствует голод или ему сложно глотать, он жалуется на боль в животе, тошноту и рвоту;
- уплотнение в любой части тела, особенно если оно не болит и растет;
- кашель или охриплость, которые не проходят в течение нескольких недель;
- беспричинное появление синяков, частые носовые кровотечения;
- поносы или запоры, появление крови в стуле;
- болезненное или учащенное мочеиспускание, кровь в моче;
- язвочки или ранки на коже, во рту, на половых органах, которые не заживают в течение нескольких недель.
Многие читатели найдут у себя хоть один из перечисленных симптомов. Но в большинстве случаев эти признаки не связаны с онкологическими заболеваниями.
Конечно, не стоит каждую головную боль считать симптомом опухоли мозга, но вот игнорировать кровь в стуле или зудящую второй месяц родинку действительно опасно.
Запомнить
- Не стоит искать бессимптомный рак любой ценой — это может принести больше вреда, чем пользы.
- Программа скрининга зависит от пола, возраста и того, курит ли человек. Абсолютно всем нужен только скрининг на колоректальный рак, женщинам дополнительно — на рак молочной железы и шейки матки. А некоторым курильщикам, даже бывшим, имеет смысл проверяться на рак легкого.
- Онкологический скрининг можно пройти бесплатно — в рамках диспансеризации — либо за деньги в частных медицинских центрах.
- При повышенном риске некоторых типов рака программа скрининга подбирается индивидуально — для этого нужно обратиться к врачу.
- УЗИ, МРТ всего тела, анализы на онкомаркеры и генетические тесты не относятся к онкологическому скринингу — проходить их для раннего выявления рака не стоит.
- Если появились тревожные симптомы, которые могут возникать из-за рака, нужно сразу обратиться к врачу.