Как я справляюсь с хронической мигренью
С мигренью я живу 30 лет, в последние годы приступы участились и стали тяжелее.
Если хотите обидеть человека, который страдает мигренью, в ответ на очередную жалобу скажите: «Да у кого не бывает головной боли? Прими таблетку, и все пройдет». Обида вам гарантирована, потому что мигрень — это не просто боль. Бонусом к болевым ощущениям идет тошнота, в тяжелых случаях рвота, невозможность на чем-то сосредоточиться, повышенная чувствительность к свету, звукам и запахам.
Мигрень — это болезнь, ухудшающая качество жизни, когда приходится жертвовать работой, общением с близкими, даже просто новой книгой, которую вы давно мечтали прочитать.
Расскажу, в каких случаях мигрень считается хронической, что делать, если голова болит очень часто и какие способы помогли мне.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что считается хронической мигренью
Согласно Международной классификации головных болей, хроническая мигрень — это головная боль, которая возникает чаще 15 дней в месяц на протяжении трех месяцев подряд и более.
При этом минимум восемь приступов в месяц должны соответствовать критериям мигрени. То есть у такой боли должны быть минимум два следующих признака:
- боль только с одной стороны головы;
- пульсирующая;
- усиливается при физической нагрузке;
- умеренная или сильная.
Кроме того, во время приступа боли должно быть что-то одно: тошнота или рвота либо повышенная чувствительность к свету или звукам.
Хронической мигренью страдает примерно 2% людей во всем мире. Такая мигрень сильнее снижает качество жизни, чем эпизодическая, она часто приводит к тому, что человек не может нормально работать.
Почему мигрень становится хронической
Хроническую мигрень можно описать так: это приступ мигрени, который никак не может закончиться, то есть один приступ перетекает в другой. Считается, что в таких случаях структуры головного мозга, отвечающие за возникновение боли, постоянно находятся в активном состоянии.
Хроническая мигрень всегда эволюционирует из эпизодической. Это происходит не у всех пациентов. Так, в России примерно 6—7% людей страдает хронической мигренью, а всего мигрень зафиксирована у 20% населения — хронической она становится менее чем у половины.
Превращение эпизодической мигрени в хроническую происходит по разным причинам, часть из них мы не знаем. Но некоторые факторы риска прогрессирования мигрени известны, например:
- женский пол;
- черепно-мозговая травма в прошлом;
- избыточный вес;
- храп;
- избыточный прием обезболивающих препаратов;
- не до конца снятый приступ мигрени, когда после приема обезболивающих остается незначительная головная боль.
Самые мощные факторы, которые приводят к хронизации мигрени, — тревожные и депрессивные расстройства. Точно неизвестно, почему так происходит, но понятно, что у таких расстройств и хронической мигрени есть общие биологические механизмы развития.
Как я с детства жила с головной болью и мне не могли поставить диагноз
Головной болью я страдаю с детства, уже около 30 лет. Если верить записи в медицинской карточке, то с 13 лет. Стабильно раз в неделю я пропускала школу из-за сильной боли, которую не могли снять обезболивающие. Диагноз тогда у всех врачей был один — ВСД, или вегетососудистая дистония.
Мне кажется, что именно желание найти ту самую «волшебную таблетку от головы» привело меня после школы в Волгоградскую медицинскую академию на фармацевтический факультет. Во время учебы я решила, что голова стала сильнее болеть из-за высоких нагрузок в институте, и стала принимать ноотропы, в частности пирацетам и другие, а также витамины группы В.
Как тогда многие считали, ноотропы помогают мозгу справиться со стрессом, хотя на самом деле у таких лекарств нет доказанной эффективности. Конечно, на мою мигрень они не влияли и облегчения не приносили.
Со временем становилось только хуже. Головные боли участились: два-три дня в неделю голова стабильно болела то справа, то слева. Боль нудно пульсировала в мозге и отдавала в глаз. Правда, в большинстве случаев была не слишком интенсивной и приглушалась обычными обезболивающими таблетками.
Однако случались и сильные приступы. Они часто начинались не с боли в виске, как обычно, а с шеи, и только через время боль появлялась в привычном для меня месте.
О том, что у меня мигрень, на тот момент я все еще не знала. В карточке рядом с ВСД появился еще один несуществующий диагноз — остеохондроз, на этом все и закончилось.

Про мигрень и препараты, которые были специально созданы для снятия приступов, — триптаны — я узнала, когда начала работать в аптеке. Просто увидела на полке коробочку с одним из средств, прочла инструкцию и решила попробовать.
Повторять мой эксперимент не нужно. Триптаны — серьезная группа препаратов с побочными эффектами и противопоказаниями. Назначать их должен только врач после постановки диагноза.
Выбранный мной препарат убрал боль примерно через 40 минут. Жить стало легче, даже несмотря на слабость и сонливость, которые появлялись после приема. Какое-то время я спасалась этим средством. Пока не случился первый очень сильный приступ, который уложил меня в кровать с дикой болью на три дня. Провокатором стал стресс, а боль не смогло снять ни одно из привычных средств, включая триптан, который я сама себе назначила.
После этого я опять пошла к неврологу в обычную районную поликлинику. Единственным исследованием, которое мне там назначили, стал рентген шейного отдела позвоночника. Скорее всего, потому что я пожаловалась на боль в шее, которая возникает перед приступом.
Рентген можно было пройти бесплатно по ОМС, но надо было ждать очереди, поэтому я сделала его платно в той же районной поликлинике за 350 ₽. Итогом было все те же ВСД, остеохондроз и «что-то не то с позвоночными артериями», курс массажа общей стоимостью 5000 ₽, капельницы «для сосудов» и снова ноотропы.
В 2017 году совершенно случайно наткнулась в интернете на лекцию о мигрени. Она и помогла понять, что лечение, которое мне назначали раньше, не имеет к этому никакого отношения. К тому моменту моя мигрень превратилась в хроническую, приступы участились, я страдала от головной боли до 25 дней в месяц.
Позже я обратилась в частную клинику. Визит стоил 1500 ₽, невролога выбрала по отзывам. Тогда я уже почти не сомневалась, что у меня мигрень, хотела подобрать схему профилактики приступов.
В частной клинике врач сильно удивилась, что до этого меня ни разу не отправили на МРТ головного мозга, и поспешила это исправить. На мой вопрос, зачем это нужно, последовал ответ: «Вы же ни разу не делали МРТ, на всякий случай надо». По итогу приема выдали направление на ненужные мне МРТ головного мозга с ангиографией и неподходящую схему лечения. Обследования делать я не стала.
Один положительный момент в моих походах все же был. Я наконец-то получила диагноз «цефалгия по типу гемикрании пароксизмальной» — это довольно редкая разновидность головной боли. Не мигрень, конечно, но хотя бы близко. Правда, это мне мало помогло. Врач прописал препарат, который улучшает кровообращение головного мозга, и лекарство, расслабляющее мышцы. Такое лечение никак не повлияло на мою мигрень.

Как у меня диагностировали мигрень
После визита в частную клинику я два года не обращалась к врачам, так как было некогда, кроме того, я немного разочаровалась в медицине за то время, что мне не могли помочь.
В 2021 году я все-таки обратилась к другому неврологу, тоже в частную клинику, так как боль продолжала мешать мне жить. Он в итоге поставил правильный диагноз, просто спросив меня:
- Когда головные боли стали беспокоить?
- Сколько дней в месяц за последние три месяца у меня болела голова?
- Как именно она болела: с какой стороны, боль пульсирующая или ноющая, насколько сильная по десятибалльной шкале?
- Менялся ли характер боли, если да, то как и когда это произошло?
- Какие лекарства я принимала для снятия приступа, насколько хорошо они мне помогали?
- Есть ли у меня другие хронические заболевания?
Невролог поставила мне диагноз «хроническая мигрень без ауры». Аурой называют различные неврологические симптомы, которые появляются за некоторое время до приступа боли. Это могут быть, например, нарушения зрения, пятна перед глазами, онемение лица или некоторых частей тела. У меня ничего такого не было.
За прием врача я заплатила 1500 ₽. Из-за дополнительных жалоб мне назначили анализы, за которые я отдала еще 1530 ₽: общий анализ крови, анализы крови для оценки функции щитовидной железы и на ферритин. Ферритин помогает оценить уровень железа, в некоторых случаях анемия может быть причиной головных болей, связанных с менструальным циклом.
К визиту врача рекомендую подготовиться заранее. Можно записать информацию на листке, чтобы ничего не забыть. Идеальный вариант — вести дневник головной боли, куда надо записывать частоту, продолжительность, силу, особенности приступов и то, что их, по вашему мнению, вызвало. Если раньше назначали МРТ головного мозга, УЗИ сосудов или другие исследования, они тоже могут пригодиться.

Ради интереса я решила подсчитать, сколько времени и денег отняла у меня головная боль за 20 лет с момента, когда я впервые попробовала самостоятельно снять приступ триптаном. Получилось, что на лекарства я потратила примерно 184 800 ₽.
- 184 800 ₽
- я потратила на таблетки за 20 лет лечения до постановки диагноза
Это очень приблизительный расчет, который не учитывает другие препараты, которыми я пользовалась, когда не помогали привычные таблетки. В действительности сумма затрат на лекарства будет еще больше.
До постановки диагноза на таблетки у меня уходило приблизительно 9240 ₽ в год
| Препарат | Сколько упаковок в год | Стоимость в год | Стоимость за 20 лет |
|---|---|---|---|
| Обезболивающие таблетки «Солпадеин» | 27 | 5670 ₽ | 113 400 ₽ |
| Суматриптан | 21 | 3570 ₽ | 71 400 ₽ |
Как ставят диагноз при мигрени
Если у человека болит голова, это не значит, что ему обязательно нужно сделать МРТ головного мозга, УЗИ сосудов шеи или другие исследования. Тщательное обследование нужно только в некоторых случаях, чтобы исключить опасные головные боли, связанные с какими-то заболеваниями, например онкологическими.
Невролог назначает дополнительные исследования, если видит угрожающие симптомы, их называют красными флагами:
- Головная боль сочетается с другими симптомами, например сыпью на теле или высокой температурой.
- Вместе с болью появляются неврологические нарушения, например пропадает зрение, возникает слабость в руках или ногах.
- Головная боль очень сильная и возникла внезапно, интенсивность ее нарастает.
- Головная боль впервые появилась после 55 лет.
- Головная боль изменилась — например, у человека раньше болела вся голова и не сильно, а стало болеть в области затылка и сильнее.
Если настораживающих симптомов нет, невролог может поставить диагноз после детального опроса пациента, никаких обследований для этого не понадобится. Первичные головные боли, не связанные с опасными заболеваниями, такие как мигрень и головная боль напряжения, отличаются друг от друга по характеру ощущений. Если врач выяснит, как, где, когда и после чего у человека болит голова, он в большинстве случаев может сразу поставить точный диагноз и подобрать правильное лечение.
Как у меня выявили тревожное расстройство
Многие пациенты с мигренью, особенно хронической, страдают генерализованным тревожным расстройством, депрессией, паническими атаками. Иногда они об этом не подозревают, как это было со мной.
В голове у меня без причины крутились беспокойные мысли, казалось, что обязательно должна случиться какая-то неприятность. Доходило до того, что, когда неприятности случались, я даже испытывала облегчение.
Были проблемы со сном. Часто я не могла заснуть или постоянно просыпалась ночью. Как итог, усталость уже с утра, отсутствие желания что-то делать, даже если раньше эти дела приносили удовольствие. Все это я списывала на головную боль и даже не думала, что причина может быть в другом.
На первом приеме невролог дала мне тест для оценки уровня тревоги и депрессии. Это случилось после того, как я рассказала о своих проблемах с постоянной тревогой и сном.
Тест состоял из утверждений с четырьмя вариантами ответов, из них нужно было выбрать тот, что больше всего подходил моему состоянию. Он и показал, что у меня была клинически выраженная тревога, которая делала приступы мигрени еще тяжелее.
Обязательно ли выявлять и лечить тревогу и депрессию у людей с мигренью
Пациентов с хронической мигренью всегда нужно тестировать на тревожные и депрессивные расстройства. Если этого не сделать, их можно пропустить, что негативно скажется на дальнейшем лечении:
- Терапия мигрени может повлиять на психическое состояние. Например, некоторые препараты для лечения хронической мигрени могут усугублять депрессию.
- Депрессия и тревога сами по себе сильно снижают качество жизни, их надо лечить.
- Будет сложно справиться с хронической мигренью, если есть невылеченная тревожность или депрессия. Эти состояния будут снова переводить мигрень в хроническую форму.
Для диагностики тревожных и депрессивных расстройств врач любой специальности может использовать простые скрининговые тесты, например госпитальную шкалу тревоги и депрессии, шкалы депрессии и тревоги Гамильтона, шкалу депрессии Бэка и другие. Если с лечением тревоги или депрессии врач не справляется, пациента надо направить к психиатру.
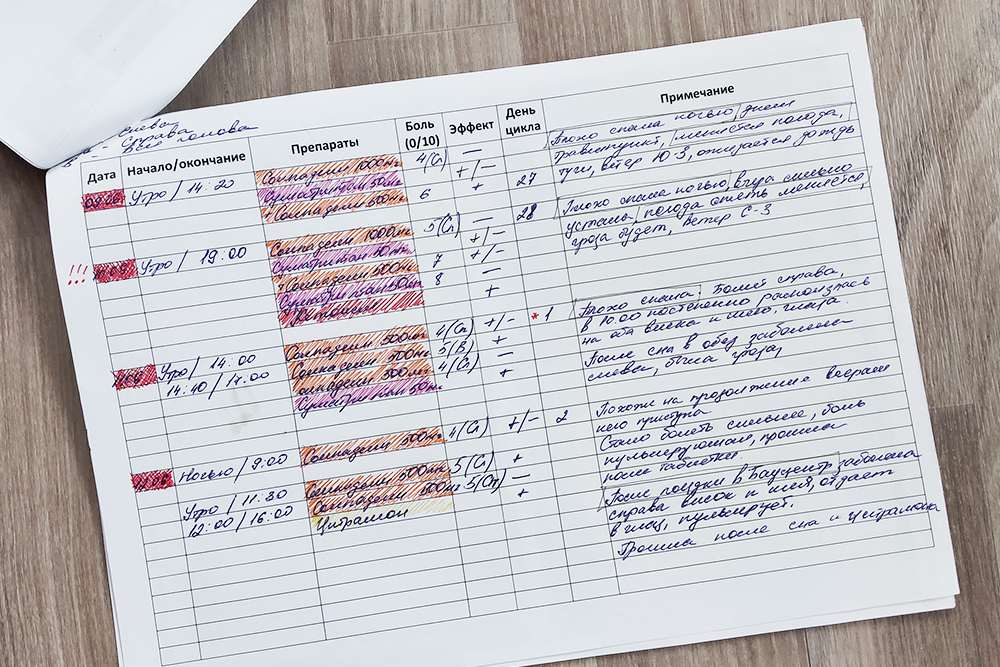
Как я отслеживаю частоту приступов мигрени
Дневник головной боли я начала вести далеко не сразу: забывала, не считала важным, да и просто лень было. Сколько дней в месяц у меня болела голова, я и так помнила.
Но когда я первый раз пришла на прием к неврологу, выяснилось, что не могу точно сказать, какие именно препараты и в какой дозе снимают приступ, не знаю, что их вызывает, кроме стресса и высокой нагрузки, и понятия не имею, как долго болит голова, если не принять вовремя таблетки.
Оказалось, все это важно как для постановки диагноза, так и для подбора максимально эффективной терапии. Еще дневник головной боли поможет контролировать количество обезболивающих препаратов, а значит, избежать развития абузусной головной боли, вызванной частым приемом лекарств.
С помощью дневника я увидела, что мигрень у меня вызывают еще и холод, отклонение от привычного распорядка дня и слишком много сна. Последнее стало для меня открытием. Многие ведь любят поваляться подольше в выходной день, оказалось, что при мигрени режим дня часто обязателен.
Для начала я сделала себе табличку, которую можно заполнять от руки. Потом у меня появились готовые формы для дневника головной боли, которые дал врач. Беда в том, что их тоже нужно заполнять вручную, я не всегда об этом вспоминала.


Хорошо, что сейчас есть множество бесплатных приложений, которые помогают следить за приступами головной боли. Например, телеграм-бот «Мигребот». Он сам напоминает о дневнике, спрашивает, как именно болела голова, рассказывает, сколько таблеток выпито за неделю и месяц, отправляет отчеты на почту.
В целом это удобный помощник, но мне не нравилось, как он отображает результат заполнения дневника — в виде простой таблицы. Я больше люблю графики и диаграммы, они нагляднее. Сейчас пользуюсь мобильным приложением «Компас мигрени».
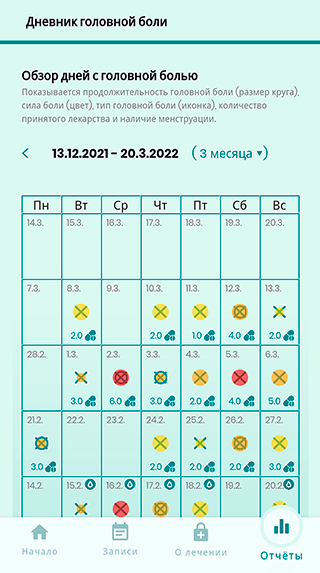
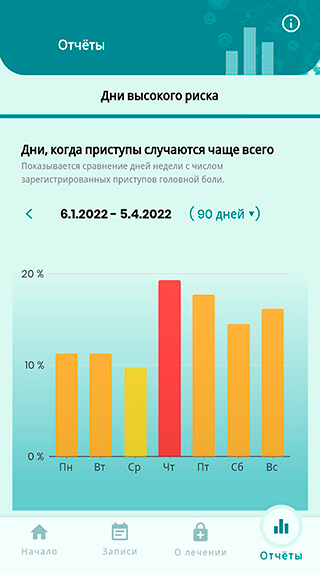
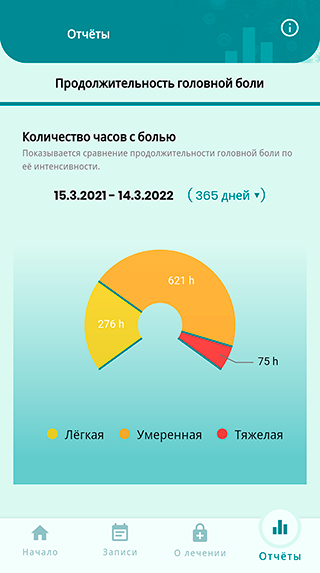
Как я снимаю уже возникшие приступы мигрени
На сегодняшний день мигрень нельзя вылечить полностью. Но существуют препараты, которые помогают взять заболевание под контроль.
Нестероидные противовоспалительные препараты и обезболивающие. Эти препараты можно купить в аптеке без рецепта, их действующие вещества — парацетамол, ибупрофен, напроксен и другие.
Как правило, сначала используют их, а если они не снимают приступы, назначают что-то еще. Я обычно принимаю такие лекарства в растворимой форме, они мне помогают быстрее.
Триптаны. Эти препараты специально разработаны для снятия приступов мигрени.
Всего существует семь препаратов этой группы, но в России доступны только три:
- Суматриптан — «Сумамигрен», «Амигренин», «Суматриптан-тева».
- Золмитриптан — «Зомиг», «Мигрепам», «Золмитриптан-СЗ».
- Элетриптан — «Релпакс».
Для меня суматриптан стал просто спасением, приступы снимал быстро и полностью. К сожалению, со временем он перестал работать, пришлось пробовать золмитриптан и элетриптан. Эти препараты в моем случае оказались не настолько эффективными.
Если приступ сильный, чтобы полностью снять его, мне приходится принимать 5 мг золмитриптана и 1000 мг парацетамола в комбинации с кофеином. После этого боль не всегда уходит, тогда через два часа выпиваю еще растворимый препарат «Фаспик». Когда боль несильная или приступ удается поймать в самом начале, достаточно двух таблеток «Солпадеина».
В месяц у меня сейчас в среднем уходит одна упаковка триптана плюс одна-две обычных обезболивающих.
Подобрать хорошую терапию для снятия приступа бывает не всегда просто. Казалось бы, заболевание одинаковое у всех, а вот обезболивающие и триптаны действуют индивидуально.
Препараты от тошноты и рвоты. При мигрени головная боль часто сопровождается тошнотой и рвотой. Чтобы ее снять, могут понадобиться дополнительные средства. У меня такое бывает редко. Но когда бывает, то вместе с препаратами для избавления от боли я принимаю еще и «Мотилиум», в особо тяжелых случаях — «Церукал».
Одной упаковки стоимостью 150 ₽ мне хватает примерно на три месяца.
Как часто можно принимать обезболивающие препараты, чтобы избежать абузусной головной боли
Обезболивающие средства и специальные препараты от мигрени — триптаны — хорошо снимают приступы головной боли. Но если они нужны более двух раз в неделю, стоит обратиться к специалисту, чтобы снизить частоту приступов и уменьшить количество принимаемых обезболивающих.
При приеме любых обезболивающих чаще двух раз в неделю возникает риск перехода мигрени в хроническую форму и появления абузусной головной боли, вызванной лекарствами.
Что я использую для профилактики приступов мигрени
Постоянно принимать обезболивающие таблетки нельзя, кроме того, частые приступы головной боли сильно сказываются на качестве жизни. Существует специальная профилактическая терапия, позволяющая уменьшить число приступов.
Лекарственные средства. Для профилактики мигрени неврологи используют несколько групп препаратов, например антидепрессанты, лекарства, снижающие давление, препараты для лечения эпилепсии и другие. Обычно их назначают при других заболеваниях, но они помогают и при хронической мигрени.
Прием таких препаратов начинают с самой маленькой дозы, которую постепенно на протяжении двух-трех недель доводят до минимально эффективной.
Оценить эффективность терапии очень просто. Если количество приступов уменьшилось минимум в два раза, значит, профилактика работает. При этом из-за побочных эффектов не должно страдать качество жизни.
Первый вариант моей профилактической терапии: гипотензивное средство метопролол плюс транквилизатор тофизопам. Эта комбинация вызывала у меня такое сильное головокружение, что я даже вставала с трудом. Я стойко принимала препараты две недели в надежде, что неприятные ощущения пройдут. Но лучше не становилось, при этом голова действительно стала болеть немного реже. Стоило такое лечение примерно 1200 ₽ в месяц.
На повторном визите врач заменила мне тофизопам на антидепрессант «Золофт», но и этот препарат мне не подошел. Такая схема стоила чуть дороже, примерно 1300 ₽ в месяц.
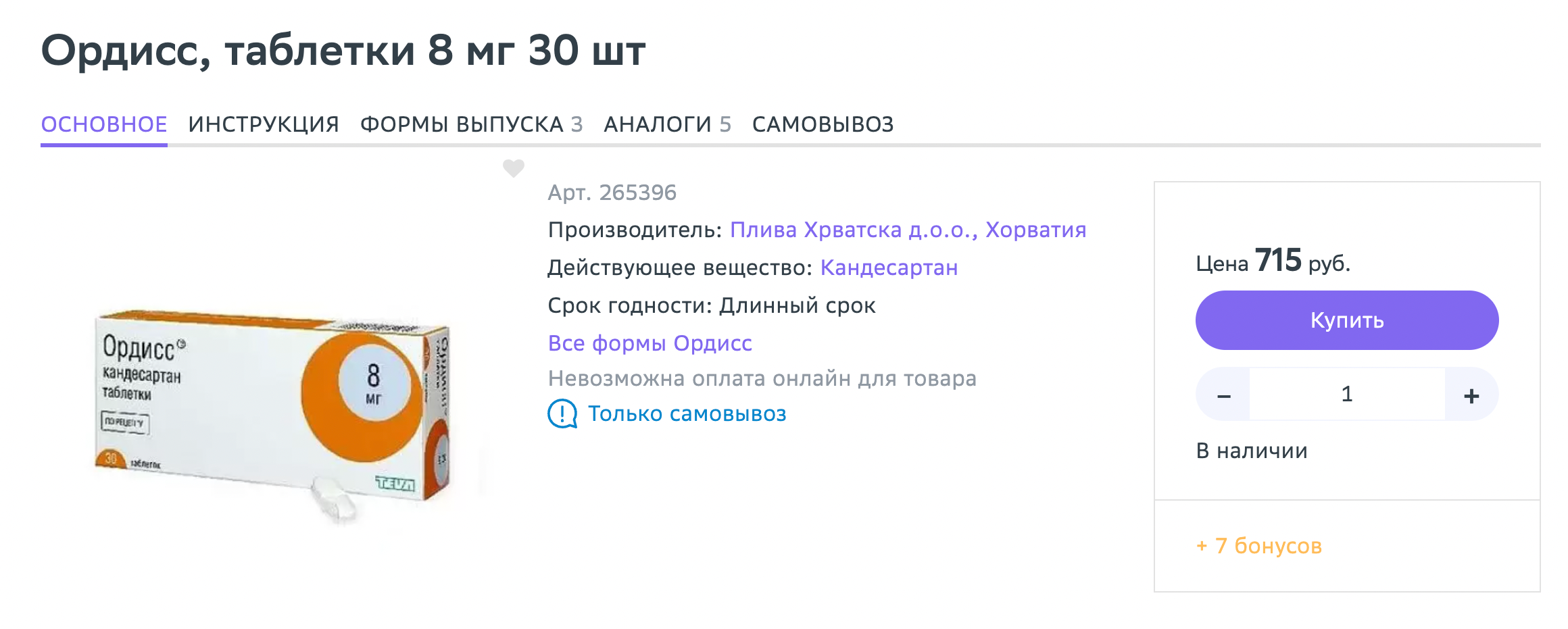
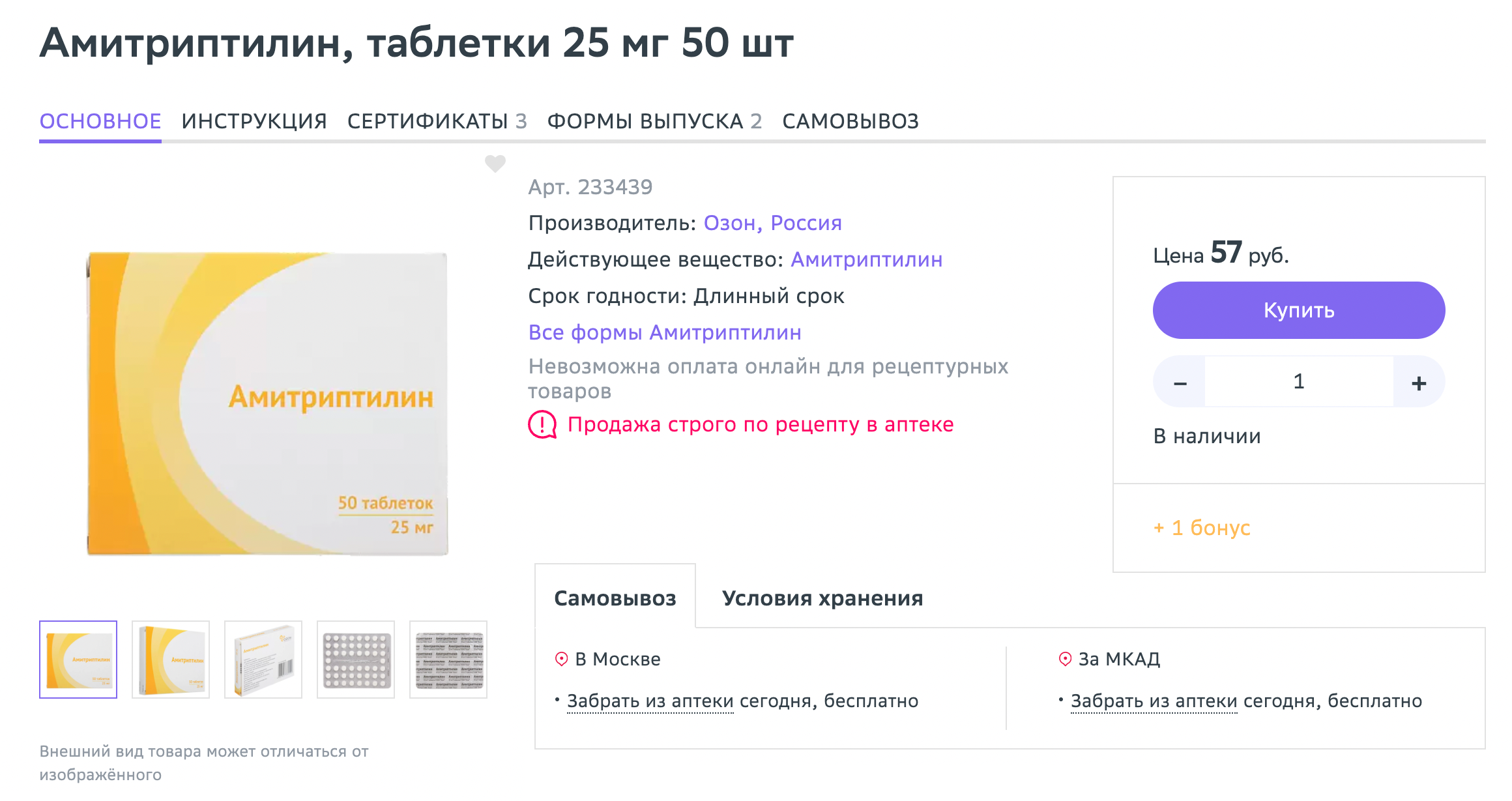
В итоге мы остановились на третьей схеме: средство от гипертонии «Ордисс» плюс антидепрессант амитриптилин — их я принимаю и сейчас.
На месяц мне хватало одной упаковки «Ордисса» и немногим больше половины упаковки амитриптилина. Стоит это примерно в 650 ₽.
Эффект от приема лекарств я заметила уже через месяц. Совсем мигрень не исчезла, но количество дней с головной болью снизилось с 20—25 до 15—17 в месяц. Уменьшилась сила приступов и их продолжительность, теперь в большинстве случаев для их купирования мне хватает двух таблеток «Солпадеина», я стала реже принимать триптан и другие препараты — раз пять в месяц.
Ботулинотерапия. Это инъекции ботулотоксинов, которые вызывают расслабление мышц и так помогают уменьшить частоту и силу приступов головной боли. При мигрени уколы делают в мышцы на голове и шее.
Ботулинотерапию я пока не пробовала. Остановила стоимость процедуры: в частной клинике она стоит около 35 000 ₽ и не всегда дает хороший эффект. Мы с неврологом оставили этот вариант на крайний случай.
На таблетки от мигрени я трачу около 2310 ₽ в месяц
| Препараты | Стоимость |
|---|---|
| Обычные обезболивающие | 1180 ₽ |
| Препараты для профилактики мигрени | 650 ₽ |
| Триптаны | 430 ₽ |
| Препарат от тошноты | 50 ₽ |
Как я попробовала профилактическое лечение моноклональными антителами
Впервые о моноклональных антителах я прочитала в 2018 году. Тогда эта группа препаратов только прошла клинические испытания и их начали применять в США и Европе. В России в 2020 году стали доступны два препарата: фреманезумаб — «Аджови» и эренумаб — «Иринэкс».
Такие лекарства блокируют действие CGRP — белкового соединения, участвующего в механизме развития мигрени. Антитела действуют выборочно, атакуя именно его.
Оба препарата выпускают в виде инъекций для подкожного введения. Препарат уже набран в небольшие шприцы, что очень удобно, особенно если делать уколы самостоятельно. Обычно схема применения такая: одна инъекция раз в четыре недели.
Эффект оценивают через три месяца, продолжительность терапии индивидуальна в зависимости от тяжести мигрени, но в среднем составляет 12 месяцев.
В 2021 году невролог рассказала про программу поддержки пациентов с мигренью, зарегистрировавшись в которой я могу получить первую инъекцию «Аджови» со скидкой примерно 70%, а все последующие — со скидкой 50%. Тогда мы уже один раз меняли препараты для профилактики приступов, обе схемы не помогли, поэтому решили попробовать такое лечение.
Я согласилась и купила первую упаковку, заплатив за нее 5400 ₽, вторая и третья обошлись мне в 16 500 ₽. Сейчас эта программа продолжает действовать — правда, цены на препарат могли измениться.
- 38 400 ₽
- я заплатила за курс из трех доз «Аджови»
Инъекции я делала сама в переднюю поверхность бедра. В инструкции подробно описано, как и куда можно колоть, на практике все оказалось очень легко. В месте укола у меня было покраснение и небольшая болезненная шишка, как будто я обо что-то ударилась. Больше никаких побочных эффектов не было.
В итоге мне не повезло. Я оказалась в той категории людей с мигренью, у которых моноклональные антитела к CGRP не работают. После трех уколов количество приступов осталось таким же, как и было до начала лечения. Как объяснил мне врач, у некоторых людей в развитии приступа ведущую роль играют совсем другие вещества.
На сегодняшний день не существует методов, которые помогают точно узнать, как именно развивается приступ у конкретного человека, поэтому выбор препарата — это всегда немного риск.
Есть еще одна новая группа препаратов — антагонисты белка CGRP, которые влияют не на сам белок, а на чувствительные к нему рецепторы. Первый из них — ремигепант, или Nurtec, — скоро может быть одобрен для применения в США и Европе. В России пока нет ни одного представителя антагонистов CGRP.


Как подбирают профилактическую терапию при мигрени
Главная цель профилактической терапии — повысить качество жизни пациента. Если препараты вызывают побочные эффекты и дискомфорт, терапию надо менять. Еще надо ориентироваться на плюсы и минусы препарата для конкретного пациента. Например, есть лекарства для профилактики мигрени, которые могут увеличить вес, — их не стоит назначать пациентам с такой проблемой. С другой стороны, существуют препараты, снижающие аппетит: для одного человека это может быть негативным эффектом, а для другого — наоборот.
При положительном результате профилактическую терапию нужно продолжать не менее 12 месяцев. Эффект может быть уже через месяц-полтора, иногда и быстрее — например, если используют моноклональные антитела. Но бросать лечение не стоит, нужно продолжать, так как есть вероятность рецидива, если отменить его раньше.
Как я попробовала нейростимуляцию тройничного нерва
Нейростимуляция тройничного нерва — методика для борьбы с мигренью, эффективность которой до конца не доказана. Для лечения используют прибор с красивым названием «Цефали» — Cefaly. Некоторые исследования его эффективности оплачены производителем аппарата, другие предоставляют некоторые доказательства эффективности, но проведены на небольшой выборке.
«Цефали» воздействует током небольшой частоты на тройничный нерв, который играет важную роль в развитии приступов мигрени. Это может повлиять на течение заболевания.
Аппарат выглядит как диадема эльфа, внутри него расположены электроды, которые посылают микроимпульсы к веточкам тройничного нерва, расположенным в области лба и над глазами.
Прибор стоит недешево — от 12 500 ₽ за сам аппарат и один электрод к нему, рассчитанный на 20 сеансов. Упаковка с тремя сменными электродами стоит от 1400 ₽. Поэтому для начала я решила просто попробовать, нашла клинику с такой услугой и записалась на прием. Первичный сеанс стоил 1000 ₽, а все последующие — 800 ₽. Курс лечения назначают индивидуально: от двух сеансов в месяц при редкой мигрени до ежедневных, если приступы частые.
Я была только на одном сеансе. В этот день у меня как раз болела голова. Обруч оказался намного легче, чем я думала, довольно удобный. К ощущениям от него надо было привыкнуть: как будто по коже бегает толпа мурашек на игольчатых ножках. Не сказала бы, что доставляет сильное неудобство, но и не очень приятно. Эффект я заметила: приступ не ушел полностью, но боль уменьшилась, в тот день я даже обошлась без таблеток.
Как это работает в долгосрочной перспективе, я не знаю. Мне рекомендовали ежедневные сеансы до тех пор, пока количество приступов не уменьшится. Но ездить в клинику каждый день у меня нет возможности, а покупать прибор домой слишком дорого.

Может ли нейростимуляция быть полезна для профилактики мигрени
Эффективность неинвазивной стимуляции ветвей тройничного нерва аппаратом «Цефали» ниже, чем у терапии в виде таблеток или инъекций.
Для профилактики мигрени такой аппарат надо использовать по 20 минут ежедневно в течение минимум трех месяцев. Зато побочных эффектов у такой терапии нет — правда, некоторые люди не могут переносить ощущения, возникающие во время работы аппарата.
Как я контролирую триггеры мигрени
Триггеры мигрени — это факторы, которые ее провоцируют. Самые распространенные — повышенные физические или эмоциональные нагрузки. Например, у меня, когда я одновременно училась и работала в аптеке, мигрень возникала чаще и сильнее, особенно после ночных смен.
Когда я окончила университет и стала работать только днем, мое состояние на время улучшилось. Но тяжелая смена или неприятности по-прежнему заканчивались приступом. Мигрень появлялась не только после негативных, но и после приятных событий. Например, поход в кинотеатр, на концерт или в гости всегда заканчивался головной болью.
Я пыталась с этим справиться с помощью успокоительных, таких как «Афобазол» и «Адаптол», принимала «Милдронат». Ни один из этих препаратов при мигрени не помогает, кроме того, у них вовсе нет доказанной эффективности. Но тогда я об этом еще не знала.
Еще одним триггером для меня оказалась еда. Тут мне немного повезло: единственное, от чего пришлось отказаться полностью, — это алкоголь, острая, маринованная и жирная пища. Что касается других распространенных триггеров, например шоколада, кофе, сыров или цитрусовых, — в небольшом количестве я могу их есть.
Моя мигрень позволяет выпить одну-две чашки не очень крепкого кофе, съесть несколько граммов шоколада или апельсин. Главное — не каждый день и не все вместе.
Еще на приступы мигрени влияет режим. Вставать и ложиться лучше в одно и то же время, никаких поблажек даже в выходной день. Сон не менее, но и не более семи-восьми часов в сутки.
Мне было тяжело следовать этому правилу. Я легко могла просидеть до утра с интересной книгой или сериалом, проспать до обеда в выходной день, переделать все дела без отдыха, потому что хочется побыстрее. Пришлось воспитывать себя. Не буду врать, что сейчас я строго следую составленному режиму, но честно пытаюсь.
Второй враг мигрени — это физическая активность. Для меня настоящим спасением стала йога. В зал ходить было лень, поэтому я занималась дома, по приложению на телефоне. Начинала с 15 минут через день, постепенно дошла до 40 минут. Было трудно, приходилось себя заставлять, но со временем привыкла. Стала получать огромное удовольствие от занятий и уже не понимаю, как раньше обходилась без них.
Запомнить
- Если головная боль возникает чаще четырех раз в месяц, пора идти к неврологу и выбирать метод профилактики. Хронической мигрень считается, когда приступов больше 15 в месяц, но до такого лучше не доводить.
- Диагноз при мигрени врач может поставить только по результатам опроса, если нет симптомов, которые свидетельствуют об опасных заболеваниях.
- Бесконтрольно принимать обезболивающие при мигрени нельзя, так как это может только усилить головную боль и увеличить число приступов.
- Стоит вести дневник головной боли, чтобы научиться ею управлять и понимать, из-за чего она возникает.
- Профилактическая терапия снижает частоту приступов при хронической мигрени, но препараты подбирают индивидуально, и на это нужно время.