Что такое эвтаназия и что о ней думают пациенты, врачи и юристы
Эвтаназия в том или ином виде легальна только в нескольких странах мира. В России эвтаназия уголовно наказуема, но каждый год в стране происходят случаи убийства из сострадания.
Споры о праве человека на добровольный уход из жизни из-за неизлечимой болезни ведутся как минимум с античности. Но чем больше развивается медицина, юриспруденция и этика, тем глубже становятся разногласия между сторонниками и противниками легальной эвтаназии. Пока противники во всем мире побеждают: число стран, где разрешена эвтаназия или всерьез обсуждают ее легализацию, не превышает двух десятков.
Мы изучили, какие виды эвтаназии бывают, как наказывают за убийство из милосердия в России и какие аргументы приводят противники и сторонники легализации процедуры.
- Что такое эвтаназия
- Аргументы за эвтаназию
- Аргументы против эвтаназии
- Есть ли альтернатива эвтаназии
- Допустимость эвтаназии для детей
- Разрешена ли эвтаназия в России
- В каких странах разрешена эвтаназия
- Отношение российского общества к эвтаназии
- Что российские медики думают об эвтаназии
- Отношение религии к эвтаназии
Что такое эвтаназия
Слово «эвтаназия» происходит от греческих слов eu — «хороший» — и thanatos — «смерть». Обычно их сочетание переводят как «легкая смерть». Эвтаназией называют процедуру безболезненного добровольного ухода из жизни в случае, если человек неизлечимо болен и испытывает невыносимые страдания. Эвтаназия происходит при содействии другого человека, чаще всего врача: путем его активного вмешательства или, наоборот, отказа от действий, которые бы продлили жизнь пациента.
Виды эвтаназии. Эвтаназия бывает активной и пассивной. При активной эвтаназии смертельное лекарство зачастую вводит себе не сам пациент, а другой человек, обычно врач.
Иногда при активной эвтаназии пациент самостоятельно принимает препарат, назначенный или подготовленный врачом, и таким образом сохраняет контроль над ситуацией.
Пассивная эвтаназия — прекращение искусственного жизнеобеспечения пациента, например отключение его от аппарата искусственной вентиляции легких.
В 2003 году эксперты Европейской ассоциации паллиативной помощи опубликовали документ, в котором критиковали привычное разделение эвтаназии на пассивную и активную. По мнению экспертов, эвтаназия может быть только добровольной и активной. А отказ от продолжения лечения пациента в безнадежных случаях или отключение его от систем жизнеобеспечения, если нет надежды на восстановление, предлагают рассматривать отдельно от эвтаназии. Мы тоже не будем затрагивать в статье тему пассивной эвтаназии.
Принцип двойного эффекта. Иногда говорят также о «принципе двойного эффекта». Раньше считалось, что использование наркотических анальгетиков для обезболивания пациентов ускоряет их смерть за счет побочных эффектов этих препаратов — а значит, их применение несет не только благо обезболивания, но и приближает смерть. Но нет убедительных доказательств того, что эти препараты способны ускорить смерть, поэтому в контексте эвтаназии рассматривать эту ситуацию неверно.
К тому же боль истощает пациента, ухудшая его физическое состояние: она нарушает сон и аппетит — отсутствие еды и сна отбирают у него силы. Еще боль снижает толерантность к стрессу и часто приводит к депрессии и суицидальным мыслям. Отказ от обезболивания у неизлечимых пациентов из-за страха приблизить смерть нельзя назвать рациональным и гуманным решением.
Как происходит эвтаназия. Эвтаназию чаще всего проводят с использованием веществ, угнетающих работу центральной нервной системы. Они сначала усыпляют человека, а затем отключают его дыхательную систему — в результате пациент умирает во сне.
Пациент может принять лекарство сам — например, в Австралии в большинстве случаев эвтаназия происходит именно так. Либо препарат вводят инъекционно — в тех странах, где это разрешено законодательством.
В России купить препараты, которые применяют для эвтаназии, без рецепта нельзя: они входят в список наркотических средств и психотропных веществ. За их нелегальную покупку и хранение грозит преследование по статье 228 УК РФ. В зависимости от объема купленного вещества наказанием может быть штраф, обязательные или исправительные работы, ограничение или лишение свободы. Если купить крупную или особо крупную партию, наказание предусматривает до 10 и 15 лет лишения свободы соответственно.
Сбыт таких препаратов через интернет наказывают лишением свободы на срок до 12 лет, а за продажу вещества в крупном размере суд может лишить свободы на 20 лет.
«Капсула смерти». Некоторые пытаются сделать процедуру эвтаназии технологичнее. В 2017 году один из активистов движения за легализацию эвтаназии Филип Ничке спроектировал и распечатал на 3D-принтере «капсулу смерти», которую назвал Sarco — сокращением от слова «саркофаг».
В капсулу подается сжатый азот, из-за чего находящийся внутри человек быстро теряет сознание и умирает. Применение Sarco не разрешено ни в одной стране.

Аргументы за эвтаназию
Аргументов в поддержку эвтаназии или против нее существуют десятки, и практически для каждого есть контраргумент. В целом свое мнение об эвтаназии люди формируют исходя из общих убеждений. Например, для религиозных христиан и мусульман эвтаназия неприемлема уже потому, что они уверены: жизнь человека не в его руках, а в руках бога, поэтому и распоряжаться ею самостоятельно он не может.
Эвтаназия — проявление гуманизма. Легальная эвтаназия позволяет неизлечимо больным людям выбрать «легкую смерть». Эвтаназию рассматривают как акт гуманизма и милосердия по отношению к человеку, который испытывает мучительную боль и не имеет шансов на улучшение.
Эвтаназия — вопрос телесной автономии. Биоэтика опирается на несколько принципов, среди которых уважение к автономии личности. Автономия пациента предполагает, что в отношении своего здоровья он принимает решения преднамеренно и с пониманием последствий — без внешнего давления. Задача врача — объяснить пациенту все последствия возможных решений, но заставлять человека жить против его воли нельзя.
Легализация эвтаназии снизит риск злоупотреблений. Даже криминальный статус эвтаназии не удерживает от нее, и каждый год происходят случаи убийства близких из сострадания. Запрет эвтаназии приводит к тому, что одни люди совершают преступление, а другие лишены возможности умереть достойно.
Кроме того, отсутствие легальных и четко прописанных правил эвтаназии создает поле для злоупотреблений. Как определить достоверно, был человек убит из милосердия или из корыстных побуждений? В каких случаях квалифицировать такое убийство как предумышленное, а когда опираться на сострадание как смягчающее обстоятельство? Легализация эвтаназии позволит создать правовое поле со строгой регуляцией процесса.
Легальная эвтаназия высвободит ресурсы на лечение больных, у которых есть шанс на выздоровление. Поддерживать жизнь людей, которые страдают и для которых нет перспектив лечения, дорого. Этот аргумент, на первый взгляд, может звучать очень цинично, но нельзя не отметить, что эвтаназия высвобождает ресурсы для лечения людей, у которых есть шанс.
По подсчетам экспертов, последний год жизни дорого обходится и системам здравоохранения, и семьям. Если при этом перспектив выздоровления нет, а человек страдает и принимает решение добровольно и осознанно — он должен иметь на это право.
Аргументы против эвтаназии
Легализация эвтаназии — скользкая дорожка. Она предполагает постепенное расширение числа случаев, при которых эвтаназия нормализована и разрешена. Сторонники этого тезиса утверждают, что постепенно такое расширение условий приведет к недобровольной или даже принудительной эвтаназии. А некоторые юристы утверждают, что судебная логика может в конечном счете способствовать снятию любых правовых ограничений на эвтаназию.
Действительно, если изначально смысл эвтаназии сводился к прекращению физических страданий человека, то сейчас в некоторых странах, в частности в Бельгии и Нидерландах, эвтаназия доступна и тем, кто страдает от депрессии, деменции или считает себя «уставшим от жизни». Расширяются не только условия для допуска к эвтаназии, но и возрастные рамки: например, в Нидерландах и Бельгии эвтаназия разрешена и несовершеннолетним.
Есть исследования, в которых этот вопрос изучают не в теории, а на основе опыта. В 2010 году была опубликована работа, анализирующая опыт эвтаназии в Нидерландах, — ее авторы пришли к выводу, что «нет никаких доказательств, что ее легализация приведет нас по скользкой дорожке к принудительной эвтаназии».
Люди могут решаться на эвтаназию под влиянием родственников. Этот аргумент можно разделить на два. Во-первых, есть риск прямого давления со стороны родственников, которые желают скорейшей смерти неизлечимо больному человеку из-за корысти или нежелания ухаживать за ним. Во-вторых, пациент может чувствовать себя обузой для родных и пойти на эвтаназию, желая избавить близких от мучений.
Эвтаназия — это самоубийство. Многие пациенты с неизлечимыми заболеваниями страдают от депрессии, но далеко не у всех из них она диагностирована.
Вероятно — особенно в странах, где налажена эффективная система медицинской помощи, — многие люди решаются на эвтаназию не из-за физических страданий, а из-за депрессии. По сути, для них это не эвтаназия, а самоубийство, в котором им помогают. Есть мнение, что полный охват диагностикой и лечением депрессии среди пациентов с неизлечимыми болезнями снизит число желающих обратиться к эвтаназии.
Вероятность ошибки. Противники эвтаназии также указывают на вероятность врачебной ошибки при постановке диагноза и лечении, а также на то, что хоть и редко, но даже пациенты, которым не давали шанс на выздоровление, могут пойти на поправку. В этом случае эвтаназия может стать фатальной ошибкой.
Обсуждать легализацию эвтаназии в России пока рано
Эвтаназия запрещена российским законодательством, а когда есть законодательная норма — в особенности запрет, — не вполне понятен контекст для этических дискуссий. И, хотя обсуждение этической составляющей эвтаназии важно, не стоит сводить его к дихотомии «разрешить или запретить»: так мы переводим этическую дилемму в плоскость юридических норм.
Эвтаназию нужно обсуждать в контексте проблем умирания. Эвтаназия как этический вопрос в медицине обсуждается в контексте проблем конца жизни и умирания. Когда речь заходит об эвтаназии, часто подразумевают наличие болезни или состояния, связанного со значительным снижением качества жизни человека, например постоянного проживания боли.
На фоне страданий у больного может возникать ощущение тщетности жизни, а у врача, если нет лекарства для облегчения состояния больного, — ощущение тщетности дальнейшего лечения. Поэтому важно рассматривать проблему объемно.
Само существование проблемы эвтаназии связано с несколькими моментами:
- качеством и доступностью медицинской помощи;
- общим состоянием системы здравоохранения — насколько справедливо она устроена и каково качество услуг для различных групп пациентов;
- доступностью паллиативной медицины, органной трансплантологии, качественной и своевременной диагностики в онкологии, сестринского ухода;
- каким образом разные звенья медицинской системы совместно работают над тем, чтобы у граждан не возникало желания уйти из жизни из-за болезни.
Часто вопрос эвтаназии возникает, если плохо развита паллиативная медицинская помощь — есть проблемы с ее доступностью и качеством. Например, уровень паллиативной помощи настолько низкий, что людям в терминальных стадиях болезней почти невозможно поддерживать нормальное качество жизни, — хроническая боль и плохая доступность обезболивающих наводят их на мысль об эвтаназии.
Конечно, существует и обратная сторона применения обезболивающих, яркий пример — опиоидная эпидемия в США. Но это всегда вопрос выстраивания баланса в системе здравоохранения. Важно наладить доступную и функционирующую систему медицинской помощи, которая бы решала проблемы, обозначенные выше.
Необходимо определить понятия. В России нет четкого определения понятия эвтаназии. Этическое измерение эвтаназии включает разговор как о прекращении медицинского вмешательства ввиду его тщетности — например, отключение жизнеподдерживающего оборудования, — так и о прямом введении смертельной инъекции.
Очень важно, чтобы в дискуссии участвовало медицинское сообщество, представители разных клинических направлений, поскольку проблема эвтаназии глубоко междисциплинарная как в медицинском, так и в социально-политическом плане. Отсутствие определенности в понятийном аппарате затрудняет саму дискуссию об эвтаназии в России.
Готовность общества к обсуждению. Еще один вопрос: готово ли общество к такой дискуссии? Здесь мне трудно дать положительный ответ. Например, несколько лет назад проводили исследование, посвященное этическим аспектам трансплантации. Выяснилось, что даже тему посмертного донорства органов, не говоря уже о проблемах смерти и умирания, очень неоднозначно и настороженно воспринимают как медицинские работники, так и общество в целом.
Есть ли альтернатива эвтаназии
Альтернативой эвтаназии считают хорошо налаженную и доступную систему паллиативной помощи. Поскольку основная причина обращения к эвтаназии — телесные страдания без перспективы улучшения, облегчение боли методами паллиативной медицины может быть приемлемым решением во многих случаях.
Кроме того, паллиативная помощь направлена не только на облегчение физических страданий человека, но и на работу с эмоциональными проблемами, которые возникают в конце жизни: ощущениями безнадежности, подавленности, одиночества и другими гнетущими чувствами. Эвтаназия не решает ни одну из этих проблем, она лишь способ уйти от них.
Некоторые эксперты даже считают, что нормально функционирующая система паллиативной помощи в стране — главное условие для легализации эвтаназии: так у человека будет выбор, как умирать, а допустимость эвтаназии не будет обоснована только финансовыми соображениями.
Есть мнение, что легализация эвтаназии может свести на нет развитие паллиативной помощи и ее применение, ведь последняя обходится дороже и сложнее организована. На эту тему проводили исследования, но их результаты противоречивы: в одних странах паллиативная помощь действительно страдает при легализации эвтаназии, но в других — нет.
Судя по всему, эвтаназия и паллиатив не противоречат друг другу, а могут быть встроены в единую систему помощи людям в конце жизни — например, как это устроено в Бельгии. Там легализована эвтаназия, а врачи и работники паллиативных служб сыграли важную роль в разработке ее методов. При этом Бельгия входит в список 20 стран с «развитой интеграцией» паллиативной помощи.
Допустимость эвтаназии для детей
Детская эвтаназия разрешена только в двух странах. Первой в мире ее легализовала Бельгия в 2014 году. В 2023 правительство Нидерландов разрешило проводить эвтаназию детям в возрасте от года до 12 лет. Ранее, в 2002 году, эвтаназия там была разрешена для детей старше 12 лет.
Гронингенский протокол. Тогда же, в 2002 году, врачи из Нидерландов опубликовали документ, названный Гронингенским протоколом.
Авторы протокола утверждали, что в стране практикуется эвтаназия младенцев с тяжелыми врожденными болезнями, несмотря на отсутствие законодательного разрешения. Из этого врачи сделали вывод: чтобы предотвратить неконтролируемую и неоправданную эвтаназию, а также избежать судебного преследования врачей, необходимо разработать правила. С этой целью они совместно с прокурором написали протокол, в котором содержатся рекомендации и конкретные требования, связанные с принятием решения об эвтаназии у младенцев.
Согласно протоколу, для младенческой эвтаназии должны быть соблюдены следующие условия:
- Диагноз и прогноз должны быть точными.
- Страдания ребенка должны быть безнадежными и невыносимыми.
- Диагноз, прогноз и факт невыносимых страданий должны быть подтверждены хотя бы одним независимым врачом.
- Оба родителя должны дать информированное согласие на эвтаназию.
- Процедура должна выполняться в соответствии с принятыми медицинскими стандартами.
Формально эвтаназия для детей младше одного года и сейчас нелегальна в Нидерландах — как и везде в мире, — но прецедентное право до сих пор защищало врачей от судебного преследования, если они соблюдали все эти условия.
Аргументы против детской эвтаназии. Критики легальной детской эвтаназии указывают на то, что эвтаназия для взрослых опирается на концепцию автономии человека и его право самостоятельно решать свою судьбу, но это условие не может быть соблюдено в случае с детьми, а тем более младенцами.
Информированное согласие родителей на эвтаназию ребенка — недостаточное основание. Во-первых, родители полагаются на мнение экспертов, принимая свое решение, и нет гарантий, что они правильно оценивают ситуацию, действуют не под давлением и не введены в заблуждение. Во-вторых, решение родителей может быть предвзятым из-за эмоциональных, физических и финансовых трудностей, с которыми они сталкиваются, ухаживая за ребенком с тяжелой болезнью.
Разрешена ли эвтаназия в России
Какой закон запрещает эвтаназию в РФ. В России закон запрещает медицинским работникам осуществлять эвтаназию — как в результате специальных действий, так и бездействием. А если врач нарушит эту норму, его будут судить за убийство .
Недопустимость эвтаназии для российских врачей регулируется и профессиональным этическим регламентом. В тексте «Клятвы врача России» — аналога клятвы Гиппократа — сказано: «Получая высокое звание врача и приступая к профессиональной деятельности, я торжественно клянусь <…> никогда не прибегать к осуществлению эвтаназии».
При этом пациент вправе отказаться от медицинского вмешательства или потребовать его прекращения. Тогда врач должен разъяснить ему возможные последствия решения и оформить письменный отказ от медицинского вмешательства с подписью пациента или его законного представителя. То есть при активном желании человека отказаться от медицинской помощи, зафиксированном в письменном отказе, случай не будет считаться эвтаназией, даже если отсутствие лечения приведет к смерти.
Если же человек не может отказаться от медицинской помощи, потому что он без сознания, врачи будут проводить реанимационные мероприятия, пока не зафиксируют смерть мозга.
Точно так же врач не вправе прекращать мероприятия, которые искусственно поддерживают жизнь пациента, — например, отключать аппарат искусственной вентиляции легких, если больной дышит с его помощью. Даже если пациент предварительно оформил нотариально заверенный отказ от реанимационных действий и этот документ попал в руки врачей, в экстренной ситуации они не обязаны на него ориентироваться.
Родственники тоже не могут принять решение об отказе от реанимационных действий или искусственного жизнеобеспечения пациента. А если и попытаются, врачи могут расценить это как воспрепятствование оказанию медицинской помощи — за это предусмотрена уголовная ответственность.
Ответственность за подпольную эвтаназию. Случаев эвтаназии, совершенной врачами, в российской судебной практике я не нашла. Но есть десятки дел, когда эвтаназию осуществляли родственники или знакомые страдающих от боли людей. Суд в таком случае может расценить мотив — сострадание — как смягчающее обстоятельство и назначить относительно мягкое наказание.
Например, в 2012 году суд назначил условное наказание мужчине, который задушил свою мать, тяжело болевшую раком. Отмечается, что она в течение нескольких месяцев просила его об этом и дважды совершала попытки самоубийства.
Но так бывает не всегда: в похожей ситуации в 2008 году мужчина, убивший свою жену, получил 10 лет колонии строгого режима. Хотя лечащие врачи женщины подтвердили, что она мучилась и прожила бы недолго.
Сострадание не освобождает от ответственности за убийство
Эвтаназия — это действия, так или иначе направленные на убийство, поэтому просьба неизлечимо больного человека, высказанная им самим, может быть смягчающим обстоятельством, но не освобождает от уголовной ответственности.
Чтобы легализовать эвтаназию, нужно вносить изменения не в отдельные нормативные документы, а в Конституцию страны, поскольку в ней закреплено, что человек и его права — высшая ценность и государство должно охранять жизнь и здоровье граждан. С моральной точки зрения, возможно, и есть смысл в эвтаназии, поскольку у каждого от рождения есть право выбора и свобода воли, но в нашем правовом поле без глобальных изменений законов легализовать ее не получится.
Некоторые российские юристы призывают хотя бы выделить эвтаназию в самостоятельный состав убийства со смягчающими обстоятельствами — это позволило бы уменьшить разброс в мерах, которые суд избирает для наказания людей, решившихся на умерщвление близкого из-за его мучений.
Консультанты по эвтаназии. В социальных сетях десятки русскоязычных сообществ, посвященных эвтаназии, где в том числе активны так называемые консультанты. Это анонимы, которые за небольшую плату или даже бесплатно объясняют, как гарантированно и безболезненно уйти из жизни. В сети много упоминаний о таких консультантах, а вот информации об открытых делах или приговорах в их отношении найти не удалось.
В каких странах разрешена эвтаназия
К началу 2024 года эвтаназия разрешена в 12 странах мира. Больше 50 лет она была легальна только в Швейцарии: там еще в 1942 году приняли закон, разрешающий эвтаназию, если у ассистирующего в ней нет корыстных мотивов. Правда, активно применять его стали только в 80-е. Помощь врача при этом ограничивается предоставлением лекарства — пациент должен принять его сам.
Позднее эвтаназию легализовали в Нидерландах, Бельгии, Люксембурге, Колумбии, Канаде, Австрии, Новой Зеландии, Испании и Австралии, Португалии. В США эвтаназия разрешена в 11 территориальных единицах: штатах Калифорния, Колорадо, Гавайи, Монтана, Мэн, Нью-Джерси, Нью-Мексико, Орегон, Вермонт, Вашингтон и округе Колумбия.
Некоторые европейские страны, например Франция (сайт недоступен в России), готовят законодательную почву для легализации эвтаназии.
Правила выполнения эвтаназии в каждой стране свои, общее для всех — необходимость подтвердить, что состояние человека безнадежно, хотя бы у двух независимых врачей. Еще законодательства прописывают минимальное время между получением одобрения на эвтаназию и ее осуществлением — обычно от 10 дней до 12 недель, — чтобы человек мог еще раз обдумать свое решение, оставить предсмертные указания и попрощаться с близкими.
В одних странах разрешена эвтаназия только для пациентов, которым поставлен смертельный диагноз, или тем, кто, по оценкам врачей, умрет в течение полугода. В других странах люди, живущие с хроническими, изнурительными и неизлечимыми заболеваниями, которые приводят к невыносимой боли, тоже могут обратиться за эвтаназией, даже если их жизни напрямую в ближайшие месяцы ничто не угрожает.
В нескольких государствах допускается эвтаназия для людей с хроническими психическими заболеваниями.
В ряде стран разрешен только самостоятельный прием препарата пациентом, тогда как в других осуществлять эвтаназию могут врачи или практикующие медсестры, если пациент не желает или не в состоянии принять препарат самостоятельно.
В некоторых странах сейчас ведется работа по созданию документов, которые бы разрешали и регулировали эвтаназию. Например, в 2020 году Федеральный конституционный суд Германии объявил запрет эвтаназии противоречащим основному закону страны.
В каких странах доступна эвтаназия
| Страна | Человек принимает лекарство сам | Лекарство дает врач или человек принимает его сам | Терминальные состояния | Тяжелые хронические соматические заболевания | Тяжелые хронические ментальные заболевания | Год легализации |
|---|---|---|---|---|---|---|
| Португалия | — | + | + | + | — | 2023 |
| Австралия | — | + | + | — | — | 2022 |
| Новая Зеландия | — | + | + | — | — | 2021 |
| Испания | — | + | + | + | + | 2021 |
| Австрия | + | — | + | + | — | 2021 |
| Канада | — | + | + | + | + | 2016 |
| Колумбия | — | + | + | + | + | 2015 |
| Люксембург | — | + | + | + | + | 2009 |
| Нидерланды | — | + | + | + | + | 2002 |
| Бельгия | — | + | + | + | + | 2002 |
| 12 штатов в США | + | — | + | — | — | Разные годы с 1994 |
| Швейцария | + | — | + | + | + | 1942/1980-е |
Отношение российского общества к эвтаназии
Самый масштабный и актуальный опрос отношения к эвтаназии среди россиян проводил ВЦИОМ еще в 2019 году. По результатам опроса, только 51% россиян вообще знает, что это такое.
Социологи спрашивали о допустимости эвтаназии для разных категорий людей. Оказалось, что наименьшее отторжение вызывает эвтаназия для людей с тяжелыми неизлечимыми болезнями, которые приводят к сильным страданиям. Но и в этом случае только половина россиян ответила, что нужно разрешить эвтаназию. Более лояльно отвечали молодые люди и жители крупных городов — 64 и 58% соответственно.
При этом 81% россиян выступает против разрешения эвтаназии всем желающим после 60 лет, а 89% опрошенных считают, что нельзя ее разрешать всем желающим старше 18 лет.

Что об эвтаназии думают российские медики
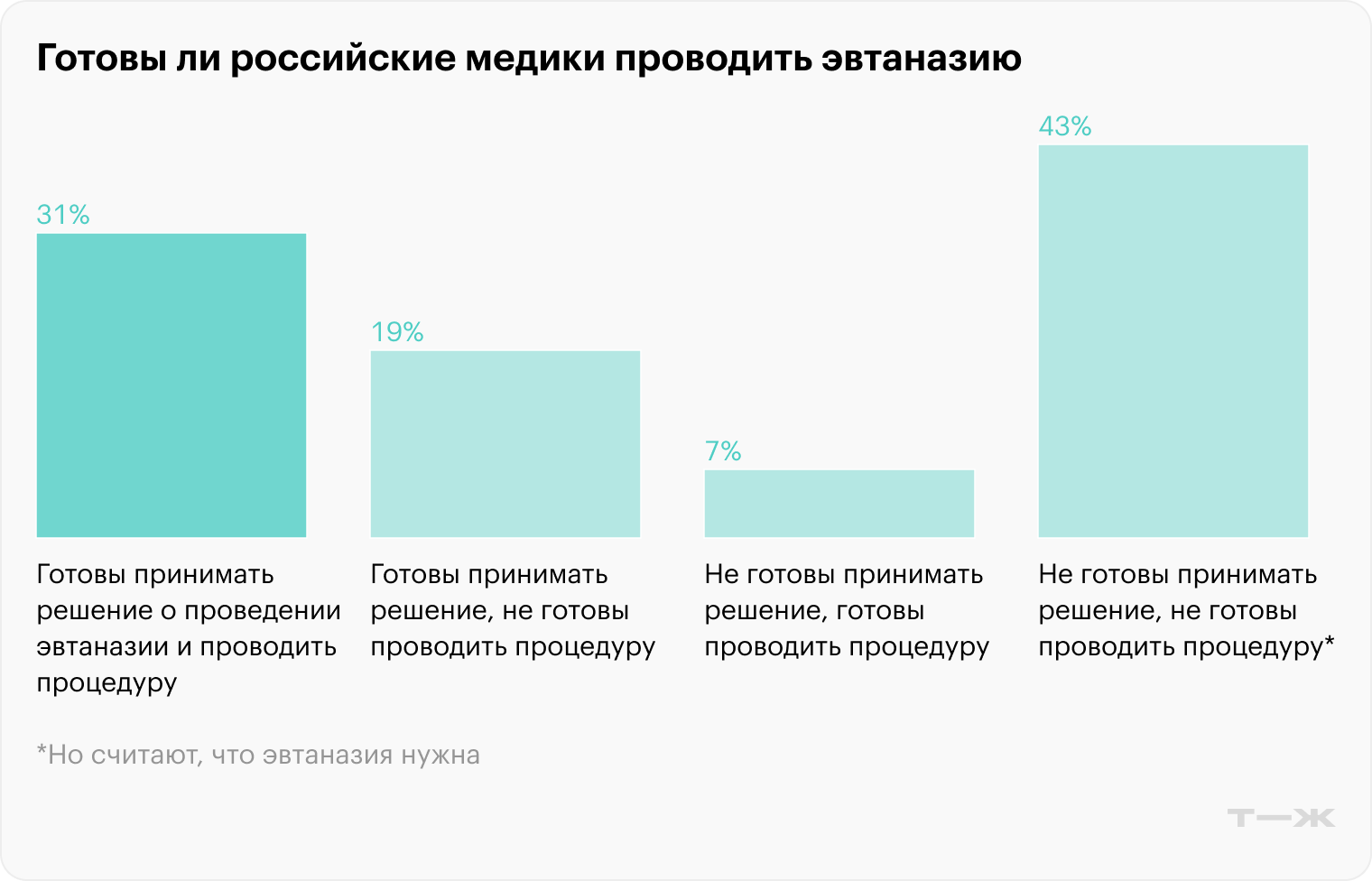
По результатам опроса врачей, проведенного в 2020 году, сторонниками эвтаназии себя назвали 58%. Но самостоятельно принимать решение о допустимости эвтаназии в отношении конкретного пациента и проводить такую процедуру готов только 31% врачей.
Чаще всего врачи, выступающие за эвтаназию, аргументировали свою позицию:
- Желанием помочь пациенту избежать мучений.
- Бессмысленностью продления жизни, когда угасли витальные функции.
- Дороговизной поддержания жизни на стадии умирания и в вегетативном состоянии.
Эвтаназия не может быть профессиональной обязанностью врача
Эвтаназия может быть благом для пациента, его родственников и даже врачей. Но легализация эвтаназии создаст благоприятные условия для людей со злым умыслом.
К примеру, согласие на эвтаназию может быть подписано под давлением родственников, которым нужно наследство и надоело ухаживать за больным.
Есть и другие проблемы: информация о состоянии здоровья может быть неверной или неполной, а это приведет к неправильному решению. К тому же человек в тяжелом физическом состоянии — это часто человек с оглушенным сознанием. Как он может адекватно решить, жить ему или нет? А порой пациент просит о смерти лишь по причине нестерпимой боли или физической дисфункции, с которой он не может совладать из-за недоступности медицинской помощи.
Как анестезиолог-реаниматолог, я считаю, что неизлечимо больной человек вправе уйти без боли и дискомфорта, а тяжелобольные дети заслуживают этого вдвойне и не должны умирать дома на руках у эмоционально и физически обессилевших родителей. Поэтому я выступаю за создание системы качественного и доступного паллиативного ухода в специализированных центрах.
С этим до сих пор есть проблемы — даже в городах-миллионниках. А для тех, кто хочет доживать последние дни дома, но нуждается в адекватном обезболивании и уходе, нужно формировать выездные бригады специалистов.
Я думаю, что ни при каких обстоятельствах эвтаназия не должна входить в обязанности врача. Паллиатив — да, а эвтаназия — это про какую-то новую, отдельную специальность, которой пока нет.
Отношение религии к эвтаназии
Большинство мировых религий не одобряют эвтаназию, а некоторые борются с ней.
Римско-католическая церковь — одна из наиболее активных и влиятельных организаций, выступающих против эвтаназии в тех странах, где процедура разрешена. Представители конфессии не только осуждают эвтаназию, но и побуждают своих прихожан отказываться от нее — в частности, не допускают пациентов, планирующих эвтаназию, к таинствам, включая исповедь и миропомазание больных.
При этом к прекращению бесперспективного лечения Римско-католическая церковь относится более лояльно. В 2017 году папа римский Франциск заявил участникам медицинской конференции в Ватикане, что прекращение лечения неизлечимо больных людей может быть признано моральным.
Русская православная церковь тоже выступает категорически против эвтаназии. В 2016 году по итогам встречи патриарх Кирилл и папа римский Франциск опубликовали совместную декларацию, где заявили, что «распространение эвтаназии приводит к тому, что престарелые и больные люди начинают ощущать себя чрезмерным бременем для близких и общества в целом».
Нельзя помочь человеку, убив его
Церковь выступает против эвтаназии, потому что у нее совершенно иное, отличное от светского, понимание смысла болезней, страданий и врачевания. Смысл человеческой жизни не в счастливом существовании, а в достижении вечной жизни. И, соответственно, болезнь и страдания посылаются как своего рода средства очищения от грехов, средства духовного совершенствования.
Поэтому церковь, конечно, не против врачебной помощи и облегчения страданий, в том числе любой формы паллиативной медицины, обезболивания, даже с использованием наркотических анальгетиков и лекарственных форм притупления сознания. Но она выступает против эвтаназии, поскольку это намеренное, сознательное лишение человека жизни при помощи медицинского работника. Эвтаназия — это вовлечение и пациента, и врача в грех, который отдаляет их от вечной жизни.
Врач не может убивать независимо от мотива, его задача — лечить, облегчать страдания и помогать тем самым человеку двигаться к богу и вечной жизни. Нельзя помочь человеку, убив его.
Ислам. Все исламские доктрины также считают эвтаназию грехом и преступлением — и для пациента, и для врача. Но, если у пациента безнадежное и смертельное заболевание, отказ от лечения считается допустимым.
Иудаизм. Акцент на ценности человеческой жизни и, следовательно, ее сохранении занимает центральное место и в иудаизме, но внутри этой конфессии есть множество ветвей, в некоторых из которых отношение к эвтаназии более либеральное.
Буддизм. Учитывая отсутствие общепризнанного свода священных писаний и современной центральной власти в буддизме, трудно сформулировать окончательный буддийский взгляд на эвтаназию. Предполагают, что, поскольку страдание — часть естественного порядка, баланса и справедливости во Вселенной, согласно буддизму, эвтаназия не может облегчить муки и просто отложит их до следующей жизни.
Индуизм представляет собой разнообразную систему верований и культурную систему с несколькими школами и ветвями, и единого отношения к эвтаназии в них нет.
Запомнить
- Эвтаназией называют процедуру безболезненного добровольного ухода из жизни в случае, если человек неизлечимо болен и испытывает невыносимые страдания. Обычно эвтаназия происходит при содействии медицинского работника.
- По определению экспертов Европейской ассоциации паллиативной помощи, эвтаназия может быть только добровольной и активной. Другие выделяют также пассивную эвтаназию — прекращение искусственного жизнеобеспечения пациента, например отключение его от аппарата искусственной вентиляции легких.
- В России эвтаназия запрещена, за нее предусмотрено уголовное наказание. Но в некоторых случаях суд определяет мучения погибшего как смягчающее обстоятельство и присуждает относительно мягкое наказание.
- Почти все мировые религии выступают категорически против эвтаназии, при этом допускают обращение к медицинской помощи для облегчения боли и страданий.
- Большинство специалистов — врачей, юристов, философов — сходятся на том, что альтернативой эвтаназии может быть доступная и качественная паллиативная помощь.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov