Зачем нужна гастроскопия и что о ней стоит знать
Когда мне в первый раз назначили гастроскопию, я не находил себе места — так было страшно идти на обследование.
Наверное, каждый слышал о пугающем шланге, который надо проглотить, — это и есть гастроскопия. На самом деле процедура не так страшна — она длится всего несколько минут, а при сильном дискомфорте, например из-за выраженного рвотного рефлекса, ее можно сделать под седацией.
Расскажу, как проводится гастроскопия, зачем она нужна, какие варианты процедуры существуют и как к ней правильно подготовиться.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам
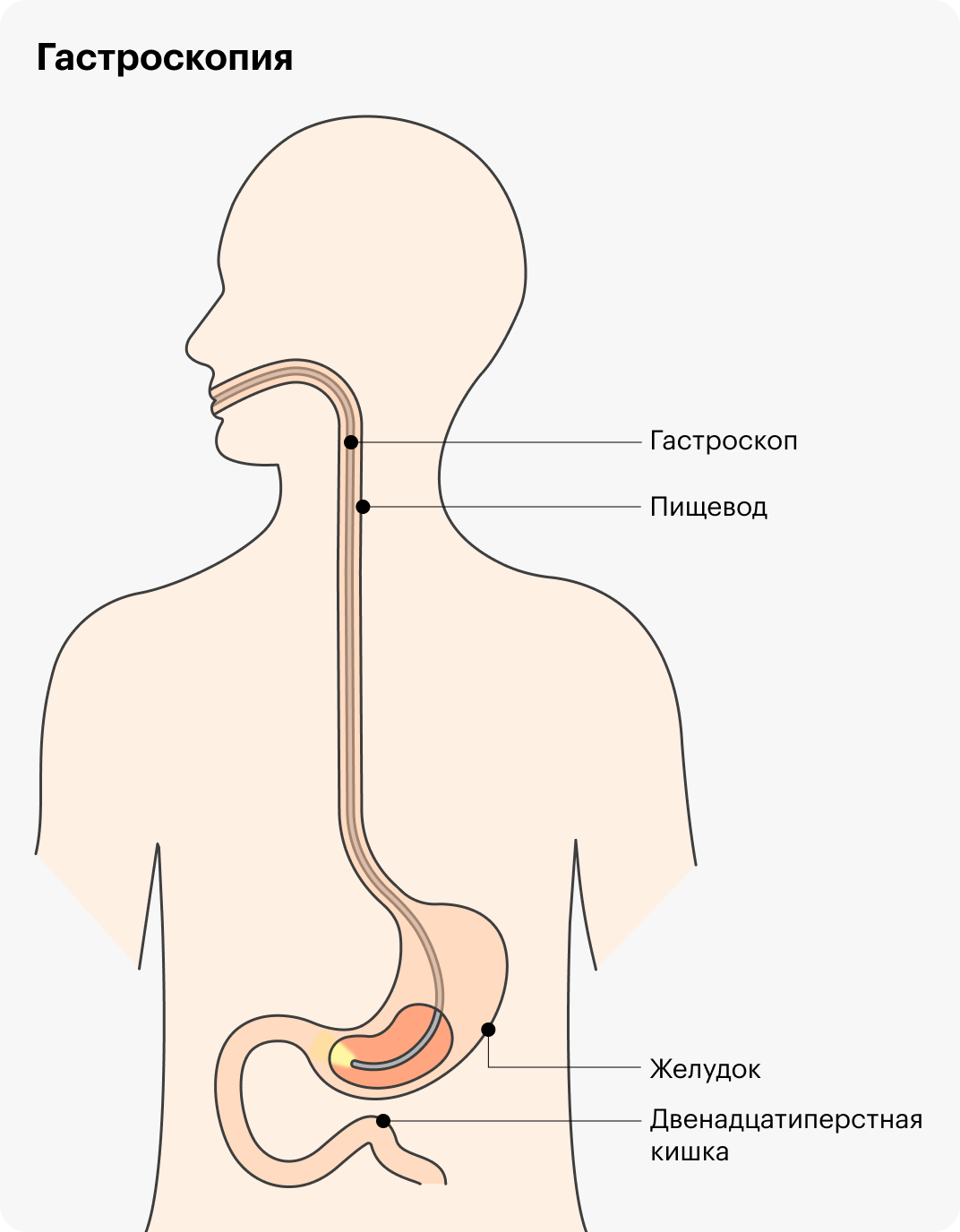
Что такое гастроскопия
Гастроскопия, или правильнее — ЭГДС, эзофагогастродуоденоскопия, — это осмотр пищевода, желудка и части двенадцатиперстной кишки с помощью эндоскопа, то есть гибкого шланга с камерой на конце. Еще ее называют ФГДС — фиброгастродуоденоскопия. Все эти названия обозначают одно и то же исследование, разницы между ними нет.
Показания к гастроскопии
Жалобы. Гастроскопию иногда назначают, если есть какие-либо жалобы:
- боль и дискомфорт в животе, чувство раннего насыщения во время еды, тошнота, срыгивания — то, что часто называют диспепсией;
- изжога, то есть ощущение жжения за грудиной;
- дисфагия — затрудненное глотание, когда человеку трудно глотать твердую пищу, жидкости или и то и другое.
При этом такое обследование нужно не всем людям с перечисленными симптомами. Часто доктор может поставить диагноз и назначить лечение и без осмотра желудка изнутри. Общее правило — гастроскопию всегда назначают, если есть подозрения на серьезные заболевания, симптомы не проходят после того, как врач прописал лечение, или они появились у человека после 50 лет.
Всегда ли при жалобах на желудок нужна гастроскопия
Согласно российскому подходу гастроскопию всегда делают, если человека беспокоят боли в области желудка, тяжесть, чувство переполнения после еды, жжение в эпигастрии.
Но по международным рекомендациям врач при таких симптомах вправе назначить пробное лечение, расценивая их как проявление функциональной диспепсии. Так называют комплекс вышеперечисленных жалоб, если они есть в течение последних восьми недель и не связаны с органическими заболеваниями ЖКТ, например гастритом, язвенной болезнью и другими.
Гастроскопию всегда назначают сразу, если кроме обычных симптомов со стороны желудка есть красные флаги, которые могут говорить о серьезном заболевании, например:
- потеря массы тела без причины;
- видимая кровь в стуле или скрытая кровь в анализах кала;
- повышение температуры тела;
- появление симптомов ночью, когда человек из-за них просыпается;
- возраст старше 50 лет;
- случаи рака органов ЖКТ в семье;
- анемия или некоторые другие изменения в анализах крови.
Подозрение на рак, гастрит, язву или кровотечение. Врач сразу назначает гастроскопию, если по симптомам подозревает, что на слизистой желудка или пищевода могут быть изменения: язвы, эрозии, сильное воспаление и другие. Также обследование проводят при подозрении на кровотечение из верхних отделов желудочно-кишечного тракта или опухоль. При явном кровотечении гастроскопию делают экстренно — в стационаре, куда человека привозит скорая помощь.
Во время гастроскопии могут сделать биопсию — забор образца ткани для дальнейшего изучения. Например, ткани желудка можно изучить под микроскопом, чтобы увидеть их изменения, например атрофию при атрофическом гастрите.
Также биопсия нужна для тестирования на хеликобактер пилори . Врач помещает кусочек слизистой в специальную среду с окрашиванием и смотрит, как меняется цвет. Это называют быстрым уреазным тестом — результат будет уже через пять минут. Делать биопсию не больно, так как на слизистой оболочке верхних отделов ЖКТ нет болевых рецепторов.
Скрининговая гастроскопия. Согласно некоторым рекомендациям по профилактике рака гастроскопию стоит делать с 45—50 лет раз в три года — такой скрининг предусмотрен в регионах, где заболевание встречается часто, например в Японии.
В других странах, где рак желудка — редкость, часто обследуют только людей из группы риска, например тех, у кого есть случаи болезни в семье. Остальным достаточно делать обследование раз в десять лет, сделав первую гастроскопию в 45 лет. Как раз с этого возраста гастроскопия в России включена в программу диспансеризации.
Подготовка к ФГДС
Обследование делают натощак. Обычно его проводят в первую половину дня — так комфортнее, поскольку не надо весь день терпеть голод.
Накануне вечером, часов в шесть, разрешен легкий ужин, после этого до конца дня можно только пить. С утра нельзя ни есть, ни пить. В среднем период голодания должен быть не менее восьми часов.
Если вы принимаете какие-либо лекарства, нужно обсудить с лечащим врачом, прием каких стоит приостановить. Обычно рекомендуют накануне гастроскопии не принимать аспирин и некоторые другие препараты, которые могут увеличивать риск кровотечения.
Как проводится гастроскопия
Перед процедурой нужно подписать информированное согласие, также врач уточняет, есть ли аллергия на местные анестетики. По ОМС гастроскопию обычно проводят под местной анестезией — орошают лидокаином корень языка, чтобы уменьшить рвотный рефлекс и позывы к кашлю.
Затем нужно лечь на левый бок, голова при этом находится на подушке. Процедуру делают с помощью эндоскопа, по сути, это просто очень длинная трубка — до метра, с камерой и каналом внутри, чтобы можно было вводить медицинские инструменты, если это нужно. Врач видит все на мониторе, может записать на диск или флешку.
Чтобы пациент не прикусил эндоскоп, между зубами помещают специальную капу. Аппарат вводят в ротовую полость, просят сделать глоток, после чего эндоскоп проходит в пищевод. Это самый неприятный этап. Далее врач продвигает его вниз, внимательно осматривая органы. Во время осмотра желудка через канал эндоскопа подают воздух, чтобы немного растянуть стенки и осмотреть все складки слизистой оболочки.
После осмотра врач может взять биопсию — для этого используют специальные щипцы. Забирают кусочек размером всего 1—3 мм, слизистая желудка после этого быстро заживает.
Занимает процедура совсем немного времени — согласно рекомендациям осмотр должен длиться не менее семи минут, в среднем — 10 минут. С биопсией будет дольше — до 15—20 минут. Если врач осматривает слизистую слишком быстро, есть риск, что он что-то пропустит.
Гастроскопия — безопасная процедура. Риск осложнений составляет около 0,15%. Но после процедуры может быть боль в горле, ощущение вздутия живота — эти проявления пройдут в течение суток.
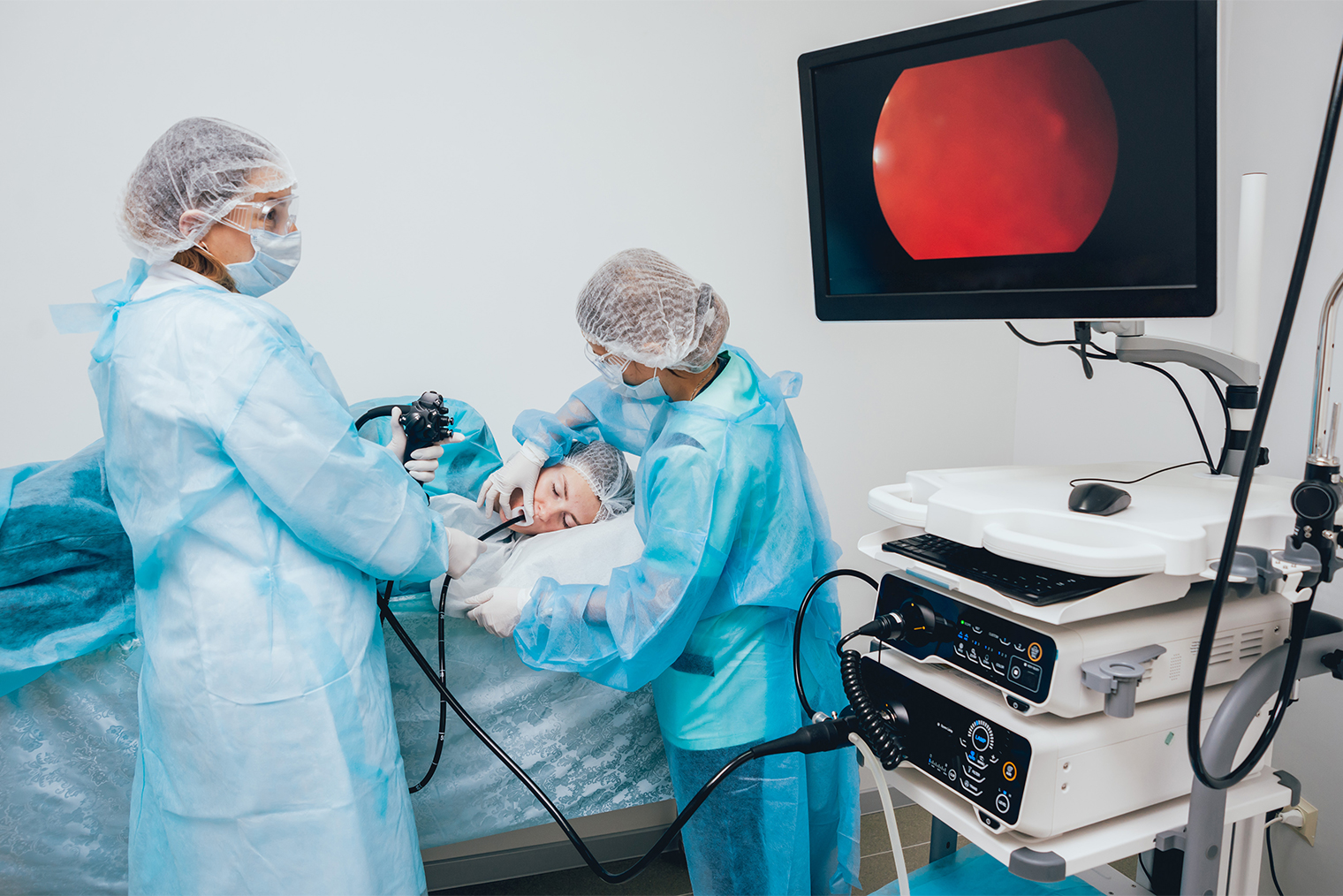
Как делают гастроскопию под седацией
Гастроскопию можно проводить под медикаментозным сном. Обычно седацию рекомендуют, если человек очень боится, у него сильный рвотный рефлекс, есть психические или двигательные расстройства, из-за которых сложно провести процедуру. То есть в ситуациях, когда из-за особенностей пациента врач не может нормально осмотреть органы или высок риск их травмировать. В редких случаях используют даже общую анестезию — когда выключаются многие функции организма, а дыхание поддерживает специальный аппарат.
В целом под седацией врач может лучше осмотреть органы, а пациенту будет комфортнее — это большое преимущество такой гастроскопии перед обычной.
Для седации используют специальные препараты, чаще всего пропофол — он относится к снотворным короткого действия. Такую гастроскопию лучше делать в крупной клинике, где также проводят операции: важно, чтобы там была реанимация на случай осложнений из-за анестезии. Они бывают крайне редко, но лучше, чтобы в учреждении могли оказать помощь в экстренной ситуации.
К седации есть противопоказания. Основные — беременность, индивидуальная непереносимость препаратов, тяжелые заболевания внутренних органов и сердца. Перед процедурой врач попросит сдать основные анализы крови, сделать ЭКГ и проконсультироваться с терапевтом. После седации может быть нарушено внимание, поэтому нельзя водить машину.
Как лучше сделать ФГДС — под седацией или без
Сейчас все больше данных в пользу ЭГДС под седацией, так как это улучшает качество исследования, от которого зависит диагноз, тактика лечения и прогноз. Качественная гастроскопия проводится около семи минут — это время нужно, чтобы полноценно оценить все анатомические зоны: ротовую полость, пищевод, желудок, двенадцатиперстную кишку, хорошо раздуть складки слизистой и не пропустить новообразования, полипы, источники потери крови и другие нарушения.
Кроме того, нужно время на биопсию, часто требуется множественная биопсия — без седации это стрессовая история как для врача, так и для пациента.
Сколько стоит гастроскопия
Процедуру можно сделать бесплатно по ОМС. Сначала нужно обратиться к гастроэнтерологу в поликлинике — записаться самостоятельно или по направлению от терапевта. У врача надо получить направление на гастроскопию. Минус в том, что ждать очереди на бесплатную процедуру обычно нужно около месяца.
Бесплатно можно сделать и гастроскопию с седацией, если есть показания. На такую процедуру направят в крупную государственную больницу, где есть специалисты и анестезиологическое оборудование.
В частных клиниках Москвы стоимость обычной гастроскопии — 5000 ₽, гастроскопии с седацией — 11 000 ₽. Еще около 2000 ₽ придется доплатить за биопсию и тест на хеликобактер пилори.
Я обратился к гастроэнтерологу из-за боли в верхней части живота через 30—40 минут после еды, изжоги, отрыжки. К врачу пошел только через несколько недель, сначала принимал безрецептурные препараты от изжоги, но боли не проходили. В поликлинике мне дали направление на гастроскопию — ждать ее по ОМС пришлось бы три недели, поэтому я пошел в ближайшую платную клинику. В моем регионе гастроскопия и тест на хеликобактер пилори стоили 3400 ₽.
Процедуры я боялся, но неприятно было, только когда врач вводил эндоскоп и иногда в процессе. Например, когда доктор начал осматривать двенадцатиперстную кишку, аппарат уперся в дно желудка. По ощущениям, вся процедура заняла максимум две минуты. Еще за 5—7 минут врач написал заключение, я оплатил услугу и отправился домой. Примерно два часа после исследования у меня было неприятное ощущение в горле, но к вечеру оно ушло.
Врач после осмотра поставил диагноз «очаговый гастрит», хеликобактер пилори у меня не обнаружили.

Можно ли поставить диагноз «гастрит» только по гастроскопии
Гастрит — воспаление слизистой оболочки желудка. Это морфологический диагноз, то есть поставить его можно только после биопсии, изучив ткани под микроскопом. После обычной видеогастроскопии в белом свете такой диагноз ставить некорректно — хотя это часто делают, увидев покраснение или дефекты на слизистой оболочке желудка.
Иногда допустимо поставить диагноз «гастрит» только по результатам осмотра — если эндоскопист работает на современном оборудовании, где есть режимы узкого светового спектра — технология NBI — с хорошим увеличением.
Запомнить
- Эзофагогастродуоденоскопия — осмотр слизистой оболочки пищевода, желудка и верхней части двенадцатиперстной кишки. Иногда дополнительно делают биопсию, чтобы изучить подозрительные ткани под микроскопом или провести тест на хеликобактер пилори.
- Перед ЭГДС нельзя есть минимум восемь часов, а также нужно отказаться от приема лекарств, разжижающих кровь.
- Гастроскопия должна длиться не менее семи минут, а с биопсией — еще дольше.
- Лучше делать процедуру под седацией — так доктор сможет качественнее осмотреть ЖКТ.
- После гастроскопии может немного болеть горло — это пройдет в течение суток.
Болезнь повлияла на образ жизни или отношение к ней? Поделитесь своей историей