15 важных вопросов гастроэнтерологу Алексею Головенко
Поговорили с Алексеем Головенко — гастроэнтерологом, кандидатом медицинских наук
Врач рассказал, почему гастриты и язвенная болезнь встречаются не так часто, как кажется, болят ли желудок и кишечник от стресса, почему нет запрещенных продуктов и как сохранить здоровье ЖКТ надолго.
- Часто ли встречается язва желудка
- От чего возникает язвенная болезнь, связана ли она с неправильным питанием и стрессами
- Можно ли заразиться язвенной болезнью и стоит ли проверяться на хеликобактер пилори
- Какие осложнения могут быть у язвенной болезни
- Что такое гастрит и насколько он опасен
- Почему возникает хронический гастрит, влияет ли на него режим питания
- Существуют ли психосоматические заболевания ЖКТ, как они проявляются
- Как бороться с изжогой и надо ли с ней идти к врачу
- Почему возникают холециститы и панкреатиты, как их предотвратить
- Насколько вредно переедать и чем себе помочь, если переел
- Что делать при отравлениях и когда нужно обратиться за помощью
- Нужно ли лечить дисбактериоз кишечника и сдавать анализы на микробиоту
- Полезны ли пробиотики и пребиотики
- Какие продукты самые вредные для здоровья
- Когда нужно идти к гастроэнтерологу и какие обследования стоит сделать
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Часто ли встречается язва желудка?
Зануды-гастроэнтерологи считают, что язву желудка правильнее называть язвенной болезнью с поражением чего-то — или желудка, или двенадцатиперстной кишки, то есть органа, следующего за желудком.
Механизм развития язв там похожий, поэтому и в зарубежной литературе используют термин Peptic Ulcer Disease, то есть болезнь с появлением язв. Где эти язвы возникают — не принципиально, потому что схема лечения почти одинаковая. Знать, где именно расположена язва, врачу нужно, только чтобы прогнозировать осложнения.
Язвенная болезнь — не самая частая причина обращения к гастроэнтерологу. То есть человеку, у которого впервые заболело под ложечкой, не нужно сразу думать о язве. Большинство болей в желудке — это либо случайность, когда человек переел или съел испорченный продукт, либо избыточная реакция нервных окончаний, которых много в стенке пищеварительного тракта.
Однако, если боль сильная, болит и днем, и ночью, отдает в спину, появилась темная рвота, напоминающая свернувшуюся кровь, или стул стал темного цвета, как будто после активированного угля, — это, скорее всего, язва желудка или двенадцатиперстной кишки. И это повод как можно скорее обратиться к врачу или даже вызвать скорую помощь.
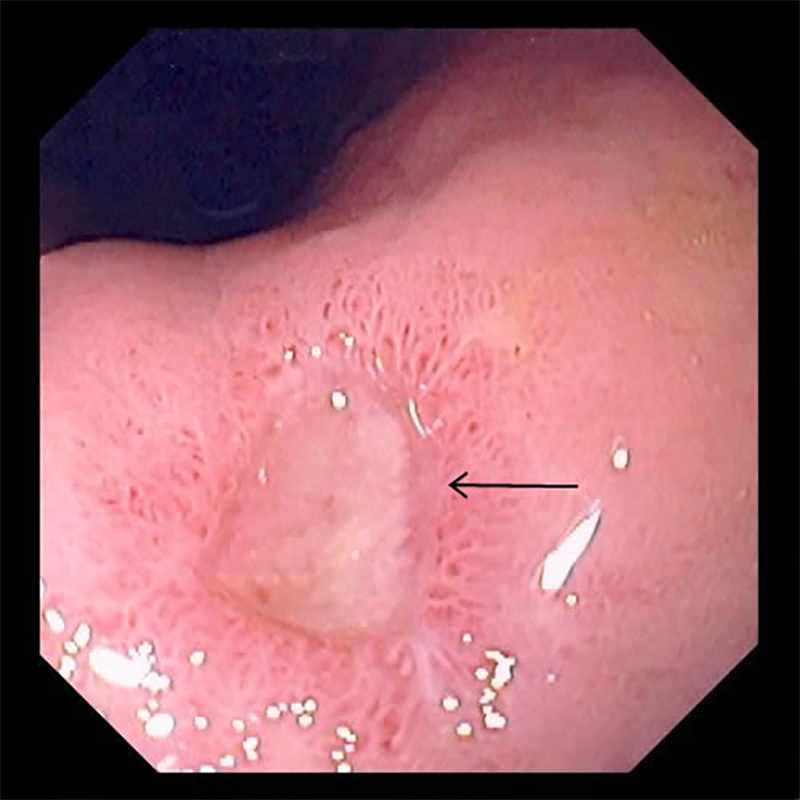
От чего возникает язвенная болезнь, связана ли она с неправильным питанием и стрессами?
Язвенная болезнь желудка или двенадцатиперстной кишки — это такое стечение обстоятельств. Основной виновник — бактерия хеликобактер пилори, о которой все слышали. Она практически всегда обнаруживается у людей с язвенной болезнью. Она же, вероятно, виновник и многочисленных случаев рака желудка, и некоторых лимфом — другого вида опухолей.
Обычно язвенная болезнь возникает, когда есть и хеликобактер пилори, и еще человек чем-то свой желудок повредил. Режим питания не так часто приводит к повреждениям, как активное курение и злоупотребление алкоголем.
Алкоголь и вдыхание горячего дыма при курении плохо действуют на защитные свойства стенки желудка. Обычно желудок сам себя не переваривает, хотя в нем безумно агрессивная среда — кислее, чем в стакане уксуса или лимонного сока. Там есть толстый защитный слой слизи — хеликобактер пилори, алкоголь и курение его разрушают. Как следствие, собственный желудочный сок разрушает стенку желудка: может появиться язва, развиться воспаление, а потом хронический гастрит и его следствие — рак желудка.
Вывод такой: если человек иногда ест фастфуд, изредка покуривает или бокал вина раз в неделю выпивает, скорее всего, язвенная болезнь у него не разовьется. А если и разовьется, то по какой-то другой причине.
Например, еще одна частая причина язвенной болезни — прием нестероидных противовоспалительных средств вроде «Нурофена» или «Ибупрофена». Эти препараты также разрушают защитный барьер желудка и делают его беззащитным для собственной кислоты.
Что касается стресса, то достоверно доказана связь язвенной болезни не с тем стрессом, о котором мы обычно говорим в повседневной жизни, а с тяжелым страданием организма. Например, это язвенная болезнь после инфаркта или попадания в реанимацию — у реаниматологов есть целые протоколы профилактики, таким пациентам превентивно дают некоторые лекарства.
От обычного стресса — выгорания, недосыпа, сильных переживаний — теоретически язва тоже может открыться, так как они могут провоцировать избыточное выделение кислоты в желудке. Однако чаще боль после стресса — не органическая, а функциональная, когда желудок внешне здоров, но болит. Этим объясняются случаи, когда человек начинает мучиться от боли в желудке после ухода из жизни близкого родственника или другой тяжелой жизненной ситуации.
Можно ли заразиться язвенной болезнью и стоит ли проверяться на хеликобактер пилори?
Язвенной болезнью заразиться не получится, потому что мало просто получить хеликобактер пилори — не у всех людей с ней образуется язва. Эта бактерия присутствует минимум у половины жителей развитых стран, но далеко не у всех приводит к заболеванию.
А вот заразиться хеликобактер пилори вполне реально. Большинство людей ей заражены, что иногда вызывает мысль, а не называем ли мы болезнью то, что есть у всех. Однако эта бактерия — онкоген, она вызывает рак, и если люди начнут жить дольше, например до 120—130 лет, то все неизбежно столкнутся с последствиями ее воздействия.
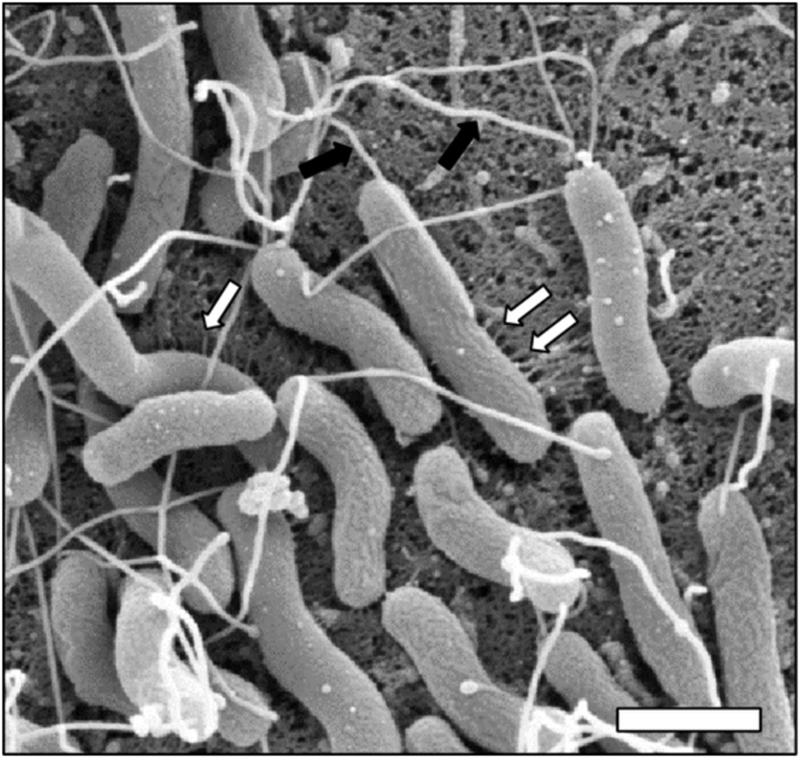
Предотвратить заражение хеликобактер пилори никак нельзя, потому что даже зубная щетка в общем стакане в пределах семьи или поцелуи — это источники инфекции. Идеальный сценарий — придумать вакцину, она была бы реальным способом профилактики язвенной болезни и рака желудка, как прививка от вируса папилломы человека уже предупреждает рак шейки матки.
Обследование на хеликобактер пилори — сложный вопрос, потому что любой тест в медицине делают, когда предполагают, что потом человека будут лечить.
Если у кого-то случайно нашли хеликобактер пилори, чаще всего ему назначают лечение. Это две недели приема комбинации препаратов: обычно два антибиотика и еще два вспомогательных препарата — довольно тяжелая терапия. Сложно на нее решиться, когда человека ничего не беспокоит и нет предпосылок к тому, что у него разовьется язвенная болезнь или рак желудка вследствие хронического гастрита.
По международным рекомендациям есть сценарии, когда хеликобактер пилори точно надо искать и уничтожать. А есть сценарии, когда мы вряд ли будем ее убивать, и поэтому не ищем.
Например, точно ищем хеликобактер пилори и назначаем терапию:
- людям, у которых ближайшие родственники первой линии — мама, папа, родные сестры и братья, дети — болели раком желудка;
- людям с метапластическим или атрофическим гастритом — это как раз тот самый гастрит, которого люди боятся и который может привести к раку;
- людям, которые чем-то свой желудок сильно разрушают: курильщикам с большим стажем, зависимым от алкоголя, тем, кто вынужден долго пить нестероидные противовоспалительные препараты, например при хронических болезнях суставов. Здесь бактерию стоит убрать как дополнительный фактор риска язвенной болезни;
- людям, длительно принимающим антикоагулянты, — например, с расстройствами свертывания крови. Любая язва в ЖКТ потенциально может стать смертельной из-за кровотечения, поэтому лучше уменьшить риски.
В остальных ситуациях, честно говоря, по желанию. То есть любой человек может прийти к врачу и попросить сделать анализ на хеликобактер пилори, понимая, что разделяет с доктором ответственность за дальнейшее лечение, которое будет, если бактерию найдут.
Какие осложнения могут быть у язвенной болезни?
Самое опасное осложнение — это, наверное, физическое разрушение стенки желудка или двенадцатиперстной кишки, чаще желудка, или перфорация. При этом содержимое желудка перемещается в брюшную полость, развивается перитонит. Опаснейшая ситуация, но до нее, конечно, сейчас доводят редко. При своевременном обращении к врачу этого удается избежать — часто только приемом специальных препаратов.
Еще одна опасная ситуация — так называемая пенетрация язвы. Это когда она в таком месте стенки желудка, где снаружи примыкает другой орган, например поджелудочная железа. Если язва разрушает стенку желудка, кислота, которая в нем находится, будет просачиваться в ткани поджелудочной железы, вызывая ее воспаление — панкреатит. Это часто смертельное состояние.
Еще есть риск того, что любая язва может осложниться кровотечением. При этом может тошнить чем-то, явно напоминающим свернутую кровь. Есть такой устоявшийся термин — «рвота кофейной гущей». Действительно, она выглядит как содержимое на дне чашки с кофе. Это основной признак кровотечения из желудка, в такой ситуации нужна экстренная помощь.
Если выстраивать рейтинг осложнений по распространенности, то на первом месте будет кровотечение, на втором — пенетрации и перфорации, то есть разрушения стенки. Еще раньше некоторые люди не лечили язвенную болезнь десятилетиями и доживали до рака желудка именно из-за нее. Сейчас рак желудка — это или спонтанный процесс по неизвестным причинам, или следствие некоторых видов гастрита.
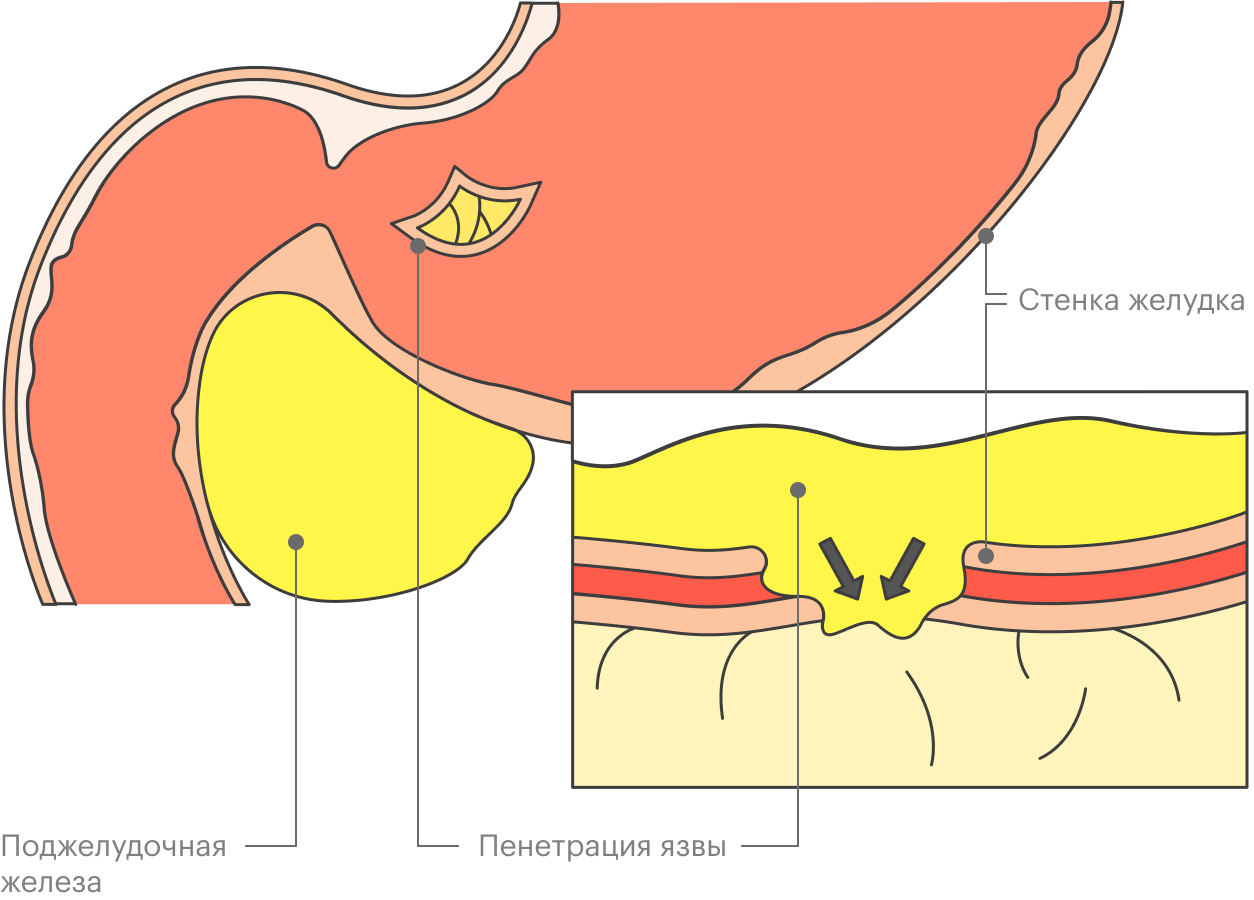
Что такое гастрит и насколько он опасен?
Гастрит, как следует из названия, — это воспаление желудка. Оно за жизнь возникает огромное количество раз у любого человека. И это не страшно — это нормальная воспалительная защитная реакция.
Человек проснулся с тяжелого похмелья — у него в этот момент, вне сомнения, гастрит, все воспалено. Он съел испорченный продукт или натощак напился обезболивающих препаратов — у него тоже может развиться острый гастрит. Еще острый гастрит возникает при любой инфекции. То, что называют кишечным гриппом, — это гастрит или гастроэнтерит, если еще воспалился кишечник.
Каждый раз обзывать это неизбежное воспаление отдельным диагнозом — острым гастритом — чаще всего нет смысла, потому что оно пройдет само, а если не пройдет — врач назначит мягкие препараты, немного снижающие кислотность, и ускорит выздоровление.
Опасаться надо только хронического гастрита, то есть гастрита, который возобновляется из раза в раз. Его последствием сначала будет атрофия — уменьшение в стенке желудка количества желез, а потом метаплазия — перестройка тканей, при которой клетки желудка становятся похожими на клетки кишечника. Эти состояния могут привести к раку желудка.
Любой гастрит проходит в своем развитии несколько стадий — это называют каскад Корреа: воспаление, атрофия, метаплазия, предрак, или дисплазия, дальше рак. У большинства людей после 70—80 лет в желудке будет атрофия, но это естественный процесс, и при нынешней продолжительности жизни они просто не доживут до рака. А вот с развитием язвы желудка гастрит никак не связан — это разные заболевания. Вероятно, атрофические изменения при гастрите даже уменьшают риск язвенной болезни, так как выделяется меньше соляной кислоты.
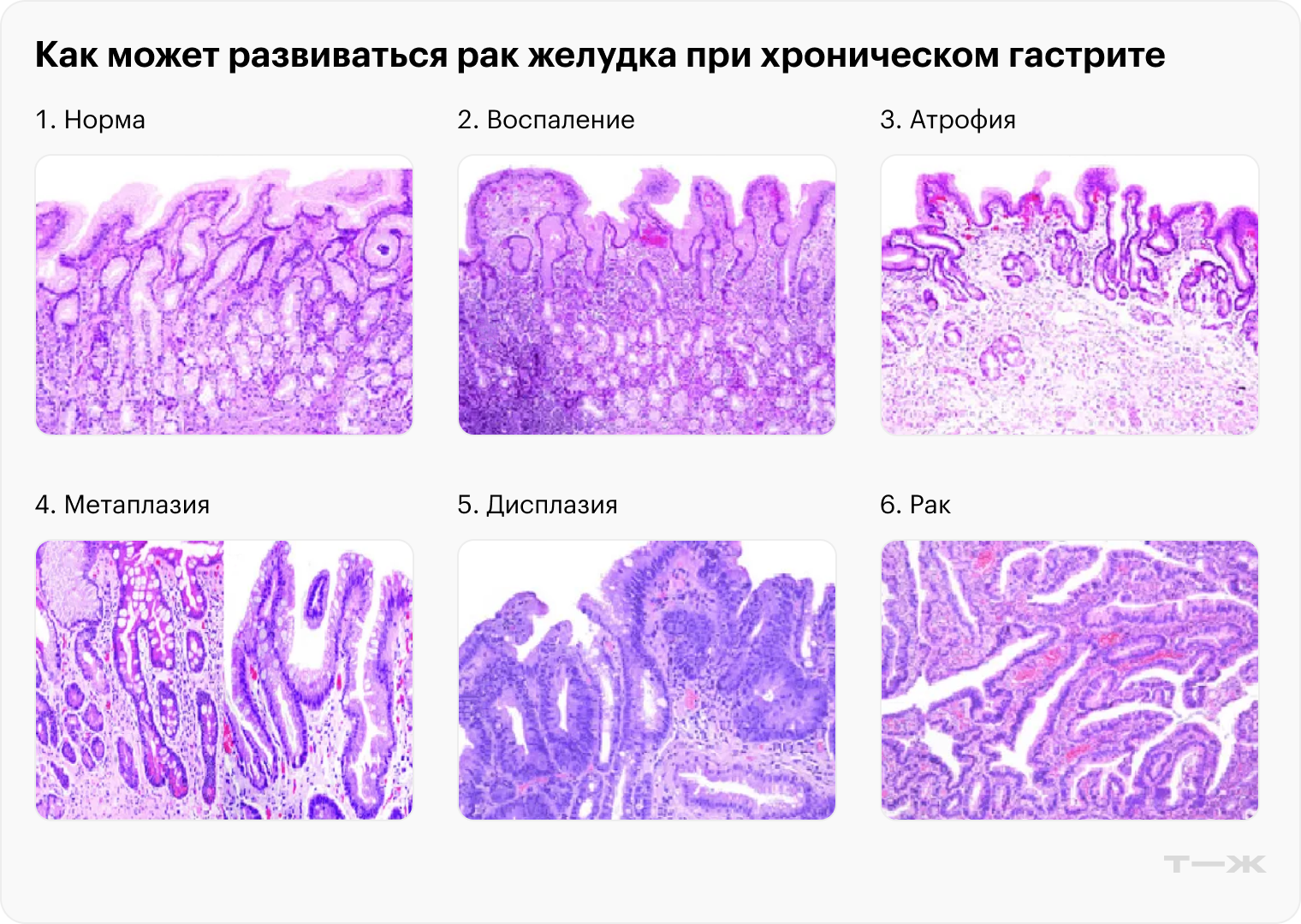
Если в стенке желудка есть только воспаление, но нет атрофии или метаплазии, пугаться не стоит — врач скажет скорректировать образ жизни, но далее может сильно человека не наблюдать. На атрофической и метапластической стадиях гастрита уже нужно разумное регулярное наблюдение у гастроэнтеролога. Еще нужно исключить факторы риска рака желудка: пройти диагностику на хеликобактер пилори и при необходимости пролечиться, избавиться от вредных привычек.
В неблагоприятной ситуации на фоне атрофии и метаплазии могут появиться предраковые изменения — дисплазия. Здесь уже подключаются хирурги — такие очаги неизбежно станут злокачественной опухолью, их удаляют. Чаще всего эндоскопически, без разреза, с доступом, как при гастроскопии. От момента появления метаплазии до предрака обычно проходит много времени, то есть метапластический гастрит — не повод писать завещание.
Стандартно при атрофическом и метапластическом гастрите нужно приходить к врачу и делать гастроскопию раз в три года. Если изменения выявлены на ограниченном участке, том, где чаще обитает хеликобактер пилори, — это антральный отдел желудка, то после лечения от бактерии такое частое наблюдение не нужно. Риск рака в этом случае такой же, как в популяции, — на гастроскопию можно ходить раз в 10 лет.
А вот тем, у кого дисплазия уже была, гастроскопию делают чаще — иногда раз в полгода, и довольно длительное время. Это нужно, чтобы вовремя выявить повторное появление предраковых изменений.
Почему возникает хронический гастрит, влияет ли на него режим питания?
Причиной хронического гастрита может быть хеликобактер пилори. Еще бывает аутоиммунный гастрит — он чаще приводит к раку, перестройке тканей. Такой гастрит часто встречается у людей с другими аутоиммунными заболеваниями, например с аутоиммунным панкреатитом.
Откровенно нерегулярный прием пищи тоже, скорее всего, может приводить к хроническому гастриту. Это сложно проверить, потому что можно провести только популяционное исследование, оценить тип питания людей, например, по опросам. В таких случаях всегда есть большая погрешность в данных.
Вероятно, если человек принимает пищу раз в день, это не здорово. Если он питается плохим фастфудом, который жарят десятилетиями на одном масле, это не здорово. Если употребляет в избытке поваренную соль — тоже плохо. Кроме того, влияют нарушения обмена веществ, в частности метаболический синдром, который бывает при ожирении.
Отсюда вывод: конечно, здоровое питание снижает риск развития гастрита. Однако в целом гастрит можно усугубить вредными привычками, но конкретные продукты на него влияют мало.
Существуют ли психосоматические заболевания ЖКТ, как они проявляются?
Наверное, 70% гастроэнтерологии — то, что можно назвать психосоматикой, или функциональными расстройствами желудочно-кишечного тракта. Для обывателя эта тема неопределенная и отчасти стигматизирующая. У нас считается, что если у человека психосоматическое заболевание, то он просто капризничает и изводит окружающих своими тревогами и нервами. Поэтому обычно ему советуют собраться и не быть тряпкой.
На самом деле психосоматические расстройства вполне материальны. Мозг постоянно регистрирует сигналы, поступающие от нервной системы желудка и кишечника, — там очень много нервных окончаний. Их функция — отслеживать изменения в желудочно-кишечном тракте и управлять тонусом кишки. Этот фоновый сигнал от желудочно-кишечного тракта может почувствовать даже здоровый человек — если устал, не выспался, нервничает и так далее. Тогда у него может быть боль, отрыжка, вздутие живота, расстройства стула.
В зарубежной литературе такие расстройства сейчас часто называют расстройствами оси «мозг — кишечник», потому что между ними двусторонняя связь. Мозг, переоценив сигнал от кишечника, в ответ тоже может поменять чувствительность ЖКТ — запустить некий такой порочный круг.
Функциональных расстройств великое множество, например:
- функциональная изжога — кислота из желудка на самом деле не попадает в пищевод, кислотность не повышена, а человек чувствует изжогу, даже просто выпив стакан воды;
- функциональная диспепсия — это все ситуации дискомфорта в животе от чего угодно вроде тошноты от новостей, тяжести после еды и так далее. Могут быть и общие симптомы: разбитость, усталость;
- функциональные расстройства кишечника — это функциональный запор или диарея. Орган здоров, но работает слишком быстро или слишком медленно;
- синдром раздраженного кишечника — его величество среди таких заболеваний, когда у человека болит здоровый кишечник. Иногда до криков, вызовов скорой, боль сопровождается или очень сильным запором, или очень сильным поносом.
Часто бывает так. Человек в стрессе — например, перерабатывает или не высыпается — начинает пить много кофе или употреблять алкоголь. Это сказывается на желудке, он раздражен, но пока никаких симптомов нет. И тут человек подхватил энтеровирус — инфекция прошла, но сигналы от нервных окончаний ЖКТ усилились, мозг их больше не блокирует. В итоге человек начинает бесконечно видеться с гастроэнтерологом.
При функциональных заболеваниях могут помочь препараты, которые назначают при обычных болезнях желудка или кишечника. Например, иногда можно выписать лекарство, которое снижает кислотность желудка, — сигнал от нервных окончаний станет слабее, состояние улучшится. Или если у человека крутит живот при переживаниях, можно дать спазмолитик — препарат, снижающий тонус кишки. Живот будет меньше вздуваться и болеть. Обычно также подключают психотерапевта, иногда прописывают антидепрессанты и так далее.
Как бороться с изжогой и надо ли с ней идти к врачу?
Главный фактор риска постоянной изжоги — это избыточная масса тела. Другое дело, что изжога — состояние, когда сложно сказать, где заканчивается естественный процесс и начинается болезнь. После любого приема пищи кислота из желудка в небольших количествах попадает в пищевод.
Если изжога появляется 1—2 раза в месяц — например, когда человек переел или выпил лишнего, — достаточно использовать ситуативные препараты. Это «Ренни», «Фосфалюгель», «Маалокс», «Альмагель» и прочее, что можно купить в любой аптеке, спросив средство от изжоги. Соду пить можно, но это не так эффективно и неприятно — зачем это делать, когда можно использовать лекарства.
Если изжога появляется чаще 2—3 раз в неделю, уже стоит обратиться к врачу. И тут, когда проблема стала постоянной, человеку обычно надо задуматься о борьбе с лишним весом — специальные препараты, конечно, тоже назначают, но пока есть лишние килограммы, изжога не уйдет.
Общие советы при изжоге следующие: не переедать и не ложиться сразу после еды, чтобы кислота вместе с пищей быстрее покинула желудок, а не выплескивалась в пищевод.
Диета при изжоге — вещь индивидуальная, только сам человек сможет понять, от чего ему хуже. У любого человека с изжогой можно найти продукт, который ее усиливает, — если постараться. Но таким поиском можно заниматься слишком долго, а изжога — прямо сейчас.
И главное в том, что основные лекарства от изжоги — ингибиторы протонной помпы, снижающие продукцию кислоты в желудке, — настолько сильные, что при их приеме нет потребности в диете, достаточно принять таблетку.
При изжоге возможны предраковые изменения в пищеводе, так называемый пищевод Барретта, однако это редкое явление, далеко не всегда приводящее к раку. В среднем дополнительные обследования людям с изжогой нужны после пяти лет жизни с заболеванием — и если человек терпит симптомы, и если пьет препараты. Особенно активно врач будет настаивать на обследовании людей с избыточным весом, курильщиков и тех, у кого в семье был рак пищевода.
Безумная настороженность тут не нужна — даже гастроскопию при первом обращении с изжогой к врачу делают не всем. Хотя, если человек старше 45 лет и никогда не обследовался, врач может использовать изжогу как повод осмотреть его пищевод и желудок.
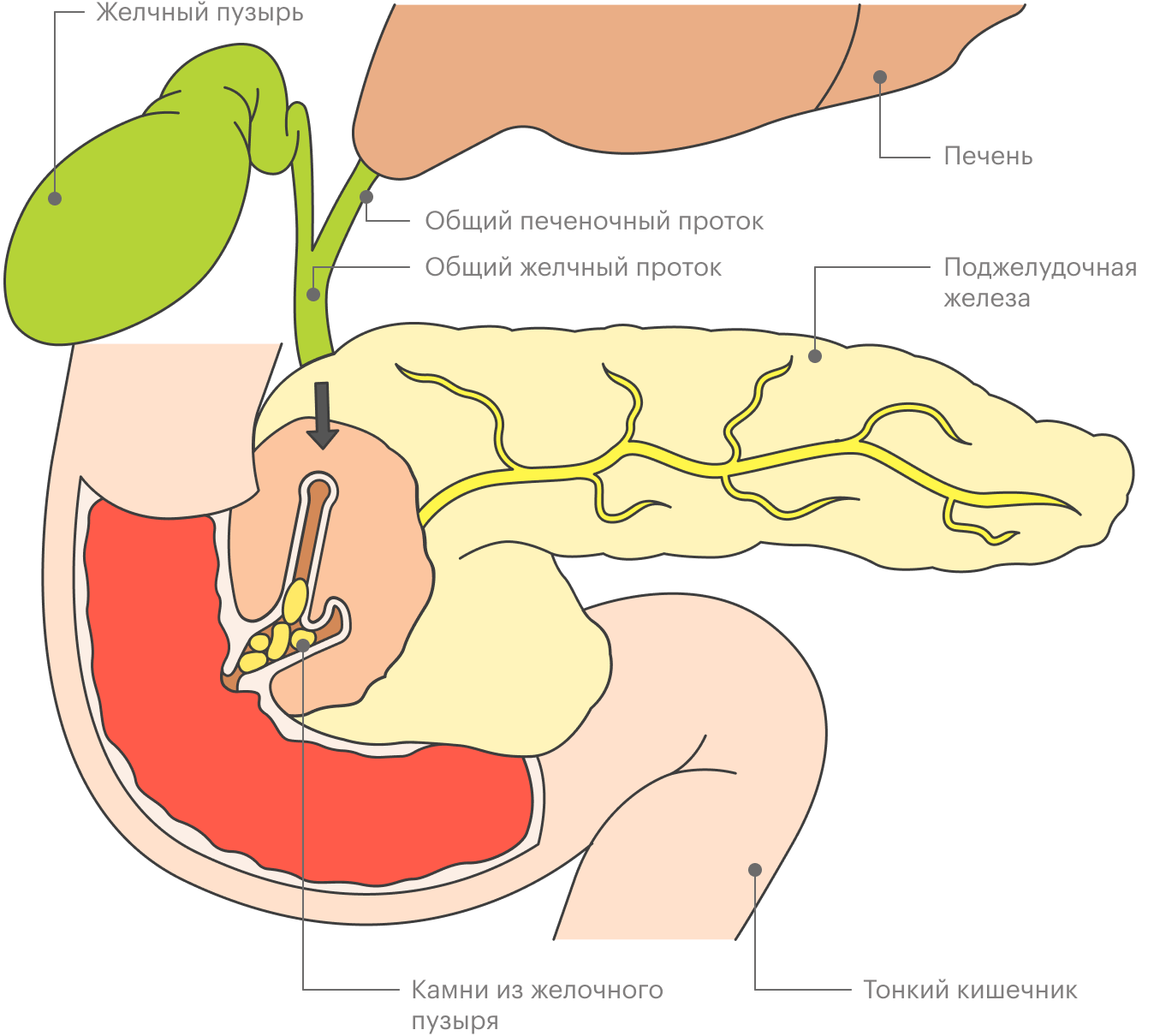
Почему возникают холециститы и панкреатиты, как их предотвратить?
Холецистит и панкреатит — совершенно разные заболевания, общего у них немного. Холецистопанкреатит — беда российской терминологии, потому что у нас диагнозы ставят только по УЗИ, но от этого давно пора отказаться.
Холецистит — воспаление желчного пузыря, почти всегда вследствие того, что в нем образовались камни. Камни образуются иногда без видимых причин — например, генетическая особенность. Чаще всего это безобидные ситуации — если камни человека не беспокоят, то мы ничего не трогаем. Лечить их надо, когда развивается холецистит, то есть желчный пузырь воспаляется или закупоривается, развивается механическая желтуха, потому что отток желчи затруднен. Желчный пузырь при этом чаще всего удаляют.
Долго лечить холецистит приходится редко — например, если у человека есть другое заболевание и его надо подлечить перед операцией. Иногда можно попробовать растворить камни специальными препаратами, но это долго, нудно и обычно без результата.
В целом холецистит — проблема в нашей стране преувеличенная. Часто у человека просто функциональное расстройство или он переел жирной пищи, а ему сразу ставят диагноз, потому что на УЗИ стенка желчного пузыря на полмиллиметра толще, чем должна быть в учебнике. Потом пугают хроническим заболеванием и назначают диету.
В реальности холецистит — острая ситуация. Если человек наблюдается с ним полгода и более, то у него что-то другое.
Панкреатит тоже в реальности встречается реже, чем в медицинских картах. Настоящий острый панкреатит, или первое сильное воспаление поджелудочной железы, — смертельная ситуация почти у каждого пятого пациента. Это воспаление органа, который перенасыщен едкими ферментами, с обильным кровоснабжением. При этом организм впадает в состояние крайнего обезвоживания: он пытается буквально вылить литры жидкости в зону воспаления. Это реанимационная ситуация.
Панкреатит чаще всего возникает или от алкоголя, или от ужасного невезения и употребления какого-то сильного токсина. Еще бывает сценарий, связанный с камнями в желчном пузыре. Протоки желчного пузыря и поджелудочной железы сливаются перед выходом в кишечник. Если камень попадает туда и закупоривает проток поджелудочной железы, развивается билиарный панкреатит. Он тоже очень опасен.
Бывает и хронический панкреатит — это чаще аутоиммунное заболевание или алкогольное поражение поджелудочной железы. Тогда железа сильно воспаляется несколько раз, а потом постоянно болит. Это тяжелый диагноз, кроме того, здесь возрастает риск рака поджелудочной железы.
А когда человек своими ногами пришел в поликлинику, ему по УЗИ поставили панкреатит, выписали ферменты и отправили домой — никакого панкреатита там, скорее всего, нет.
Насколько вредно переедать и чем себе помочь, если переел?
От переедания пища нигде не застревает, и нельзя так переесть, что человек лопнет. Съесть столько, чтобы себя убить сразу, а не в отдаленной перспективе — это надо очень постараться. Крайне редко можно получить так называемый заворот кишок — если кишка, раздутая пищевым комком, перегибается в некой точке фиксации, например, где-то есть спайка. Но это экзотика, обычно то, что мы понимаем под «я переел, мне плохо» — просто физическое растяжение желудка или очень сильное газообразование.
Переедание — это неприятно, но не опасно. Принимать ферменты вроде «Мезима» при этом бесполезно: возможно, они помогут быстрее расщепить избыток пищи, но это все равно долгий процесс, еда сразу не переваривается. Их реальные показания — лечение состояний, когда не работает поджелудочная железа, например после тяжелой операции или панкреатита. При этом сам по себе прием ферментных препаратов не опасен: к счастью для нас, поджелудочная железа не может понять, сколько человек принял ферментов извне. То есть она продолжает работать в том же режиме.
При переедании лучше помогут такие средства, как прокинетики, например «Мотилиум». Они ускоряют опорожнение желудка, расслабляют мускулатуру в месте выхода в кишечник, и пища быстрее распределяется равномерно.
Конечно, если человек систематически переедает, это уже вредно с точки зрения обмена веществ: может закончиться ожирением, неалкогольной жировой болезнью печени, сахарным диабетом, повышением давления и так далее.
Что делать при отравлениях и когда нужно обратиться за помощью?
Медицинская помощь при отравлении нужна, если сильно болит живот, высокая температура держится дольше суток, стало рвать кровью. Еще точно срочно надо обращаться к врачу, если:
- отравление химическими веществами, когда человек выпил или случайно проглотил что-нибудь опасное. А если человек случайно выпил щелочной раствор, сильную кислоту, любую бытовую химию — лучше вызывать скорую, а не ехать самостоятельно;
- отравление грибами — точно скорая;
- отравление консервами — там обычно симптомы пугающие, и родственники сами догадаются привлечь врача.
Повседневное отравление — небольшая диарея, вырвало пару раз — большой опасности не представляет, обращения к врачу не требует. Чаще всего это или токсикоинфекция — отравление токсинами из испорченных продуктов, или острая инфекция, когда в организм попал живой вирус или реже бактерия. Такое отравление обычно проходит за 2—3 дня, чаще всего без всякого лечения.
Важно восполнять потери жидкости — это главный совет, особенно если есть рвота или понос. Идеальный вариант — пить не обычную воду, а средства для оральной регидратации, например «Регидрон». Это обычно вода плюс какое-то количество соли и сахара. В такой пропорции эта вода переместится в кровоток и не выльется сразу обратно в кишечник — организм реагирует на отравление тем, что пытается всю свободную жидкость пустить в просвет кишечника, чтобы механически смыть возбудителя или вывести токсины.
Еще можно выпить «Смекту» — универсальное средство, передозировать его почти невозможно. Пакетиков 6—8 за день — милое дело. Если нужно куда-то доехать, можно принять лекарство против диареи — «Имодиум» и тому подобное.
Другого лечения отравлений нет, даже питание никак не ограничивается, хотя у нас есть традиция сразу переходить на бульон с сухариками. Доказательной базы для этого не существует, это не ускорит выздоровление. Понятно, что не надо продолжать есть то, от чего стало плохо, но в целом ограничений нет.
Активированный уголь пить чаще всего бессмысленно. Он никакие бактерии не связывает. Физически связать он может только простые неорганические вещества — и то его надо пить не таблетками, а в реанимации вливать через зонд огромными количествами.
Главное — иногда бывает, что у человека не отравление, а началось кровотечение из язвы желудка. Тогда эндоскописту, который будет первым заглядывать в желудок и останавливать кровотечение, будет очень трудно, если там все забито активированным углем. «Энтеросгель» лишен таких недостатков, но достоверных данных о его эффективности при отравлениях нет. Хуже от него не будет, но бежать с диареей за пять километров в дежурную аптеку в три часа ночи за «Энтеросгелем» тоже не стоит.
Нужно ли лечить дисбактериоз кишечника и сдавать анализы на микробиоту?
Дисбактериоз кишечника существует, но проверяться на него не надо, и диагноз такой не ставят. Микрофлора кишечника меняется и при изменении режима питания, и от приема антибиотиков, и от внешних воздействий, даже от курения.
Однако чем дольше изучают этот вопрос, тем сильнее понятно, что микрофлора здоровых людей сильно различается — даже в пределах одной популяции. То есть у двух здоровых людей, одинаково питающихся, могут быть в кишечнике совершенно разные бактерии.
Нет смысла тестироваться на дисбактериоз: во-первых, нормы микрофлоры не существует, во-вторых, это не влияет на лечение. Если человек придет с диареей от антибиотиков, мы не будем назначать анализы — врач сразу пропишет лекарства. Если у человека было расстройство пищевого поведения и с тех пор вздувается живот после углеводов, анализы ему тоже не нужны, можно сразу лечить.
Отечественные анализы вроде посева на дисбактериоз или хромато-масс-спектрометрии по Осипову — это то, что часто назначают из коммерческого интереса. В некоторых клиниках нездоровая экономическая модель, человек не должен уйти здоровым. Ему выписывают разные анализы, находят там отклонения, дальше все сводится к активному лечению несуществующих болезней, а потом — к лечению от лечения.
Полезны ли пробиотики и пребиотики?
Если кратко, то пребиотики — это то, что едят вроде как полезные бактерии, а пробиотики — сами эти бактерии. Тут сложность в том, что пока не очень понятно, какие бактерии самые полезные и есть ли универсальный рецепт для всех.
Мы знаем очевидных врагов вроде сальмонеллы и шигеллы. Знаем бактерий, с которыми у нас вооруженный нейтралитет: они живут в кишечнике, но чаще не вредят, потому что другие бактерии с ними конкурируют. Но есть нормальные обитатели кишечника, про которых мы ничего не знаем.
Также большой вопрос — можно ли микрофлору поменять не антибиотиками и диетой, а давая извне бактерии, большинство которых погибнет, не добравшись до кишечника.
Кроме того, неясно, чем любой ферментированный продукт из магазина, где есть и бактерии, и подкормка для них, хуже, чем БАД за 2000 ₽, стоит ли покупать такие таблетки.
Резюмируя: пробиотики можно принимать как средство профилактики при приеме антибиотиков, после жестких диет или голодания, в поездках в другие страны, чтобы не подхватить диарею от непривычной еды, — есть некоторая доказательная база, что тут они помогают. По крайней мере, вреда не будет. Не запрещено принимать их и при легких расстройствах вроде вздутия живота, когда можно ничего не делать, но человеку хочется.
Лечить пробиотиками серьезные заболевания ЖКТ — это часто просто трата денег. Возможно, лучше купить йогурт или приналечь на квашеную капусту.
Какие продукты самые вредные для желудочно-кишечного тракта?
Если шутить, то домашние консервы, грибы, собранные человеком, который не разбирается в грибах, и водка — это основные вредные продукты. Но если серьезно, то нет ни одного продукта, кроме, может быть, рыбы фугу, который стоило бы запретить полностью. Есть можно все что угодно, вопрос лишь в балансе.
Гастроэнтерологи занимаются питанием, наверное, только в России. Во всем мире это отдельная сложная медицинская специальность под названием «нутрициолог» — специалист по питанию, по тому, как сделать его здоровым, но приятным, не ограничивая человека. У нас такие специалисты называются «диетологи» — наверное, поэтому назначают диеты.
Никакого списка запрещенных продуктов быть не может. Однако если в рационе конкретного человека основные продукты, предположим, шоколад, пиво и чипсы, то он плохо питается.
Когда нужно идти к гастроэнтерологу и какие обследования стоит сделать?
При каких-то жалобах на ЖКТ идти к гастроэнтерологу сразу не надо, всегда сначала идут к терапевту или врачу общей практики. А он уже направит дальше к профильному врачу.
К гастроэнтерологу реально нужно идти, если предполагается эндоскопическое исследование и его интерпретация. Первую гастроскопию и колоноскопию стандартно нужно пройти в 45 лет — если человек ничем не болеет и у его ближайших родственников не было рака желудка или толстой кишки.
До этого времени стоит идти к гастроэнтерологу, только если об этом говорит терапевт. В экстренных случаях вроде кровотечения из желудка или кишечника надо вызывать скорую.
Запомнить
- Язвенная болезнь — не самое распространенное заболевание, ее стоит заподозрить при сильных болях в желудке, рвоте кофейной гущей или крови в кале.
- Язвенная болезнь возникает из-за воздействия хеликобактер пилори и сопутствующего повреждения слизистой оболочки, например алкоголем или горячим дымом при курении.
- Язвенной болезнью нельзя заразиться, а вот хеликобактер пилори подхватить можно. Однако сдавать на нее анализы нужно не всем, а только в некоторых случаях — стоит проконсультироваться с врачом.
- Осложнения язвенной болезни опасны — это ее прободение, пенетрация в другие органы или кровотечение.
- Гастрит — это часто нормальная защитная реакция воспаления. Опасаться его стоит, только когда он становится хроническим и переходит в атрофическую или метапластическую стадию.
- Питание не сильно влияет на развитие гастрита, гораздо опаснее та же хеликобактер пилори.
- Функциональные заболевания ЖКТ, которые обычно относят к психосоматике, — наиболее частая причина обращения к гастроэнтерологам.
- Изжогу можно лечить самостоятельно, пока она возникает не чаще чем 2—3 раза в неделю, потом лучше сходить к врачу.
- Настоящие панкреатиты и холециститы — совсем не то, что обычно ставят по УЗИ каждому второму пациенту.
- Переедание не страшно, если оно не стало системой, — в последнем случае недалеко до метаболического синдрома и других проблем.
- При большинстве отравлений не нужно обращаться к врачу. Исключения: сильная боль в животе, рвота кровью, высокая температура более суток, а также отравления химическими веществами, грибами и консервами.
- Дисбактериоз кишечника существует, но обследоваться на него нет смысла.
- Пробиотики и пребиотики могут быть полезны, но пока неясно, чем ферментированные продукты хуже, чем БАД из аптеки.
- Запрещенных продуктов не существует, есть можно все, но в меру.
- К гастроэнтерологу стандартно стоит сходить в 45 лет для того, чтобы пройти гастроскопию и колоноскопию.