Неонатолог Маргарита Лапшина — что стоит знать о здоровье новорожденных
Поговорили с Маргаритой Лапшиной — неонатологом, анестезиологом-реаниматологом, заведующей реанимацией для новорожденных.
Вы узнаете, каких состояний у новорожденных не надо бояться, на что, наоборот, стоит обратить внимание, чем опасны недоношенность и гипоксия в родах, а также чем российские подходы по выхаживанию детей отличаются от международных.
- Чем неонатолог отличается от педиатра
- Какая медицинская помощь чаще требуется детям, которые только что родились
- Что означают низкие баллы по шкале Апгар и сказываются ли они на дальнейшем развитии ребенка
- Каких нормальных состояний у новорожденных часто пугаются родители
- Правда ли, что высыпания на коже новорожденного могут быть связаны с аллергией
- Из-за чего возникает желтуха новорожденных, как ее лечат и можно ли в этом случае делать прививки
- Гипоксия новорожденных: отчего бывает и насколько это опасно
- Часто ли дети получают травмы во время родов
- Как родителям не пропустить серьезные нарушения здоровья у новорожденного
- С какого срока сейчас выхаживают недоношенных детей и как это влияет на их дальнейшую жизнь
- Какие самые интересные случаи из вашей практики
- Российские подходы наблюдения за новорожденными отличаются от международных
Чем неонатолог отличается от педиатра?
Неонатолог — первый врач ребенка. Название специальности состоит из двух греческих слов: «нео» — новый, «натос» — жизнь. Соответственно, это человек, который первым встречает новую жизнь.
Также неонатолог занимается ребенком первые 28 суток после рождения — весь период новорожденности. Это если ребенок родился в срок, а если он появился на свет раньше, неонатолог будет заниматься им дольше, включая весь период выхаживания.
Неонатологи работают в родильных домах, они осматривают ребенка в родильном зале и оценивают его состояние при рождении. Потом малыша вместе с мамой переводят в послеродовое отделение, где неонатолог наблюдает его до выписки, а также консультирует маму о том, как ухаживать, как прикладывать к груди, отвечает на ее вопросы.
Также неонатологи работают в отделениях реанимации новорожденных, правда, для этого им нужно пройти обучение по анестезиологии и реаниматологии и получить второй сертификат.
Еще неонатологи могут работать в отделениях патологии новорожденных. Туда дети попадают, если с ними после рождения что-то не так, но не требуются выхаживание и интенсивная терапия в реанимации — ребенок хорошо дышит, его сердечно-сосудистая система работает.
Кроме того, неонатологи есть в детских больницах, там они занимаются новорожденными, которых перевели из родильных домов.
Педиатры лечат детей с рождения до 18 лет, но они не могут работать в родильном зале, хотя могут принимать новорожденных детей в поликлинике после выписки из роддома.
Какая медицинская помощь чаще требуется детям, которые только что родились?
Существует много причин, по которым ребенок после родов может чувствовать себя плохо.
Дыхательная недостаточность. Бывает, ребенку тяжело дышать самостоятельно, ему требуется дыхательная поддержка — искусственная вентиляция легких или дыхание под положительным давлением, так называемый СИПАП. Такие дети попадают в отделение реанимации.
Вот некоторые причины дыхательной недостаточности:
- инфекции, вызывающие пневмонию;
- фетальная жидкость в легких. Она в норме там есть весь период внутриутробного развития малыша. Пока ребенок проходит по родовым путям, жидкость, как правило, успевает всосаться. Но иногда она остается, тогда ребенку будет сложно дышать. Такое обычно бывает после кесарева сечения, когда ребенок не проходит весь процесс родов.
Недоношенность. В России около 6% детей рождаются недоношенными. В мире недоношенным считается каждый десятый ребенок. Такие дети требуют дополнительного наблюдения, потому что они могут быть функционально незрелыми.
У них может быть дыхательная и сердечно-сосудистая недостаточность, они не могут сами поддерживать температуру тела без дополнительного подогрева.
Насколько сильными будут нарушения здоровья в будущем, зависит от срока, в который родился ребенок. Чем раньше срок, тем больше медицинских и немедицинских мероприятий потребуется.
Диабет беременных. Дети, рожденные матерями с диабетом беременных, могут требовать помощи, если мать не наблюдалась или плохо наблюдалась в женской консультации, не лечилась.
Например, у ребенка может быть низкая глюкоза крови первые несколько дней или травмы в родах из-за крупного размера.
Пороки развития у детей. Порок развития могут увидеть как внутриутробно, так и уже после родов. Таких детей направляют либо в реанимацию, либо в патологию новорожденных, либо сразу в хирургическое отделение, где их оперируют.
Маловесные дети. Ребенок может родиться доношенным, но с недостаточным весом. За таким малышом тоже надо наблюдать, смотреть, как он прибавляет массу тела, как адаптируется к новым условиям.
У маловесных детей может быть срыв адаптации. После рождения идет ранний неонатальный период — семь дней. В это время ребенок приспосабливается к окружающей среде, которая сильно отличается от той, что была в утробе матери.
Что означают низкие баллы по шкале Апгар и сказываются ли они на дальнейшем развитии ребенка?
Зачем нужна шкала Апгар. Оценка по шкале Апгар — числовое выражение состояния ребенка при рождении. Первую оценку выставляют на первой минуте после рождения, вторую — на пятой.
Шкала Апгар нужна, чтобы врачи во всем мире могли говорить на одном языке. Услышав две цифры, они сразу могут сформировать в голове картину того, в каком состоянии ребенок родился и как оно изменилось после: быстро ли прошла адаптация, насколько успешной была реанимация, если она требовалась.
Что означают цифры по шкале Апгар. Врачи оценивают пять показателей:
- Дыхание: есть или нет, эффективное или неэффективное.
- Сердцебиение: есть или нет, пульс меньше ста ударов в минуту или больше. У новорожденных пульс должен быть больше ста.
- Мышечный тонус: отсутствует, слабый или хороший.
- Цвет кожи: дети обычно рождаются синими, потом быстро розовеют.
- Рефлексы: как новорожденный реагирует на раздражители.
По каждому признаку ставят баллы от нуля до двух. Если все хорошо, будет двойка, что-то среднее — единичка, признак отсутствует — ноль. Чем ниже оценка, тем хуже состояние ребенка.
Нормально, если ребенок рождается на 8—8, 8—9, 9—9, 9—10 баллов по шкале Апгар — это значит, что в родах все было хорошо. Оценка 7—8 тоже близка к норме, такой ребенок также отправится в отделение вместе с мамой.
Если у доношенного новорожденного оценка 7—7, значит, что-то с его состоянием было не так. Оценки ниже 7 говорят об асфиксии, то есть кислородной недостаточности, или других серьезных проблемах. Оценки ниже 3 показывают, что состояние ребенка при рождении было крайне тяжелым.
Обычно детей с низкими оценками по Апгар переводят в реанимацию. Часто им нужна гипотермия — общее охлаждение организма, чтобы сохранить функции мозга, пострадавшего от кислородного голодания. В таких случаях могут быть последствия и для дальнейшего развития.
Когда шкала Апгар не работает. Не всегда низкие оценки по шкале Апгар говорят о состоянии ребенка. Так, введение матери некоторых седативных препаратов, например при кесаревом сечении, может повлиять на малыша.
Он рождается в глубоком сне: с редким дыханием, сниженным тонусом и так далее. У такого ребенка оценки по шкале Апгар могут быть такими же, как у ребенка с тяжелой асфиксией, но в первом случае малыш здоров и у него все будет хорошо, а во втором в дальнейшем вероятны неврологические нарушения.
У недоношенных детей оценки по шкале Апгар тоже будут не такими, как у доношенных. Например, для них низкий мышечный тонус — норма. У недоношенных малышей низкая оценка по шкале Апгар не отражает тяжести состояния. Из-за этого в некоторых странах есть другие шкалы для оценки здоровья таких детей.
Оценка состояния новорожденного по шкале Апгар
| Параметр | 0 баллов | 1 балл | 2 балла |
|---|---|---|---|
| Дыхание | Не дышит | Медленное или нерегулярное дыхание | Хорошо дышит и плачет |
| Сердцебиение | Нет сердцебиения | ЧСС меньше 100 ударов в минуту | ЧСС больше 100 ударов в минуту |
| Мышечный тонус | Слабый или отсутствует | Мышцы в тонусе | Активные движения |
| Цвет кожи | Бледно-голубой | Тело розовое, а конечности синие | Все тело розовое |
| Рефлексы | Нет реакции | Легкая гримаса в ответ на раздражитель | Гримаса, кашель, чихание или плач в ответ на раздражитель |
Каких нормальных состояний у новорожденных часто пугаются родители?
Транзиторные состояния. В первые семь дней после рождения у детей могут возникать изменения, которые пугают родителей, но совершенно нормальны.
Например, нагрубание молочных желез у ребенка, в том числе у мальчиков. Или цвет мочи может напоминать кровь — у новорожденного очень концентрированная моча, она содержит много солей, окрашивающих ее в красно-оранжевый цвет.
Еще у ребенка может повыситься температура до +38 °C без признаков инфекции — это адаптация к нашей среде, потому что он попал из тепла в холод. Кожа может сильно шелушиться — это тоже норма.
Кроме того, многие не знают про стул: ребенок рождается с так называемым меконием, он темно-зеленого цвета. Потом стул становится зеленым и только через несколько дней — желтым. Эта смена цвета тоже может напугать.
Сыпи на коже. У новорожденных на коже могут возникать различные высыпания, связанные с адаптацией кожи к окружающей среде или гормональными изменениями. Например, токсическая эритема, появляющаяся в первые дни после рождения, и акне новорожденных, которое часто возникает на второй-третьей неделе. Они не требуют никакого лечения.
Проблемы со вскармливанием. Кажется, когда ребенок рождается, он должен уметь есть, но это не всегда так. У него есть врожденный сосательный рефлекс, но далеко не всегда состыковка с мамой происходит правильно. К этому нужно быть готовыми, иногда приходится учиться кормить грудью или обращаться к консультанту по грудному вскармливанию.
Дисхезия новорожденных. Акт дефекации — сложный, нужно напрячь живот и расслабить анус. Многие дети этого не умеют. В итоге получается, что ребенок 10—20 минут плачет, а потом понимает, как сходить в туалет. В первые месяцы дети какают часто, поэтому могут плакать почти постоянно.
Отличить это состояние от других проблем можно по характеру плача. Он редко длится больше 20 минут и прекращается после того, как малыш сходил в туалет.
Колики, возникающие с конца первой, второй или третьей недели. Это уже более серьезная проблема для психики родителей, потому что колики сопровождаются безутешным плачем, который может длиться несколько часов. Они проходят самостоятельно к трем месяцам.
Правда ли, что высыпания на коже новорожденного могут быть связаны с аллергией?
Аллергические заболевания на первом месяце жизни не проявляются. Яркая сыпь, которая появляется у ребенка в первые дни после родов, — это обычно токсическая эритема. Некоторые врачи считают ее аллергией, сажают маму на диету, но это неправильно.
Точная причина возникновения токсической эритемы неизвестна, считается, что это адаптация кожи к новой среде. Но это точно не аллергическая реакция, диета тут не нужна — так же, как и другое лечение: эту сыпь не надо ничем мазать, не надо дополнительно допаивать ребенка, как часто рекомендуют. Это все устаревшие установки.
У новорожденных могут также быть инфекционные высыпания, например герпетические, но такое бывает редко.
На диету мам часто сажают и при акне новорожденных — высыпаниях на лице, похожих на прыщики. В итоге мама ест ограниченный набор продуктов, устает, нервничает, а высыпания у малыша проходят сами.
Диета на грудном вскармливании почти никогда не нужна.
Пищевые ограничения необходимы только при аллергии к белку коровьего молока, но такой диагноз ставят не по высыпаниям на коже, а по другим признакам.
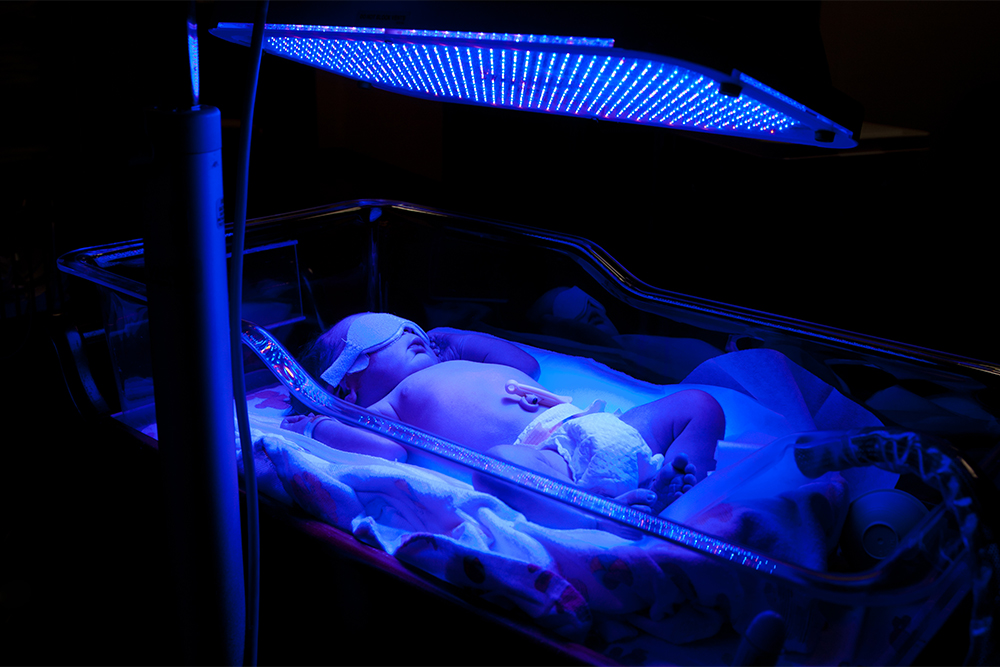
Из-за чего возникает желтуха новорожденных, как ее лечат и можно ли в этом случае делать прививки?
Почему у новорожденных возникает желтуха. Обычно речь идет о физиологической желтухе — это в целом нормальное состояние. Но выглядит пугающе: ребенок желтеет, иногда его надо лечить.
Механизм развития физиологической желтухи такой: когда ребенок находится в утробе, у него в крови циркулирует фетальный гемоглобин, который разрушается после рождения. Вследствие этого образуется желтый пигмент билирубин — он попадает в разные ткани и органы, окрашивая их.
У каждого новорожденного будет такая желтуха, просто кто-то желтеет не сильно, а кто-то выраженно. Уровень билирубина в крови определяют через кожу специальным прибором — транскутанным билирубинометром. Если он высокий, берут кровь из вены, делают анализ на билирубин. По этому анализу определяют, нужно ли ребенка лечить или физиологическая желтуха пройдет сама.
Лечение желтухи новорожденных. Лечение иногда требуется, потому что при высокой концентрации билирубина в крови он попадает в головной мозг, может вызвать его повреждение. При очень высоком уровне билирубина может развиться ядерная желтуха — прокрашивание ядер ствола головного мозга и некоторых других его структур, которое потом приводит к инвалидности.
В таких случаях назначают курс фототерапии — лечения синим светом. Под его действием структура билирубина меняется, он легче расщепляется и выводится из организма. После лечения еще раз делают анализы на уровень билирубина в крови, и если он снижается, то ребенка выписывают. Фототерапия нужна далеко не каждому ребенку, только по показаниям.
Существуют и патологические желтухи с другим механизмом разрушения эритроцитов, например гемолитические, которые возникают, если у мамы с ребенком разный резус-фактор или группа крови. Лечат такие желтухи обычно тоже фототерапией и заменным переливанием крови, когда у ребенка забирают его кровь с высоким уровнем билирубина, а потом вводят донорскую кровь.
Бояться никакой желтухи не нужно, потому что сейчас во всех медицинских учреждениях ее эффективно лечат.
Можно ли делать прививки при желтухе новорожденных. Вакцинация при физиологической желтухе не противопоказана. Напомню, что в роддоме делают две вакцины — против гепатита В и БЦЖ против туберкулеза.
При тяжелой гемолитической желтухе, когда ребенок попадает в реанимацию и ему делают заменное переливание крови, вакцинацию откладывают до того, как состояние станет стабильным. Обычно перед выпиской ребенку делают все прививки. По старинке в некоторых учреждениях дают медотвод до трех месяцев, но для него нет оснований.
Гипоксия новорожденных: отчего бывает и насколько это опасно?
Внутриутробно ребенок находится в условиях низкого содержания кислорода в крови, он адаптирован к такому состоянию.
Термин «гипоксия», или недостаток кислорода, больше относится к плоду, когда ребенок еще не родился, по отношению к новорожденному используют термин «асфиксия».
Асфиксия при рождении — это синдром, при котором в легких при рождении отсутствует эффективный газообмен, ребенок не может самостоятельно дышать, при этом у него есть сердцебиение или другие признаки живорожденности: спонтанное движение мышц, пульсация пуповины.
Риск рождения ребенка в асфиксии могут повышать некоторые факторы еще в период беременности:
- преждевременные роды;
- сахарный диабет у матери;
- ожирение у матери;
- преэклампсия и эклампсия — это опасные осложнения беременности;
- гипертоническая болезнь матери.
Также есть факторы риска рождения ребенка в асфиксии, которые появляются в родах. Это, например, отслойка или предлежание плаценты, выпадение петель пуповины, неправильное положение плода, нарушения родовой деятельности и другие.
В целом выделяют четыре главные причины рождения ребенка в асфиксии:
- Когда кровь матери недостаточно насыщена кислородом — например, у нее анемия или развилась дыхательная либо сердечно-сосудистая недостаточность.
- Когда нарушено кровоснабжение материнской части плаценты. Скажем, у матери высокое артериальное давление.
- Когда нарушена работа плаценты. Например, при ее предлежании.
- Когда нарушен кровоток в пуповине: она завязалась узлом, выпала или туго обвилась вокруг тела ребенка.
При остром кислородном голодании органы ребенка, в том числе головной мозг, будут повреждаться. Степень этого повреждения зависит от того, как долго ребенок находился в таком состоянии.
На самом деле не всегда понятно, почему ребенок рождается в асфиксии. Иногда акушеры говорят, что все в порядке, но у ребенка тяжелое состояние, не всегда ясно, что произошло.
Последствия для будущего развития зависят от тяжести состояния и компенсаторных возможностей ребенка. При асфиксии страдают все системы органов, малышу требуется реанимация. У такого новорожденного будет сердечная и дыхательная недостаточность, неврологическая симптоматика, в частности судороги.
Для лечения используют гипотермию — охлаждение тела и головного мозга на 72 часа. Это снижает уровень обмена веществ в мозге, уменьшает его отек, позволяет сохранить нейроны, оставшиеся живыми после кислородного голодания.
После тяжелой асфиксии у детей может быть детский церебральный паралич, слепота, глухота, но определенный процент малышей полностью восстанавливается. Если после вывода из гипотермии у ребенка сохранились рефлексы, у него все в норме на МРТ и УЗИ головного мозга, вероятнее всего, дальше он будет развиваться нормально.
После умеренной и легкой гипоксии выше вероятность того, что ребенок восстановится без сильных последствий. В легких случаях никакого лечения после родов не нужно. С возрастом у ребенка могут быть некоторые проблемы, например нарушение концентрации, а может быть все в полной норме. При умеренной гипоксии последствия бывают тяжелее, скажем, возможны двигательные нарушения.
В России в 2020 году внутриутробная гипоксия и асфиксия зафиксирована у 13,3% новорожденных, в мире — 5—9 случаев на 1000 детей, родившихся живыми.
Часто ли дети получают травмы во время родов?
К родовым травмам относят самые разные травмы — от тяжелых до тех, что не влияют на здоровье ребенка. Например, кефалогематомы — кровоизлияния под надкостницу костей черепа на голове. Они выглядят как небольшие шишки, обычно никакого лечения не требуют, только иногда при большом размере их могут лечить хирургически.
Бывает, что повреждается плечевое нервное сплетение, у ребенка может не работать одна рука. Встречаются кровоизлияния в мозг. По каждому типу травм своя статистика, но в общем бывают они редко.
Почему возникают родовые травмы? Бывает, что это акушерская агрессия, когда акушерка неправильно оказывает помощь роженице. Есть причины, связанные не с акушерской помощью, а с патологическим течением родов.
Так, кефалогематомы могут возникнуть при стремительных родах, когда женщина рожает буквально за полчаса. В этом случае ребенок быстро проходит через родовые пути, у него голова не успевает правильно конфигурироваться. Никто в этом не виноват.
Чтобы снизить риск травм, связанных с течением родов, к ним нужно готовиться. Надо понимать их механизм, не надеяться только на помощь врачей.
Как родителям не пропустить серьезные нарушения здоровья у новорожденного?
До выписки из роддома. Ребенок чаще всего рождается в медицинском учреждении. В этой ситуации за ним наблюдают врачи: новорожденного в родильном доме каждый день осматривает неонатолог.
Большинство проблем, которые могут быть в период новорожденности, возникают в первые несколько дней после рождения. Врач их заметит. Например, могут проявляться некоторые пороки сердца и другие пороки развития, врожденные инфекции. Может развиться патологическая или физиологическая желтуха, требующая лечения.
После выписки из роддома. В первую очередь могут быть проблемы со вскармливанием, из-за которых ребенок может недополучать молоко. Например, ребенок неправильно сосет или у мамы мало молока.
Бывают мамы, пытающиеся кормить грудью, даже когда молока не хватает. Тогда бывает, что ребенок к концу первого месяца теряет массу тела, а должен, наоборот, прибавлять. В таких случаях иногда доходит до истощения и обезвоживания, тогда малыша приходится отправлять в больницу.
Родителям важно знать, что ребенок должен прибавлять в весе. В первые дни он немного теряет массу тела, но к 10—14-му дню должен восстановить вес при рождении, а к концу первого месяца прибавить около 600 граммов. Если прибавил 500 граммов — ничего страшного, но должна быть ежедневная хорошая прибавка веса.
Следующее — это сон ребенка. Нужно подумать о его безопасности: новорожденному лучше спать в отдельной кроватке, без одеял, подушек и пышных бамперов, на ровной жесткой поверхности. Можно использовать специальные коконы, если малышу так комфортнее.
Если ребенок спит с мамой, важно организовать безопасный совместный сон. Врачи не рекомендуют спать вместе, но это возможно, когда мама и ребенок спят на ровной поверхности, а не на продавленном диване, если женщина не выпивает и не спит слишком крепко, если у ребенка организовано отдельное место на общей кровати.
Еще могут быть редкие пороки сердца, которые проявляются не сразу после рождения, а позже, когда сердце полностью перестраивается для жизни вне утробы. То есть ребенок выписывается здоровым, у него нет ни шумов в сердце, ни других признаков, а на 10—14-й день он может умереть.
Родителей должно насторожить отсутствие мочеиспускания. При ряде пороков аорта, главный сосуд, снабжающий все внутренние органы, сужается, почки перестают работать. Конечно, ребенок может перестать мочиться и по другим причинам — например, когда ему не хватает питания. Но в любом случае это повод обратиться к врачу. Также на патронажном осмотре педиатр может заметить отсутствие или слабость пульсации на бедренных артериях — это тоже тревожный знак.
Кроме того, после выписки у ребенка могут быть инфекционные заболевания, обычно уже приобретенные. Их можно заподозрить, если малыш стал вялым, перестал есть, появилась одышка, кожа побледнела. Надо знать, что у новорожденных при инфекциях не всегда повышается температура тела.
Вес и рост ребенка на первом году жизни
| Возраст ребенка | Рост | Вес |
|---|---|---|
| До 6 месяцев | Первые 3 месяца прибавляет в среднем по 3 см ежемесячно, следующие 3 месяца — по 2,4 см | Прибавляет около 600 г к концу первого месяца. Далее до 6 месяцев прибавка около 800 г в месяц |
| До года | С 6 по 9 месяц прибавляет по 1,5—2 см, с 9 по 12-й — по 1 см | Прибавляет в среднем по 400 г в месяц |
С какого срока сейчас выхаживают недоношенных детей и как это влияет на их дальнейшую жизнь?
В России сейчас действуют новые критерии живорождения, поэтому выхаживают детей, которые родились с 22 недель беременности и весят более 500 граммов.
В мире к такой практике относятся настороженно. В некоторых странах начинают выхаживать детей только с 25-й недели беременности.
Дело в том, что 22—24-я недели беременности — серая зона, это срок, в который ребенок в принципе может выжить. Дети, рожденные до 22-й недели, неминуемо погибнут, рожденные с 22-й по 24-ю неделю могут остаться в живых, но их сложно выходить, а те, что выживают, почти в 100% случаев остаются с тяжелой инвалидностью.
В ряде стран решение о выхаживании детей, родившихся рядом с границей жизнеспособности, принимают вместе с родителями. Врачи и психологи объясняют им последствия, рассказывают, что малышу потребуется интенсивная терапия, он несколько месяцев будет в реанимации и вряд ли потом сможет вести полноценную жизнь.
Мое мнение — такой подход правильный, родители вправе знать, что их ожидает, и сами принимать решение о выхаживании или отказе от реанимации, если ребенок родился на очень раннем сроке.
Если родители отказываются от реанимации, новорожденному в таких странах оказывают паллиативную помощь. То есть создают комфортные условия, чтобы он не мерз, не голодал, ему не было больно. Потом он постепенно умирает, никаких реанимационных мероприятий не проводят.
В нашей стране не так: новорожденных с 22-й недели выхаживают почти всегда, они полгода лежат в больнице, потом выписывается ребенок, который не может ходить, видеть и слышать. Это очень тяжело.
Родителей предупреждают о последствиях, но далеко не все понимают, какие проблемы ждут впереди. Многие воспринимают недоношенность как маленький вес — потом откормим. Однако это не просто маловесность, но и незрелость всех органов и систем, в том числе головного мозга.
А вот если ребенок родился в 27 недель, проблем, вероятнее всего, будет намного меньше. Процент инвалидизации здесь уже около 40%. Большинство детей в будущем станут вести обычный образ жизни.
У детей, рожденных в 28—30 недель беременности, вероятность того, что все будет хорошо, еще выше, но некоторый процент инвалидизации все равно есть.
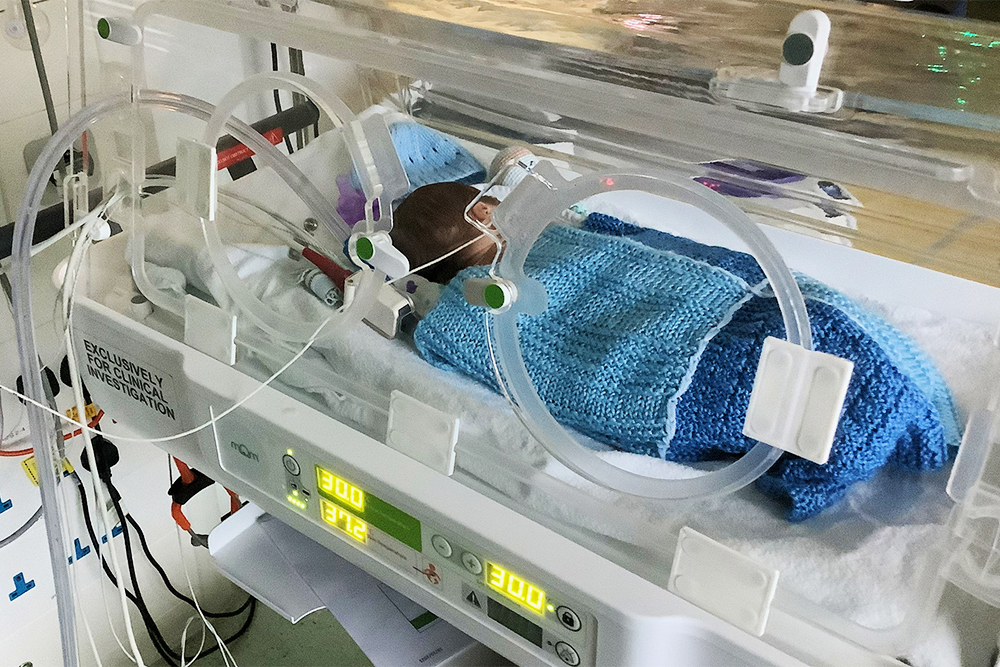
Какие самые интересные случаи из вашей практики?
История № 1. Ее можно отнести к чудесам неонатологии. Меня, коллегу и медбрата вызвали на роды, мы около часа ждали рождения ребенка.
Девочка родилась без дыхания и пульса, как будто мертвая. Мы все равно начали реанимационные мероприятия, хотя раньше в правилах не было требования реанимировать мертворожденных — и ребенок ожил. Потом она была в реанимации под гипотермией.
Сейчас девочке уже шесть лет, она совершенно здорова несмотря на то, в каком состоянии родилась.
История № 2. Когда я только закончила ординатуру, у нас на выхаживании был ребенок весом менее килограмма. Оба родителя — мама и папа — ходили к нему каждый день, тогда в реанимацию можно было приходить только на час. Ребенок выжил, но у него ДЦП: он не ходит, хотя интеллект сохранен, разговаривает, посещает обычную школу.
Эта история мне запомнилась подходом родителей. Семьи после рождения ребенка с инвалидностью часто распадаются: пока малыш в реанимации, он кажется маленьким и милым, потом становится понятно, что он не такой как все, и папы нередко уходят. Тут родители остались вместе, у них позитивный подход, они занимаются сыном, всегда вместе, пытаются его поставить на ноги. Трудности их, наоборот, сплотили.
История № 3. Мальчик родился почти доношенным, в 35 недель, но с маленьким весом — около килограмма, хотя должен был весить около 2,5 кг. Он жил у нас в отделении несколько месяцев, к нему приходили родители, было много трудностей, но в итоге малыш вырос полностью здоровым, несмотря на такой низкий вес при рождении.
Российские подходы наблюдения за новорожденными отличаются от международных?
Неонатология в России хорошо развивается, за последние годы наши рекомендации стали очень похожи на международные. Я проходила стажировки в Германии и Италии, раньше российские подходы сильно отличались, а теперь такого нет.
Подходы стали бережнее по отношению к матери и ребенку. Например, сейчас мамы в любое время могут приходить к малышу, мало где их не пускают в реанимацию. Уже обсуждается вопрос, чтобы мамы могли жить с ребенком в медучреждении, если ему длительно требуется интенсивная терапия.
Десять лет назад детей в реанимации кормили смесью, теперь их разрешено кормить грудным молоком.
Бережнее стало отношение к новорожденным: раньше считали, что они не чувствуют боли, им не обезболивали многие процедуры. Сейчас все манипуляции обезболиваются лекарствами.
Подходы в выхаживании новорожденных схожи с зарубежными, Россия тут не отстает. Не знаю, как будет дальше, но пока мы на уровне.
Конечно, в некоторых местах сохранились старые подходы, особенно в регионах или там, где работает старое поколение врачей и медсестер. Например, за границей ребенку в реанимации не назначают антибиотики, если нет прямых показаний. А у нас в стационарах до сих пор могут выписать «на всякий случай», но так не везде.
Запомнить
- Неонатолог — первый врач ребенка. Название специальности состоит из двух греческих слов: «нео» — новый, а «натос» — жизнь. Соответственно, это человек, который первым встречает новую жизнь.
- Ребенку после родов может потребоваться дыхательная поддержка, если он не может дышать самостоятельно. Также бывают травмы в родах, преждевременные роды, заканчивающиеся рождением недоношенного ребенка, сложные и долгие роды, во время которых ребенок может испытывать кислородное голодание.
- Оценка по шкале Апгар — числовое выражение состояния ребенка при рождении. Первую оценку выставляют на первой минуте после рождения, вторую на пятой. Обычно чем они ниже, тем хуже состояние ребенка, хотя в некоторых случаях такой зависимости нет.
- Многие состояния новорожденных, например сыпь, повышение температуры тела, странный цвет мочи или кала, нагрубание молочных желез, пугают родителей, но совершенно нормальны и не нуждаются в лечении.
- В первый месяц у ребенка не может быть кожной аллергии, поэтому любые высыпания — не повод сажать маму на диету.
- Желтуха у новорожденных часто связана с нормальными механизмами перестройки организма и обычно не требует лечения. Вакцинация при такой желтухе тоже не противопоказана.
- После тяжелой гипоксии ребенок не всегда может полностью восстановиться, ему нужно лечение в реанимации. После легкой степени чаще всего не остается никаких последствий.
- Травмы при родах бывают редко. Их причины могут быть связаны с акушерской агрессией или самим течением родов.
- До выписки из роддома ребенок находится под наблюдением врача. После выписки родителям важно обратить внимание на вялость, отказ от еды, отсутствие мочеиспускания, бледность и похолодание кожи.
- В России сейчас действуют новые критерии живорождения, поэтому выхаживают детей, которые родились с 22 недель беременности и весят более 500 граммов.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov.