Этот текст написан в Сообществе, бережно отредактирован и оформлен по стандартам редакции
В 34 года мне диагностировали болезнь Грейвса. Это заболевание, при котором щитовидная железа вырабатывает слишком много гормонов.
Шесть лет я лечилась препаратами, которые подавляют работу щитовидной железы, но безуспешно. Болезнь обострялась, стоило только прекратить терапию. В 2024 году мое состояние резко ухудшилось, и я решила удалить железу. Расскажу, как готовилась к операции, как она прошла и с какими осложнениями я столкнулась.
Что такое болезнь Грейвса
Болезнь Грейвса, или диффузный токсический зоб, — аутоиммунное заболевание, которое приводит к избыточной работе щитовидной железы. Щитовидная железа — небольшой орган в виде бабочки, расположенный в передней части шеи. Она вырабатывает гормоны, которые контролируют расход энергии в организме.
При болезни Грейвса иммунная система производит антитела к рецепторам тиреотропного гормона, ТТГ, который выделяется гипофизом и регулирует активность щитовидной железы. Притворяясь ТТГ, антитела садятся на клетки щитовидной железы и заставляют ее работать сверх меры. У некоторых людей антитела также поражают глаза и кожу.
Причины. Врачи не знают, почему возникают сбои в работе иммунной системы. Но установлено, что чаще болезнь Грейвса развивается у женщин, курильщиков, людей с другими аутоиммунными заболеваниями, например с диабетом первого типа, а также у тех, чьи близкие страдают от патологий щитовидной железы. Риск заболеть наиболее высок в возрасте от 30 до 60 лет.
Симптомы. У большинства заболевших постепенно развиваются симптомы гипертиреоза, то есть избыточной продукции гормонов щитовидной железы:
- усталость;
- потеря веса;
- потливость;
- бессонница;
- раздражительность;
- снижение либидо;
- одышка;
- учащенное сердцебиение;
- дрожание рук;
- выпадение волос.
Примерно у трети возникают проблемы с глазами. Человек может жаловаться на покраснение, сухость, боль, двоение в глазах и экзофтальм — выпячивание глазных яблок. Неясно почему, но чаще офтальмологические симптомы развиваются у курящих.
Очень редко у людей с болезнью Грейвса поражается кожа в области голеней или верхней части стоп. Она краснеет, утолщается и приобретает вид апельсиновой корки.
Как мне поставили диагноз
Первые симптомы болезни появились в 2018 году. Сначала я стала ощущать постоянную усталость. Затем добавились тахикардия, одышка, потливость и сухость в глазах. У меня участились приступы мигрени, при этом обезболивающие практически не помогали.
Я обратилась к врачу общей практики в Могилеве. Он прописал инъекции «для укрепления сосудов». Названия препарата уже не вспомню, но легче от него не стало. Еще мне дали направления на ЭКГ и анализы крови, в том числе на гормоны щитовидной железы.
Обследование показало, что уровни гормонов превышают норму в три-четыре раза. Так я оказалась у эндокринолога. Врач дополнительно назначил УЗИ щитовидной железы и анализ на антитела к рецепторам ТТГ. В итоге мне поставили диагноз «болезнь Грейвса».
Мерказолил
Эндокринолог рекомендовал принимать антитиреоидный препарат «Тирозол» или «Мерказолил». Я начала с «Тирозола», но он вызвал аллергическую реакцию. Пришлось перейти на «Мерказолил». Этот препарат я принимала год, постепенно уменьшая дозу с 30 до 5 мг в сутки.
Когда уровни гормонов стабилизировались, я сама прекратила терапию. Почти сразу болезнь обострилась: ко мне вернулись тахикардия, потливость, одышка. Через два месяца я снова пошла к эндокринологу.
Врач предложил удалить щитовидную железу, но я отказалась. В тот момент я морально не была готова к операции. К тому же надеялась, что болезнь еще удастся вылечить лекарственными препаратами. Эндокринолог рекомендовал возобновить прием «Мерказолила».
В дальнейшем я обращалась за вторым мнением еще к трем специалистам. Все они подтвердили, что щитовидную железу лучше удалить. Альтернативный вариант лечения, радиойодтерапию, никто не предложил. Почему — не знаю. Возможно, в моей ситуации она была неприменима.
Как лечат болезнь Грейвса
Есть три метода лечения: антитиреоидные препараты, радиойодтерапия и удаление щитовидной железы.
Антитиреоидные препараты. Обычно лечение начинают с приема антитиреоидных препаратов — тиамазола или пропилтиоурацила. Они уменьшают выработку гормонов щитовидной железы. В начале терапии препараты назначают в высоких дозах. Через три-четыре недели уровни гормонов нормализуются, и дозу постепенно снижают до минимальной.
При хорошей переносимости лечение продолжают до 12—18 месяцев. Затем, если уровни гормонов щитовидной железы и антител к рецепторам ТТГ сохраняются нормальными, препараты отменяют. За человеком устанавливают наблюдение.
К сожалению, стойкой ремиссии после медикаментозной терапии достигают всего около 30% пациентов. В большинстве случаев уровни гормонов вновь повышаются, и пациентам рекомендуют радикальное лечение — удаление железы или радиойодтерапию.
Иногда радикальную терапию могут предложить сразу — например, людям с объемом щитовидной железы более 40 мл, частыми рецидивами или тяжелыми осложнениями болезни Грейвса, в частности фибрилляцией предсердий. В таких случаях антитиреоидные препараты принимают до нормализации уровня гормонов и общего состояния, после чего в плановом порядке проводят операцию или радиойодтерапию.
Радиойодтерапия. По факту радиойодтерапия — аналог хирургического удаления щитовидной железы. Но она более предпочтительна, так как исключает развитие свойственных операции осложнений.
Суть метода в том, что человек выпивает специальный радиофармпрепарат, который накапливается только в щитовидной железе и разрушает ее клетки. Через 16 недель стойкое снижение работы железы развивается у 80% пациентов. Если тиреотоксикоз сохраняется больше шести месяцев, процедуру могут провести повторно.
Радиойодтерапия противопоказана беременным и кормящим. Также она не подходит в тех случаях, когда планирование беременности не может быть отложено на шесть месяцев и более.
Удаление щитовидной железы. Операцию назначают при наличии противопоказаний к радиойодтерапии, загрудинном расположении, большом объеме щитовидной железы — как правило, больше 80 см³ — или компрессионном синдроме, то есть сдавлении железой трахеи и пищевода. Кроме того, человек сам может выбрать такой способ лечения, если по каким-то причинам ему не подходят другие варианты.
Железу удаляют полностью или почти полностью. В прошлом практиковали частичное удаление органа. Но после таких операций нередко развивался рецидив тиреотоксикоза. После удаления щитовидной железы или лечения радиоактивным йодом пациентам назначают пожизненную заместительную гормональную терапию.
Как я согласилась удалить щитовидную железу
В 2023 году я забеременела. Поначалу принимала «Мерказолил» в дозе 10 мг в сутки. На 13-й неделе беременности эндокринолог снизил дозировку до 5 мг, а на 16-й отменил терапию, потому что уровни гормонов пришли в норму. Врач объяснил улучшения тем, что активность иммунной системы при беременности снижается и атака антител на щитовидную железу ослабевает.
Увы, после родов все вернулось на круги своя. Уровни гормонов начали расти как на дрожжах. Я хотела возобновить прием «Мерказолила», но препарат начал исчезать из аптек Беларуси. Знаю, что та же проблема возникла в России. Мое состояние резко ухудшилось — пришлось прекратить кормить ребенка грудью. Выбора не осталось. В мае 2024 года я пошла к эндокринологу и сказала, что хочу сделать операцию.
Подготовка заняла меньше месяца. Я сдала разные анализы крови, сделала ЭКГ и эхокардиоскопию сердца. 19 июня меня положили в могилевскую больницу в отделение эндокринологии. Удаление щитовидной железы назначили на 24 июня.
Сходите к врачу
В этой статье мы не даем рекомендаций. Прежде чем принимать решение о лечении, проконсультируйтесь с врачом. Ответственность за ваше здоровье лежит только на вас
Операция
За два дня до вмешательства меня проконсультировал заведующий хирургическим отделением. Сказал, что операция простая, но возможны осложнения: при удалении органа могут повредиться голосовые связки. Также меня предупредили, что первые сутки после операции придется провести в реанимационном отделении. Это меня не испугало. Я думала, что готова ко всему.
Вечером накануне операции меня попросили перестать есть и пить. А утром 24 июня перевели в хирургическое отделение. Там со мной пообщалась анестезиолог, уточнила рост, вес и наличие аллергических реакций.
Медсестра замотала ноги эластичными бинтами, и в 10:45 меня повели на операцию. Нервничала я не сильно, потому что оперировалась не первый раз. Но было какое-то нехорошее предчувствие.
В операционной меня уложили на стол и подключили к датчикам. Анестезиолог ввела препарат, и я уснула. Операция продлилась часа два.
Восстановление
В реанимации. Очнулась уже в реанимации. Помню, что передо мной стояли анестезиолог и хирург. Они рассказали, что операция прошла нормально, но мне повредили гортань.
Чувствовала я себя очень плохо: не могла понять, что происходит. Было сложно дышать — дыхание переходило в хрип. Мне казалось, что горло разорвано, а голосовые связки болтаются на ветру и не могут сомкнуться. Плюс беспокоили кашель и сухость в горле. После каждого приступа кашля я долго не могла восстановить дыхание.
Чтобы дышать стало легче, врач назначила ингаляцию с каким-то кортикостероидом. Меня приподняли в вертикальное положение и дали мундштук с препаратом. Я подышала 10 минут — это помогло, состояние улучшилось.
Ингаляции должны были повторить. Я слышала, что врач сказала об этом медсестре, но запись в карту не сделала. На следующее утро медсестру сменила другая. Она решила, что если записи нет, то и делать ничего не надо. Хотя назначение ей передали на словах. Можете представить мое возмущение? Но что я могла сделать, когда у меня практически не было голоса. Сил отстаивать свои права тоже не было.
Вместо одного дня я пробыла в реанимационном отделении два. 26 июня меня перевели в палату.
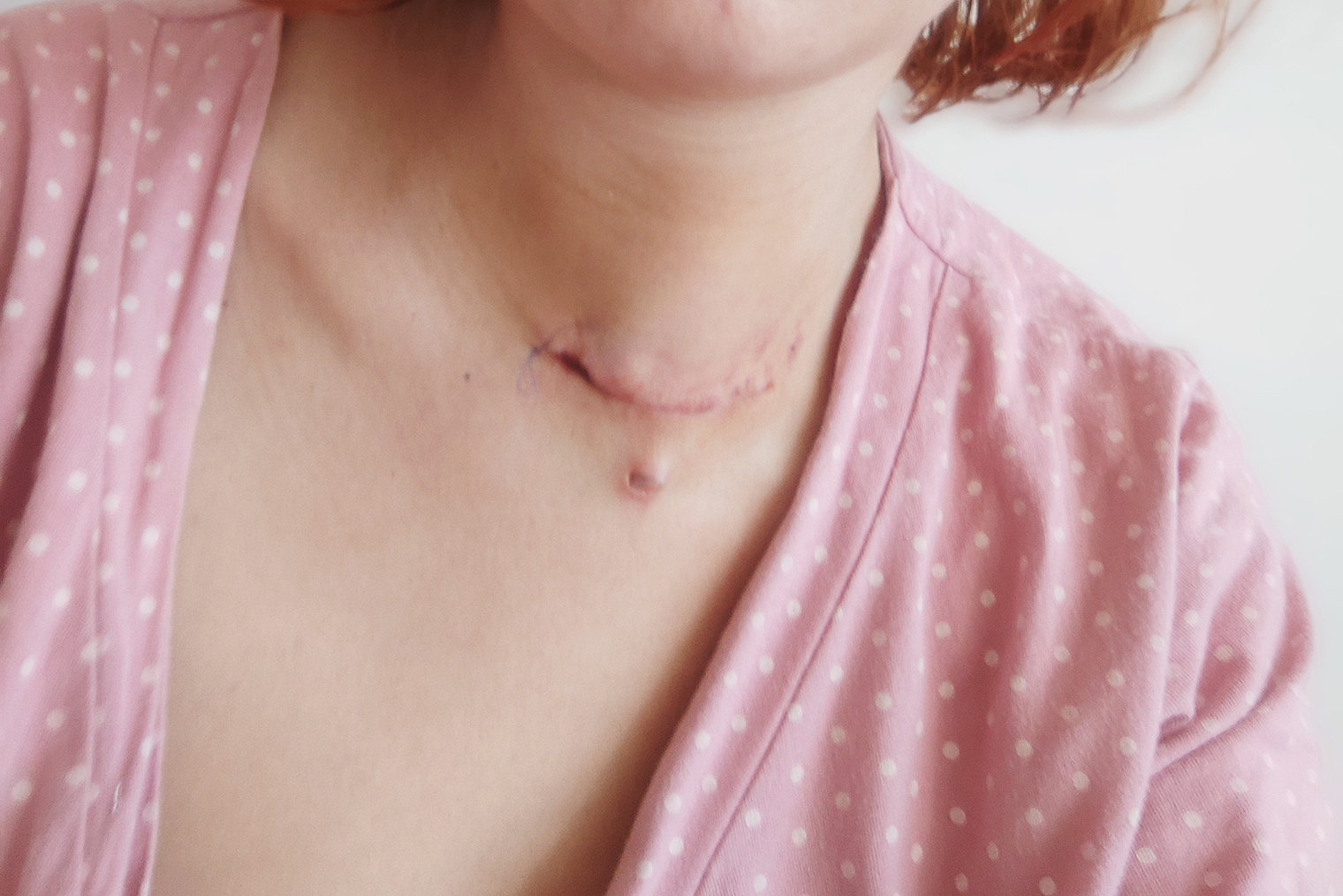
В отделении хирургии. Хирург констатировал, что у меня двусторонний парез гортани. Сказал, что голос восстановится, но не сразу — может, через две недели, может, через два месяца, а может, через полгода. Чтобы ускорить реабилитацию, нужно заниматься с фониатром или фонопедом.
Каждое утро мне начали давать натощак гормон щитовидной железы — L-тироксин. Этот препарат предстоит принимать до конца жизни. Лор назначила десятидневный курс капельниц — с чем, точно не знаю. Пообещала, что после лечения начнем занятия с фониатром. Про себя я подумала: «Какие десять дней?! Я домой собиралась в конце недели». Но спорить, конечно, не стала — надо так надо.
Тем более общее состояние было ужасное. Из-за одышки было сложно ходить. Путь до туалета лишал сил: я обливалась потом, хрипела и задыхалась.
Вдобавок меня стали беспокоить судороги. Врачи пояснили, что иногда во время операции повреждаются расположенные рядом с щитовидкой паращитовидные железы, которые отвечают за обмен кальция. В результате усвоение кальция в организме снижается — развивается судорожный синдром. У большинства людей работа паращитовидных желез нормализуется в течение полугода. Но бывает, что нарушения сохраняются до конца жизни.
Ближе к вечеру у меня сводило сначала руки и ноги, потом лицо. Это продолжалось всю ночь, я не могла уснуть. На восьмые сутки после операции я впервые заплакала от боли и бессилия. Спасибо эндокринологу — он настоял, чтобы меня сразу прокапали препаратом кальция. Плюс врач назначил кальций и витамин D в таблетках. На фоне терапии состояние улучшилось, судороги прошли.
На десятый день я показалась лору, чтобы приступить к работе с фониатром. Но не тут-то было. Врач заключил, что о занятиях не может быть и речи, потому что у меня воспалено горло. В тот период в больнице стояла страшная жара. В палатах настежь раскрыли окна. Меня положили на койку у окна — на самый сквознячок. Конечно, ослабленный организм не выдержал такого эксперимента, и я простыла.
Начали лечить горло. Лор назначила кучу препаратов, ингаляции и полоскания. Заведующий эндокринологическим отделением предложил перевестись в свое отделение. Сказал, что капельницы с кальцием отменяют и он хочет пару дней понаблюдать, как организм будет справляться без них. Мне не хотелось затягивать пребывание в больнице, но из-за плохого самочувствия я согласилась.
В эндокринологическом отделении у меня каждый день брали анализ на ионизированный кальций. Капельницы с кальцием больше не ставили, но продолжили давать минерал в таблетках. На третий день выписали домой. К фониатру я так и не попала — она ушла в отпуск. Всего я провела в больнице 21 день.

Какие осложнения могут возникнуть после удаления щитовидной железы
Осложнения можно разделить на характерные для любых операций и те, что встречаются только при удалении щитовидной железы.
Общие осложнения — кровотечение, воспаление послеоперационной раны и появление гематом в ее области. К специфическим относят повреждение возвратного гортанного нерва и паращитовидных желез. Если операцию проводит опытный хирург, риски специфических осложнений невысоки и составляют около 2%.
Повреждение возвратного гортанного нерва. Возвратный гортанный нерв отвечает за работу голосовых связок. При его повреждении голос может стать хриплым, сиплым или вовсе пропасть. В современной хирургии при удалении щитовидной железы используют специальный нейромонитор, который позволяет определить, где именно располагается нерв. Это значительно снижает риск его повреждения.
Если после операции возникают проблемы с голосом, реабилитацией пациента занимается специальный врач — фониатр. Он проводит необходимое обследование и назначает план лечения. Насколько восстановится голос, зависит от характера повреждения нерва. В каких-то случаях голос можно восстановить полностью, в каких-то — нет.
Повреждение паращитовидных желез. Паращитовидные железы поддерживают нормальный уровень кальция в организме. Если после операции их функция ослабевает, то есть развивается гипопаратиреоз, уровень кальция в крови становится низким. Это проявляется ощущением мурашек, подергиванием мышц конечностей и лица, а в тяжелых случаях — непроизвольными болезненными сокращениями различных мышц, вплоть до развития спазма мышц гортани.
Снижение работы паращитовидных желез также приводит к нарушению преобразования витамина D в его активную форму, которая участвует в регуляции уровня кальция.
Послеоперационный гипопаратиреоз может быть обусловлен как непосредственным удалением, так и травмированием паращитовидных желез во время операции.
Для восстановления уровня кальция в организме применяют препараты кальция и активной формы витамина D. Дозировки подбирают индивидуально под контролем уровня кальция в крови, чтобы не пропустить гиперкальциемию.
Как правило, работа паращитовадных желез восстанавливается в течение шести месяцев после оперативного лечения. Но примерно у 3% пациентов диагностируют стойкий гипопаратиреоз. В этом случае принимать препараты кальция и витамина D необходимо до конца жизни.
Как чувствую себя сейчас
После операции прошло шесть месяцев. К сожалению, восстановиться оказалось сложнее, чем я предполагала. Через эндокринолога в поликлинике я все же попала к специалисту, который устраняет проблемы с голосом, — фонопеду. В течение двух недель успела сходить на три занятия. Потом специалист уволился, а новый не пришел.
Фонопед обучал меня дыхательной гимнастике, упражнениям для снятия мышечного напряжения и ставил голос. Дома я повторяла упражнения по пять раз в день. По рекомендации специалиста также начала играть на губной гармошке — это хорошо тренирует голосовые связки.

Прогресс есть: голос восстановился на 50%. Фонопед обещал, что я смогу говорить как раньше — нужно только время и усердие.
Общее самочувствие сейчас отличное. Посещаю эндокринолога раз в два месяца: сдаю анализы на уровни щитовидной железы и кальция. Препараты кальция и витамин D мне пока не отменяют. Дозу L-тироксина снизили с 100 до 75 мкг.
После операции на шее остался небольшой шрам. Говорят, через полгода он станет практически незаметным. Лишних килограммов после удаления щитовидки я не набрала. Скорее, наоборот, похудела.
Я ошибалась, когда думала, что операция — из простых. Она сложная, и делать ее нужно в медицинском учреждении, которое специализируется на работе с патологиями щитовидной железы. Кроме того, после операции необходима реабилитация, и приступать к ней лучше сразу. К сожалению, я узнала об этом поздно. Возможно, если бы реабилитационные мероприятия начали еще в больнице, я бы уже хорошо говорила.
Расходы
Операция и подготовка к ней были бесплатными. Я потратила только 16 BYN (452 ₽) на эластичные бинты, которые нужны для профилактики послеоперационных тромбозов. Еще около 100 BYN (2 822 ₽) ушло на лекарства сразу после операции.
После выписки из больницы я оформила инвалидность третьей группы, поэтому сейчас получаю препараты бесплатно.
На удаление щитовидной железы и восстановление я потратила 289 BYN (8 156 ₽)
| Кальцитриол | 150 BYN (4 233 ₽) |
| «Кальций D3 Никомед» | 60 BYN (1 693 ₽) |
| Лекарства для лечения воспаленного горла | 40 BYN (1 129 ₽) |
| Эластичные бинты, 2 шт. | 16 BYN (452 ₽) |
| Губная гармошка для тренировки голосовых связок | 13 BYN (367 ₽) |