«Чувство вины преследовало постоянно»: как мы стали родителями ребенка с пороком сердца

Эта история из Сообщества. Редакция задала вопросы, бережно отредактировала и оформила по стандартам журнала
Мы с мужем воспитываем сына восьми лет с пороком сердца. Скоро ребенку предстоит операция.
Мы знали, что операция потребуется, еще во время беременности. Но когда недавно врачи сообщили, что настало время ее делать, тревог и переживаний у нас с мужем прибавилось.
Расскажу о патологии сына и о том, какое лечение его ждет.
Сходите к врачу
В этой статье мы не даем рекомендаций. Прежде чем принимать решение о лечении, проконсультируйтесь с врачом. Ответственность за ваше здоровье лежит только на вас
Подготовка и беременность
Сейчас мне 34 года, мужу 35. Мы поженились в 2014 и примерно через полгода начали планировать ребенка. Сдали анализы: на ВИЧ, сифилис, заболевания, передающиеся половым путем, гормоны. Выявили некоторые проблемы и избавились от них.
Также бросили курить. Это было несложно, так как курили не постоянно, можно сказать, за компанию с друзьями. С алкоголем было еще проще. Им никогда не злоупотребляли, а теперь отказались совсем, даже по праздникам и на встречах с друзьями.
Первая попытка забеременеть оказалась неудачной: эмбрион не смог прикрепиться, и на девятой неделе у меня случился выкидыш. После этого гинеколог назначила прогестерон, и через три месяца я забеременела снова. На этот раз все было в порядке.
Новость про диагноз
Беременность протекала хорошо, я чувствовала себя прекрасно. Но во время третьего скрининга у ребенка обнаружили врожденный порок сердца — аномалию Эбштейна.
Узнав о диагнозе, я много плакала. Муж очень меня поддерживал и старался успокоить. Ходил со мной на все УЗИ — их было еще три или четыре у разных специалистов по патологиям беременности. Через знакомых нашел кардиохирурга, который по телефону подробнее рассказал нам о пороке и объяснил, что, возможно, не все так плохо: патология может проявляться по-разному.
Конечно, мы и сами гуглили, но самостоятельно сложно во всем разобраться, так как у этого заболевания четыре типа. При самом простом ребенок может долго жить без вмешательства, а при наиболее тяжелом операция требуется сразу после рождения.
Нас направили к кардиохирургу, которая считается очень опытным и квалифицированным врачом, к ней едут из других районов Татарстана. Доктор сказала, что, скорее всего, нашему сыну потребуется операция на открытом сердце в подростковом возрасте.
Мы были в шоке. Не укладывалось в голове, откуда могли взяться проблемы, если мы тщательно планировали ребенка, бросили все вредные привычки задолго до беременности и делали все как надо. Врачи тоже спрашивали у нас про алкоголь, курение и наркотики. Уточняли, болела ли я во время беременности, — нет. Узнавали, умирал ли кто-то от болезней сердца в роду, — тоже нет, ни у кого из наших родственников не было даже диагностированных проблем с сердцем. Узнав это, медики ссылались на статистику. Говорили, что просто так случилось.
Что такое аномалия Эбштейна и как может проявляться
Аномалия Эбштейна — это сложный врожденный порок сердца, ВПС, обусловленный смещением септальной и задней створок трехстворчатого клапана. Существует большое количество анатомических вариантов порока.
В норме трехстворчатый клапан располагается между правым предсердием и правым желудочком и имеет три створки, отсюда и название. При аномалии Эбштейна створки клапана смещаются в полость правого желудочка, тем самым меняя объем полостей сердца: правое предсердие становится огромным, а правый желудочек маленьким. Часть предсердия, в которое теперь входит участок желудочка, называется атриализованной частью желудочка.
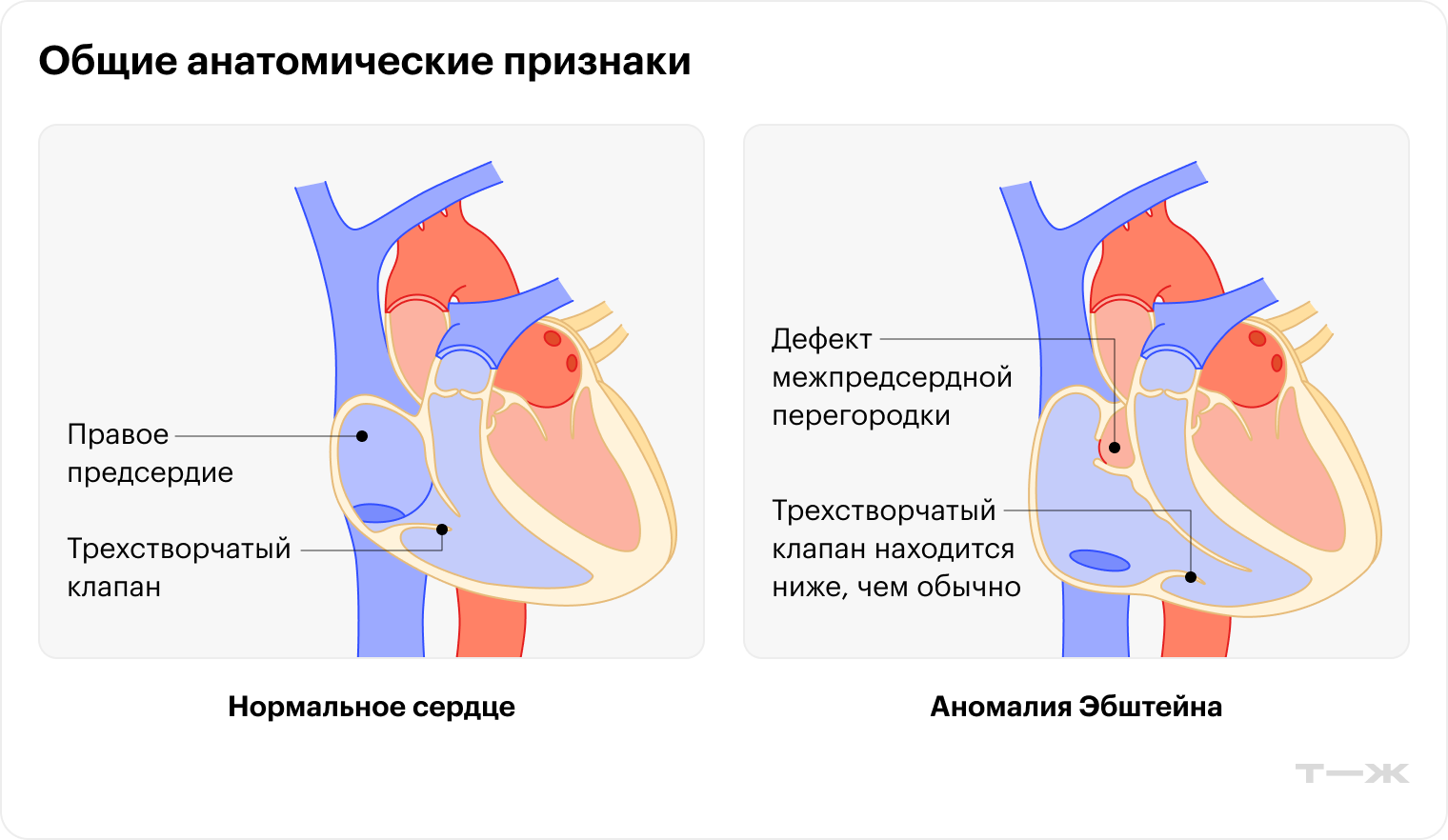
Сотрудники Национального медицинского исследовательского центра сердечно-сосудистой хирургии им. А. Н. Бакулева разработали классификацию порока, учитывающую анатомическую структуру трехстворчатого клапана и правого желудочка.
Тип А. Изменения в сердце минимальные. Наблюдается небольшое смещение створок клапана и небольшая атриализация правого желудочка.
Тип В. Задняя и септальная створки трехстворчатого клапана прикреплены короткими хордами к миокарду, формируя атриализованную часть правого желудочка значительного размера.
Тип С. Выраженное снижение подвижности створок трехстворчатого клапана. Они на большой поверхности прикреплены к миокарду короткими хордами. Большая атриализованная часть правого желудочка.
Тип D и тип Е. Сросшиеся створки клапана формируют «трехстворчатый мешок», который через узкое отверстие соединяется с правым желудочком.
Симптомы аномалии Эбштейна бывают различными и зависят от степени выраженности порока. У некоторых пациентов это состояние не вызывает никаких жалоб, и люди ведут обычный образ жизни. Наиболее тяжелые формы аномалии могут вызывать внутриутробную гибель плода.
Самые частые симптомы патологии:
- выраженный распространенный цианоз ;
- плохая переносимость физической нагрузки;
- боли в сердце;
- приступы учащенного сердцебиения;
- одышка;
- увеличение печени;
- пониженное давление;
- быстрая утомляемость.
На сегодняшний день на аномалию Эбштейна приходится 8,5% случаев всех врожденных пороков сердца. Эту патологию диагностируют примерно у одного на 1000 новорожденных с ВПС и на 20 000 новорожденных без ВПС.
Известно, что главной причиной формирования аномалии Эбштейна у плода является прием женщиной во время беременности препаратов лития.
Также к возникновению этого и других пороков сердца могут приводить инфекции, например краснуха, корь, скарлатина, ветряная оспа, грипп, а также тяжелые соматические заболевания беременной женщины, такие как анемия, сахарный диабет, тиреотоксикоз . Может повлиять и употребление алкоголя и курение, в том числе пассивное. Аномалия Эбштейна может передаваться по наследству.
Роды
Я рожала в перинатальном центре республиканской клинической больницы. Договор не заключала, все с бесплатной бригадой. Схватки начались в 23 часа, в роддом от испуга приехали в час ночи, но выяснилось, что раскрытие всего три пальца. Отвели в родовую палату, и я провела всю ночь со схватками. В 11 часов следующего дня мне прокололи плодный пузырь, родила уже под вечер, в 17:40. Анестезия не потребовалась. В целом считаю, что роды прошли неплохо, хоть и продолжались долго.
Сын появился на свет в июне 2016 года. Сразу закричал, по Апгар оценили на 8/9 баллов. Но врачи боялись, что у ребенка возникнут проблемы, и не приложили к груди, забрали в реанимацию.
Приходить к нему можно было два раза в день на 15 минут. Трогать и кормить запрещали, только смотреть. Но мне было спокойно. Я видела на мониторе, что оксигенация 99%, у сына стабильный пульс, он не выглядел голодным и не кричал, лежал в открытом кувезе. Рядом находились другие младенцы в гораздо более сложном состоянии, в основном недоношенные и в закрытых кувезах. Матери, которые к ним приходили, рыдали.
В палате я грустила от того, что всем вокруг приносят детей, а мне нет. Еще, как назло, многие спрашивали, где мой ребенок и почему я его не кормлю. Я пыталась сцеживать, но первые два дня молока не было. Сына кормили смесью. В реанимации он пробыл двое суток. Когда вечером на третий день после рождения его принесли, появилось и молоко.
Наш лечащий кардиохирург подтвердила порок и сказала, что сейчас все нормально, но нужно наблюдаться у кардиолога и каждые три месяца делать ЭКГ и УЗИ. Только после этого мы сообщили о заболевании сына родственникам. Казалось, что если расскажем обо всем раньше, нам станут задавать вопросы, на которые еще не было ответа. Бабушки и дедушки встревожились, но все равно были очень счастливы: у них родился долгожданный внук.
Трудности
В раннем детстве порок почти не проявлялся. Но мы столкнулись с другими проблемами.
Грудное вскармливание. После трех суток на бутылочке сын стал неправильно брать грудь, появились раны, и кормление превратилось для меня в пытку. Я плакала от боли во время каждого прикладывания и психологически тоже чувствовала себя плохо: мне казалось, что я ненавижу ребенка из-за того, что вскармливание проходит настолько дискомфортно.
Я пыталась спасаться мазями, несколько раз обращалась к консультанту по грудному вскармливанию, но не помогло. Через месяц попыток стала сцеживать молоко ручным молокоотсосом и кормить сына сначала из шприца без иглы, а потом — из бутылочки. Первое время сцеживать было больно, но через месяц раны зажили, и я привыкла. Мне стало гораздо легче, я наконец-то почувствовала что-то теплое к ребенку.
Родственники и муж были рады, что мне стало легче и мы нашли более или менее подходящий способ кормления. Но отношение других людей, особенно врачей и специалиста по грудному вскармливанию, поразило. Они считали, что я «недостаточно старалась» и «просто не хотела кормить». Мне было очень неприятно слышать это. Еще и накладывалось чувство вины за нелюбовь к сыну в первый месяц его жизни. Но ребенок хорошо набирал вес, и я понимала, что все сделала правильно.
Сцеживалась я четыре месяца. Это оказалось сложно: нужно было делать это по определенному графику, чтобы не увеличивать объемы «производства» молока, иначе грудь начинала болеть, поднималась температура. Ночью было так: я вставала от плача ребенка, шла на кухню, грела молоко, кормила из бутылочки, укладывала, а потом еще минут 20 сцеживала новое. Это занимало минут 45. И так три раза за ночь. Такой режим жутко меня выматывал. В пять месяцев мы стали чередовать молоко со смесью и довольно быстро перешли на искусственное вскармливание.
Аллергия. В три месяца у сына начался атопический дерматит. Мы сдавали анализы, но так и не смогли выяснить причину. Я соблюдала диету, но она не помогала: кожа у сына сохла и зудела. Трехмесячный ребенок расчесывал себе лицо до крови: снимал царапки и махал руками.
Ходили к разным врачам. В итоге прописали гормональную мазь. Самые сильные расчесы смазывали ей и давали антигистаминные внутрь. Только к 4—5 годам сын перерос дерматит. Правда, расчесы периодически появляются, например под коленкой. Мажем увлажняющим кремом и гормональной мазью.
В год и девять месяцев у ребенка начался сильный поллиноз на пыльцу березы — диагноз поставил аллерголог. Это выражалось в кашле, чихании, соплях, зуде. Чесалось даже в паху.
Два года в начале цветения мы уезжали: в 2019 — в Черногорию, в 2021 — в Евпаторию. В 2020 никуда не смогли уехать из-за пандемии и сидели дома три недели, тот еще был квест. Несмотря на то что у нас были закрыты окна, пыльца все равно проникала в квартиру. Сын чихал, кашлял, чесался. Давали ему препараты, чтобы снять симптомы, и развлекали как могли: лепили, рисовали, играли. Когда очень хотелось сменить обстановку, выходили в подъезд: у нас новый дом и широкий длинный коридор, можно побегать.
Потом сын подрос, и стало возможно проводить АСИТ — аллерген-специфическую иммунотерапию, при которой в организм в малых дозах регулярно вводят аллерген. С января по конец мая каждое утро я капаю сыну под язык капли аллергена березы. Он держит их две минуты, а потом выплевывает. Так нужно делать пять лет, сейчас мы закончили третий курс. Результаты хорошие: кашель и зуд глаз уже не беспокоят, ничего не опухает, сын только иногда чихает.
Отек Квинке случился, когда сыну было два с половиной года. В тот день к нам приезжала подруга с тортиком, и мы заказали роллы с лососем и угрем. Сын попробовал и то и другое, так как раньше уже ел торты и роллы с лососем. Возможно, так у него проявилась аллергия на угря.
Среди ночи сын начал странно кашлять и вдыхать с жутким свистом. Я сразу поняла, что это отек Квинке, потому что перечитала очень много информации об аллергии. Мы дали «Супрастин» и вызвали скорую, врачи приехали через семь минут и вкололи дексаметазон.
Я столько раз вспоминала эту ночь. Каждый раз думаю, что было бы, если бы я не знала, как действовать. К счастью, отек не повторялся, но я боюсь, что у сына на что-то еще есть аллергия. Поэтому у меня в сумке всегда лежит ампула дексаметазона. Препарат можно влить в рот до приезда скорой.
Наблюдение по основному диагнозу
В младенчестве у сына был цианоз во время плача. Мне объяснили, что это неопасно. Других проявлений порока сердца очень долгое время мы не замечали. Сын был активнее многих сверстников.
Еще при рождении врачи нас предупредили, что с таким диагнозом не должно быть никакого профессионального спорта, но разрешили любительский. С двух с половиной лет сын индивидуально занимался плаванием с тренером, все было хорошо. В пять лет пробовали ходить на цирковую гимнастику, но я увидела, что там очень интенсивная нагрузка, и перестала водить. В шесть сын начал посещать групповые занятия в бассейне, проходил год. В семь я обратила внимание, что он сильно устает и просит у тренера передышку, а быстрая утомляемость — один из основных симптомов порока. Поэтому оставили спорт.
В остальном все было как у всех.
Плановые обследования сыну нужны каждый год, чтобы отслеживать, как сердце адаптируется к возрастающим нагрузкам по мере роста ребенка. У кардиолога и кардиохирурга всегда наблюдаемся по ОМС. Ждать долго не приходится, принимают по записи. УЗИ сердца кардиохирург делает прямо на приеме бесплатно, ЭКГ так же. Суточное мониторирование ЭКГ оплачиваем — так быстрее, чем ходить по врачам за направлениями. Стоит около 800 ₽.
Помню, что в какой-то момент мне даже казалось, что наши с мужем родители не воспринимают заболевание всерьез. Дедушки и вовсе о нем забывали. Всякий раз приходилось объяснять, зачем мы так часто ходим к кардиологу.
Меня же постоянно преследовало чувство вины и тревога. Да и сейчас часто кажется, что сын уснет и не проснется. Ему уже восемь лет, а я все встаю по ночам и проверяю, жив ли он. Еще боюсь, что во время игры в футбол сердце не выдержит и остановится. Бывает, что прошу передохнуть, хотя с виду он не устал, просто мне страшно.


Назначение операции. Осенью 2023 года кардиохирург посмотрела УЗИ, сказала, что ей не нравятся результаты, и направила нас на МРТ. Оказалось, что в Казани нужный аппарат сломан, и я стала искать в других городах. Отправила электронное письмо со сканами всех наших УЗИ и холтеров в Федеральный центр сердечно-сосудистой хирургии в Пензе. Нас пригласили на очный прием и проведение МРТ. Выяснилось, что мы можем обследоваться по ОМС.
Посмотрев диск с МРТ вместе с заведующим отделением, кардиохирург сказала, что пришло время делать операцию. Изначально врачи думали, что проведут ее лет в 10—12, но оказалось, что сын быстро растет. Поэтому и сердце быстрее выросло, и операция нужна сейчас.
Прооперировать ребенка хотели уже весной этого года, но по разным причинам все затянулось, операцию назначили на октябрь.

Особенности операции и восстановления
Операцию сделают по ОМС. Нужно собрать довольно много справок и провести обследование всего организма, сходить к аллергологу. Оперировать будет местный кардиохирург и его ассистент. Врач рассказал, что операция предстоит сложная, но такие они уже делали — и успешно.
Сына погрузят в наркоз, распилят грудную клетку, остановят сердце, запустят искусственное кровообращение и вентиляцию легких через трубку. Потом разрежут сердце, поставят клапан на место, все зашьют и запустят сердце. Такая операция идет 3—4 часа. Дальше сына отвезут в реанимацию, где будут наблюдать сутки. В это время он еще будет на ИВЛ с трубкой в горле. Затем, если все хорошо, трубку вынут, а ребенка переведут в обычную палату, где он придет в себя.
Послеоперационный период. Когда мы лежали на обследовании весной, я наблюдала, как происходит восстановление у других детей: сначала они пару дней лежат, потом им разрешают садиться и вставать. Некоторых рвет. Три раза в день приходят медсестры, вводят через катетер разные препараты: разжижающие кровь — для профилактики тромбоэмболии, мочегонные — для выведения жидкости, скопившейся во время операции, сильные обезболивающие.
Знаю, что маленьким детям, которые еще не могут нормально откашляться, проводят процедуру санации — по сути, это отсос жидкости из носа и горла, скопившейся в трахее из-за трубки. Санация неприятна и мучительна, не знаю, потребуется ли она моему сыну.
При хороших показателях из больницы выписывают дней через 10. Но я видела и более сложные ситуации. В соседней палате лежал малыш, которому сделали операцию сразу после рождения. Он находился в стационаре с мамой уже месяц, и его ожидала повторная операция — первая не помогла. А еще был 15-летний мальчик, который после операции пролежал в реанимации четыре дня, и ему тоже сделали повторную. Что с ним было дальше, я, к сожалению, не знаю, так как нас выписали.
Прогнозы. Кардиохирурги не дают никаких гарантий и прогнозов, у них это не принято, слишком велики риски. Когда я спросила, какой результат мы ожидаем, что должны будем увидеть после операции на УЗИ и ЭКГ, врач сказал, что ритм должен наладиться. Но есть вероятность, что этого не произойдет, возникнет стеноз и придется делать еще одну операцию, чтобы его нейтрализовать. Если и это не поможет, потребуется установка кардиостимулятора.
Реабилитация. Если предположить, что первая операция поможет сыну, дальше нас ждет несколько месяцев реабилитации. Первый месяц нужно будет сидеть дома на своеобразном карантине, нельзя приглашать гостей и ходить по людным местам, чтобы ничем не заразиться. Будут ограничения по движениям: нельзя поднимать руки и носить рюкзак, чтобы грудина не разошлась. Два-три месяца нельзя будет ходить в школу, временно придется переходить на домашнее обучение.
Сколько точно займет реабилитация, неизвестно, зависит от особенностей ребенка. Обычно сын легко переносит болезни, поэтому я надеюсь, что он полностью восстановится максимум за шесть месяцев.
Как лечат аномалию Эбштейна
Лечение аномалии Эбштейна бывает медикаментозным и хирургическим.
Если порок сердца приводит к развитию сердечной недостаточности 1—2 степени без выраженных симптомов и при удовлетворительном состоянии трехстворчатого клапана, пациенты могут получать лишь медикаментозную терапию. Начиная со второго класса сердечной недостаточности при нарастании цианоза, появлении кардиомегалии, то есть увеличения размеров сердца, жизнеугрожающих аритмий, парадоксальной эмболии показана хирургическая коррекция порока.
Хирургическая коррекция возможна в виде радикальной корригирующей операции и операции Фонтена. Обе операции продолжительные и обширные. Основная цель — восстановление запирательной функции трехстворчатого клапана, чтобы он работал как ворота: вовремя открывался и закрывался без какой-либо щели.
При радикальной корригирующей операции лишний участок предсердия ушивается, трехстворчатый клапан с помощью швов приподнимается и укрепляется в позиции, близкой к нормальной. Если это невозможно, то его иссекают и заменяют протезом. Также ушивается дефект межпредсердной перегородки, устраняется атриализованный правый желудочек.
Именно эта операция помогает восстановить правильную геометрию сердечных камер, нормализовать кровообращение, улучшить качество жизни пациента. Ее всегда проводят на открытом сердце с использованием аппарата искусственного кровообращения.
Без оперативного лечения, как правило, прогноз для пациентов неблагоприятный. Не первом году жизни от тяжелой сердечной недостаточности или значимых нарушений ритма сердца погибают 6,5% детей, которым не сделали операцию, к десяти годам — 33%, к 30—40 годам — до 90% пациентов.
После хирургического лечения прогноз в отношении продолжительности и качества жизни становится благоприятным.
Подготовка ребенка
О том, что с сердцем есть проблемы, я рассказала сыну, когда он пошел в первый класс, чтобы, если его будут заставлять сдавать нормы ГТО или как-то усердствовать на физкультуре, он объяснил, что нельзя. С учителем тоже поговорила, но мне было важно, чтобы ребенок сам мог об этом напомнить. Вообще, у него в карте указано, что нужна спецгруппа, но в нашей школе не следят за этим — все занимаются вместе.
Когда мы ложились в стационар весной, я объяснила сыну, что предстоит обследование. За день до назначенной даты сообщила про операцию и уже тогда рассказала, что его ждет. Объяснила, что после укола он глубоко уснет, а в это время врачи исправят его сердце. Сын спросил, будет ли больно. Я ответила, что во время операции он ничего не почувствует, но когда проснется, может быть неприятно.
Еще предупредила, что меня может не быть рядом, когда он проснется, и что мы встретимся, как только ему станет лучше и разрешат врачи. Старалась рассказать больше и все подать так, чтобы сын понял: врачи о нем позаботятся. Больше вопросов он не задавал и в целом очень спокойно ко всему отнесся.
Сейчас, когда приходится заново ожидать операцию, она меня, конечно, страшит. Но не делать ее будто еще страшнее. Ведь сам по себе клапан никуда не сдвинется, аритмия сама не пройдет, а это — риск остановки сердца в любой момент.
Муж спокоен, он доверяет врачам и мне. Я ему подробно рассказываю обо всем, что говорят медики.
Итоги
Все эти годы мы жили обычной жизнью: продолжали путешествовать, переехали в просторную квартиру. Когда сыну исполнился год и пара месяцев, начали планировать беременность, так как изначально хотели двоих детей с маленькой разницей в возрасте.
Рожать еще я не боялась. Как-то была уверенность, что второй раз статистика в нас не попадет.


Дочь родилась и растет здоровой, чему мы несказанно рады. Я кормила ее грудью с первого дня и до полутора лет. Со вторым ребенком многое далось гораздо проще и спокойнее. Когда ты воспитываешь сына с неоперированным пороком сердца, всякие болячки вроде кариеса или отита не кажутся тяжелыми — с ними легко справиться, они временные.
Дети почти всегда рядом, не считая времени, проведенного в садике и школе. Не скажу, что прямо дружат, — ссорятся, конечно. Когда кого-то одного долго нет дома — например, дочь отправляется на несколько дней к бабушке, а потом приезжает, — они весь день друг от друга не отходят, придумывают игры и дурачатся.
Мне нравится видеть, как сын иногда проявляет качества старшего брата: включает сестре мультики, делится фломастерами, объясняет, как вычитать. В такие моменты мое сердце плавится, как камамбер в духовке :)
Пока пытаюсь планировать жизнь после операции, но плохо представляю, что будет. Держу в голове несколько вариантов развития событий, в том числе негативные. Стараюсь делать это с холодным разумом: эмоции тут не помогут, только растревожат, да и я не смогу нормально жить, работать и заботиться о семье.
Мое чувство вины со временем притупилось: я приняла этот фактор случайности, стала как будто фаталистом. Я не могу это изменить, поэтому не вижу смысла больше винить себя; эту мысль внушил муж. Делаю все, что могу, чтобы исправить ситуацию и помочь сыну сейчас, выполняю рекомендации врачей.
К психологу с этим вопросом не обращалась, у меня довольно скептическое отношение к этим специалистам из-за негативного опыта по другим проблемам. Зато мне помогло написать о нашей ситуации и своих чувствах в блоге. На эту серию публикаций до сих пор натыкаются кардиомамы — матери детей с пороком сердца. Женщины пишут мне и делятся своими историями. Я стараюсь поддерживать их, а они меня.
Советы читателям
Будущим родителям я бы посоветовала читать, очень много читать. Ответы на свои вопросы — например, о прививках, правилах оказания первой помощи — я искала в телеграм-каналах педиатров. Я доверяю Сергею Бутрию, Антонине Обласовой, Анне Левадной, Нине Кюллонен.
Привыкайте к тому, что вас будет преследовать чувство вины за все, что вы сделали и не сделали для своих детей. Я бы сказала, оно станет фоном. Придется научиться быть счастливыми с этим грузом.
Защищайтесь от мнения других людей. Не подпускайте к себе тех, кто усиливает чувство вины и навязывает свои идеалы. Только вы можете знать, что лучше для вашего ребенка и для вас, только вы принимаете верные решения.
Тем родителям, у которых со здоровьем ребенка похожая ситуация, хочу сказать так: чем быстрее вы ее примете, тем быстрее вам станет легче. Мне понадобилось почти два года. И я жалею, что так гнобила себя все это время: ни мне, ни сыну от этого точно не стало лучше. Не вините себя. Даже если вы виноваты — а это маловероятно, — самобичевание не решит проблему.