Что вы узнаете
- Когда нужна консультация гинеколога.
- Какие вопросы доктор задает на приеме.
- Как проходит консультация гинеколога.
- Какие исследования может назначить врач.
- Что должно насторожить в поведении гинеколога.
Когда нужна консультация гинеколога
Гинеколог занимается профилактикой, диагностикой и лечением заболеваний женской репродуктивной системы.
Ежегодно для профилактики. Врача-гинеколога нужно посещать ежегодно всем женщинам старше 18 лет, даже если ничего не беспокоит. На приеме врач опросит вас и, возможно, проведет дополнительные обследования. Они зависят от результатов опроса, вашего возраста, сопутствующих болезней и репродуктивных планов.
Ежегодная консультация гинеколога помогает вовремя обнаружить патологии, например заметить предраковые изменения шейки матки и назначить лечение — это предотвратит развитие рака. Еще регулярные проверки помогают сохранить репродуктивное здоровье — выявить и взять под контроль болезни, которые могут препятствовать наступлению и вынашиванию беременности: эндометриоз , синдром поликистозных яичников и другие.
Когда есть жалобы. Самые распространенные причины для посещения гинеколога:
- нарушения менструального цикла;
- необычные выделения: с неприятным запахом, зеленого или серого цвета, слишком обильные;
- кровотечение вне менструации;
- очень болезненные менструации;
- боль во время секса;
- необъяснимая боль в области таза;
- зуд, жжение, сухость влагалища;
- симптомы климакса, например приливы — ощущение жара в лице, шее и груди, потливость, снижающие качество жизни.
При появлении любого из этих симптомов следует сразу обратиться к врачу-гинекологу. Не нужно предварительно сдавать анализы на гормоны или проходить обследования, например УЗИ — есть риск зря потратить время и деньги.
Когда есть вопросы. Нормально обращаться к гинекологу, если нет жалоб, но появились вопросы. У специалиста можно:
- подобрать оптимальный метод контрацепции;
- разработать план действий для подготовки к беременности;
- задать вопросы про менопаузу.
Независимо от причины посещения гинеколога, на приеме женщина может чувствовать себя уязвимой, стесняться, бояться боли или неприятных вопросов. Важно, чтобы переживания или неудачный опыт в прошлом не стали поводом откладывать визит или вовсе от него отказываться. В третьем уроке мы подробно рассказали, как врач должен общаться с пациентом, как наладить партнерские отношения с доктором и что делать, если коммуникация не сложилась.
Какие вопросы гинеколог задает на приеме
Прием у гинеколога всегда начинается с выяснения жалоб. Пациентка рассказывает о проблеме и о цели визита. Затем врач задает вопросы.
Общие вопросы. Гинеколог может спросить о здоровье в целом — эта информация важна, так как организм — единое целое, и отдельный орган не может рассматриваться изолированно. Вот примеры таких вопросов:
- Чем вы болели в детстве?
- Есть ли у вас хронические заболевания?
- Были ли у вас какие-то операции?
- Есть ли у вас аллергии?
- Какие препараты вы принимаете?
- Какие инфекции вы перенесли?
- Есть ли у вас вредные привычки?
Специализированные вопросы. Кроме того, врач спросит:
- В каком возрасте начались менструации?
- Каков характер менструаций: регулярность, продолжительность, обильность, болезненность, длина цикла?
- Сколько было беременностей и родов? Были ли естественные роды или кесарево сечение?
- Были ли аборты или выкидыши? Проводились ли после них хирургические манипуляции, например выскабливание? Как проходило восстановление?
- Какие гинекологические операции проводились ранее?
- Есть ли гинекологические заболевания?
- Какими были результаты предыдущих гинекологических обследований?
Ответы на некоторые вопросы лучше подготовить заранее. Например, гинекологи часто спрашивают про дату последней менструации — если под рукой нет календаря менструаций, вспомнить дату с ходу сложно. Еще перед приемом стоит выписать названия всех лекарств, БАД и витаминов, которые вы принимаете.
Интимные вопросы. Некоторые из вопросов, которые задает гинеколог, могут показаться очень интимными и смутить. Вы не обязаны отвечать, но лучше ничего не скрывать от врача — эта информация может повлиять на тактику лечения.
Вот примеры типичных интимных вопросов в кабинете гинеколога:
- Сколько у вас половых партнеров? Такой вопрос уместен, если у женщины выявили заболевание, передающееся половым путем. В этом случае врач должен назначить лечение не только ей, но и всем половым партнерам.
- В каком возрасте вы начали половую жизнь? Ответ на этот вопрос нужен, чтобы принять решение о проведении скрининга рака шейки матки. Мазок для выявления атипических клеток впервые берут в 21 год или через три года после начала половой жизни.
- Испытываете ли вы боль или другие неприятные симптомы во время или после секса? Диспареуния, то есть боль во время секса, может указывать на разные патологии — эндометриоз, вагинит, гипертонус мышц тазового дна и другие.
- Страдаете ли вы от запора или других проблем с дефекацией? Такие симптомы могут говорить о слабости или перенапряжении мышц тазового дна.
Как проходит осмотр у гинеколога
На приеме гинеколог осматривает не только половые органы.
Все перечисленное входит в стандартный осмотр у гинеколога. Разберемся подробнее.
Прием всегда начинается с осмотра кожного покрова. Затем врач измеряет артериальное давление, подсчитывает индекс массы тела, оценивает вторичные половые признаки — особенности телосложения, роста волос, развитие груди.
Специализированный гинекологический осмотр включает осмотр на кресле и пальпацию, то есть ощупывание молочных желез. Об осмотре груди мы подробнее расскажем в шестом уроке.
На кресле врач обычно проводит:
- осмотр с помощью зеркала;
- бимануальный осмотр — пальпацию влагалища и стенок живота;
- оценку состояния мышц тазового дна.
Расскажем подробнее о каждом из этих этапов.
Осмотр с помощью зеркала
На гинекологическом кресле врач сначала осматривает наружные половые органы. Затем, чтобы оценить состояние слизистой влагалища и шейки матки, гинеколог вводит зеркало. Процедура должна быть безболезненной, поэтому врач подбирает зеркало подходящего размера: XS, S, M, L. В идеале врач должен использовать лубрикант и предложить женщине игрушку-антистресс. В государственных и некоторых частных клиниках этих вещей может не быть, тогда можно взять их с собой, если вам так комфортнее.
В момент осмотра врач проговаривает все действия, предупреждая о возможных неприятных ощущениях. Он также должен предупредить, если берет анализы во время осмотра. Если врач молчит, вежливо попросите его озвучивать действия.
Когда осмотр с применением зеркал не проводят
В России по протоколу женщина проходит осмотр с использованием зеркала ежегодно, но некоторые врачебные сообщества не согласны с таким подходом. По мнению экспертов Американской коллегии акушеров-гинекологов, если у пациентки нет жалоб, она использует презервативы, а срок очередного скрининга рака шейки матки не подошел, осмотр с помощью зеркала не обязателен.
У девушек, которые не ведут половую жизнь, гинекологический осмотр с зеркалами заменяют на обследование пальцами через прямую кишку. Нет возрастных норм, когда девушка должна начать половую жизнь, — это личное решение. Главное — ежегодно посещать гинеколога даже в отсутствие половой жизни.
Бимануальный осмотр
Hужен, чтобы определить положение, размеры и состояние матки и яичников. Во время исследования врач может диагностировать миому и другие объемные образования, выявить беременность и даже ее примерный срок.
Бимануальный осмотр проводится так: врач вводит указательный и средний палец одной руки во влагалище, а вторую руку кладет на живот и, мягко надавливая, ощупывает его.
Оценка состояния мышц тазового дна
Еще одно обследование, которое часто выполняют во время гинекологического осмотра. Оно нужно, если есть жалобы:
- на боль во время полового акта;
- дискомфорт при введении чего-либо во влагалище;
- рези/боли в области уретры — при нормальных результатах анализов мочи;
- недержание мочи, кала, газов;
- запор или дискомфорт во время дефекации;
- хроническую тазовую боль;
- зуд, жжение, дискомфорт в области вульвы.
Эти симптомы могут указывать на слабость мышц тазового дна — распространенное состояние, которое может приводить к пролапсу, то есть опущению органов малого таза, например матки или стенок влагалища. Такое состояние нередко возникает вследствие травматичных родов, поднятия тяжестей или с возрастом — из-за снижения уровня эстрогена и изменения структуры мышечной ткани. Еще эти симптомы могут указывать на обратную проблему — гипертонус мышц тазового дна, когда они всегда в напряжении и их трудно расслабить.
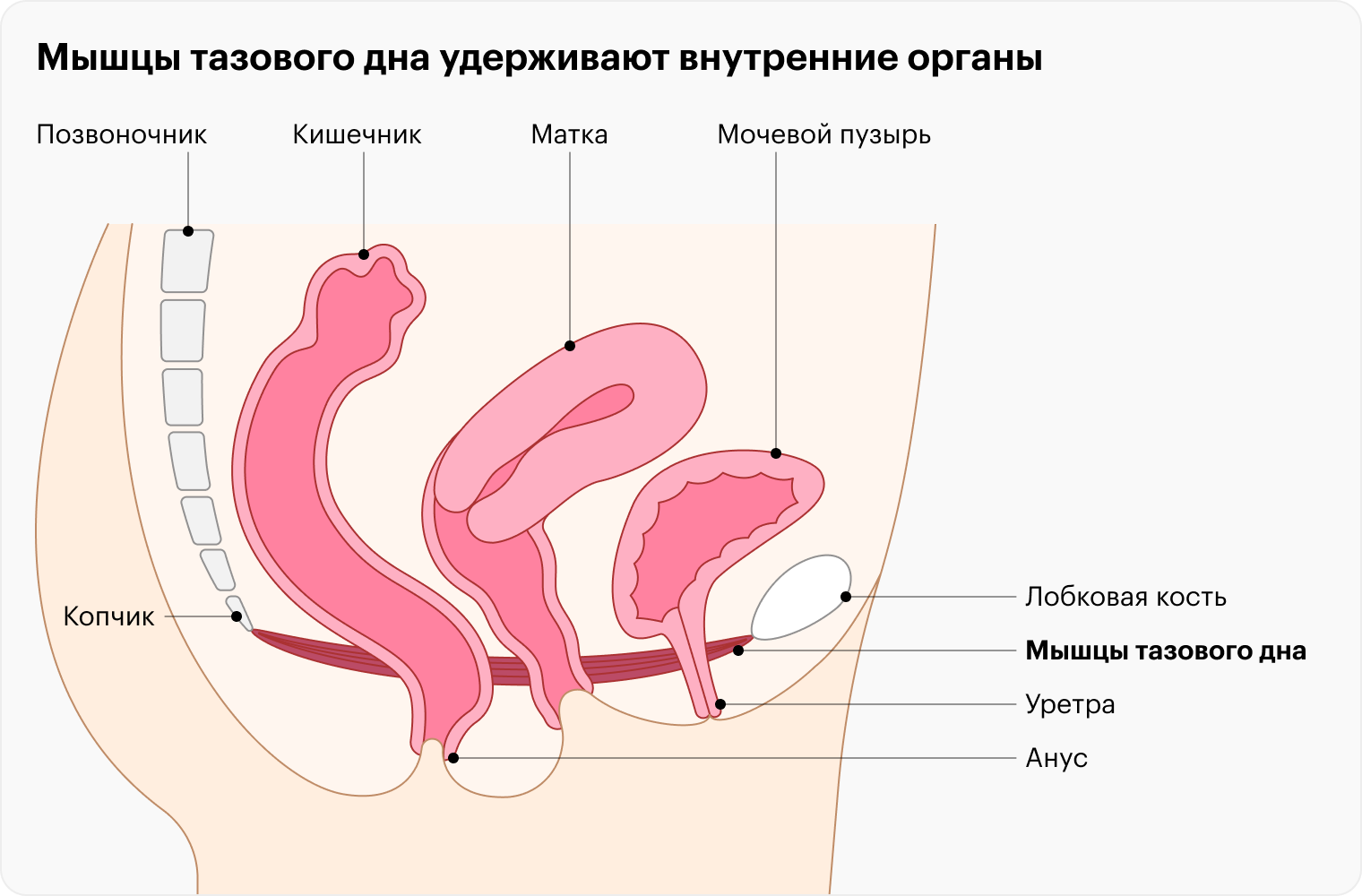
Врач осматривает женщину на кушетке или гинекологическом кресле — так он может увидеть зияние половой щели или опущение влагалища и матки. Затем он вводит палец во влагалище и просит сильно сжать мышцы внизу живота — так, чтобы втянуть промежность, не напрягая ягодицы и живот, покашлять или задержать дыхание.
После осмотра гинеколог расскажет, нужна ли реабилитация мышц, например выполнение упражнений Кегеля .
Какие обследования может назначить гинеколог
Помимо осмотра могут понадобиться результаты анализов и другие обследования. Некоторые проводят планово, другие врач назначит из-за жалоб или по итогам осмотра.

Скрининг рака шейки матки
Рак шейки матки чаще всего поражает женщин до 45 лет. Почти все случаи заболевания вызваны онкогенными типами вируса папилломы человека — ВПЧ. Злокачественная опухоль шейки матки обычно растет медленно, поэтому с помощью скрининга ее можно обнаружить на самой ранней стадии.
Скрининг начинают, когда девушке исполняется 21 год и она уже ведет половую жизнь или через три года после начала половой жизни. Сначала выполняют только онкоцитологию . С 25 лет или через пять лет после начала половой жизни к ней добавляется тест на 14 типов высокоонкогенных ВПЧ, то есть тех вариантов вируса, которые чаще всего приводят к раку. Это исследование нужно, потому что цитология может давать ложноотрицательные результаты.
Вот как проводят скрининг рака шейки матки.
Жидкостную онкоцитологию — Пап-тест, тест по Папаниколау — используют для диагностики неоплазии, то есть предраковых изменений слизистой оболочки шейки матки. Так можно выявить онкологический процесс на самой ранней стадии.
Для анализа врач берет соскоб маленькой щеточкой — нужно немного поцарапать слизистую, чтобы получить клетки. Затем биоматериал помещают в пробирку с жидкостью и отправляют в лабораторию. Там с помощью центрифуги клетки, взятые с поверхности шейки матки, «отмывают», они концентрируются в одном месте и образуют ровный слой. Такая подготовка повышает точность заключения врача-цитолога, который будет изучать клетки под микроскопом.
Исследование занимает от трех до семи дней. Если онкоцитология в норме, анализ повторяют через три года. А если есть подозрение на опухоль, женщину направят на дообследование. Чаще всего оно включает кольпоскопию, при которой врач осматривает влагалище и наружную часть шейки матки при помощи специального прибора, похожего на микроскоп, и биопсию — когда врач берет образец ткани из шейки матки на исследование. Об алгоритме действий подробнее расскажем ниже.
Тестирование на ВПЧ методом полимеразной цепной реакции (ПЦР) нужно, чтобы выявить вирус в организме. Для исследования врач с помощью небольшой щеточки берет мазок из цервикального канала. Это немного неприятно, но не больно. Результат обычно известен через два-три дня.
Если онкогенных типов ВПЧ нет, исследование повторяют через пять лет. Если же окажется, что женщина инфицирована онкогенными типами ВПЧ, ее направят на дообследование.
По итогам скрининга не ставят диагноз, а лишь определяют риск рака. Изменения в клетках, обнаруженные по результатам цитологии, описывают в соответствии с международной классификацией Бетесда, или TBS, по уровню риска. Такая стандартизированная оценка позволяет врачу выбрать план действий в каждом случае.
Мы подготовили короткую памятку, которая поможет сориентироваться в критериях классификации Бетесда.

Если планируете сделать жидкостную онкоцитологию в ближайшее время, скачайте памятку в формате PDF на свое устройство или отправьте себе в телеграм-сообщении.
Женщины от 18 до 64 лет могут бесплатно сделать онкоцитологию раз в три года во время диспансеризации. Правда, в государственных клиниках жидкостную онкоцитологию часто заменяют обычной — она не такая точная.
В 65 лет скрининг рака шейки матки прекращают при условии, что последние 10 лет результаты были в норме, а в течение 20 лет не было дисплазии шейки матки.
Обследование на заболевания, передающиеся половым путем, ИППП
К основным инфекциям, передающимся половым путем, относятся хламидиоз, микоплазмоз, гонорея, трихомониаз. Их выявляют по мазкам методом ПЦР.
Обследоваться нужно каждый раз после смены партнера, а также если есть симптомы воспаления:
- зуд;
- жжение;
- неприятные выделения: слишком обильные, густые, с неприятным запахом или необычного цвета — в норме они белые, серые, бежевые или прозрачные;
- покраснение и отек слизистой;
- дискомфорт при ходьбе, сидении, ношении белья.
Эти жалобы не всегда свидетельствуют о половой инфекции, их могут вызвать также аэробный вагинит, бактериальный вагиноз и другие болезни.
Чтобы поставить точный диагноз, врач проводит:
- Кольпо-тест — измерение кислотности влагалища. Врач вводит во влагалище ватную палочку и пропитывает ее выделениями с боковой стенки. Затем содержимое палочки наносится на тест-полоску — результат появляется моментально. Если уровень pH выше 4,5, вероятно, есть нарушение микрофлоры.
- Микроскопию нативного мазка. Доктор наносит влагалищные выделения на предметное стекло, добавляет специальный раствор и осматривает мазок под микроскопом. Так он может определить причину нарушения микрофлоры: кандидоз, он же молочница, бактериальный вагиноз, аэробный вагинит, ИППП и другие.
Если по результатам этих исследований врач все же подозревает ИППП, он назначит «Фемофлор» или «Флороценоз» — это комплексные исследования микрофлоры урогенитального тракта, которые точно определят возбудителя.
Кроме того, нужно проверяться на гепатиты В, С, сифилис, ВИЧ — они тоже относятся к ИППП, хотя заразиться ими можно не только во время секса. Например, гепатитом B можно заразиться в маникюрном салоне или стоматологии, если там не соблюдаются санитарно-гигиенические правила. По этой причине некоторые врачи советуют женщинам проходить скрининг ежегодно. Другие считают, что частота проверок должна быть индивидуальной, — это зависит от возраста и образа жизни.
Если есть специфические жалобы, например, на гениталиях появились волдыри или язвы, врач назначит мазок ПЦР на вирус простого герпеса 1 и 2 типа — без симптомов проверяться не нужно.
УЗИ малого таза
Это обследование делают только по показаниям, чтобы проверить состояние яичников, матки, шейки матки, а также мочевого пузыря. Частые причины для УЗИ:
- врач нащупал образование в тазу;
- жалобы на тазовую боль;
- жалобы на обильные или болезненные менструации;
- аномальное кровотечение;
- нужно оценить расположение внутриматочной спирали.
Если у гинеколога есть сертификат по УЗ-диагностике, он может сделать исследование во время приема, еще он может провести УЗИ молочных желез.
Анализы с низкой информативностью
Так называют исследования, которые не помогают в постановке диагноза, но бывают ситуации, когда врач обязан их выполнить.
Например, мазок на микробиоценоз урогенитального тракта из трех точек: цервикального канала, влагалища и уретры — неинформативный тест, но без его результатов врач не может допустить женщину до хирургических манипуляций или протокола ЭКО. Еще медицинские протоколы обязывают сдавать его в первом и третьем триместре беременности.
Потребуется ли прийти на осмотр повторно
Иногда одного приема недостаточно для решения проблемы. Например, если понадобились дополнительные обследования, врач установит предварительный диагноз, возможно, назначит начальное лечение и попросит прийти еще раз с результатами обследований для окончательной диагностики.
Некоторые болезни требуют совместной работы многих специалистов. Например, при синдроме хронической тазовой боли женщине может также понадобиться консультация физического терапевта, уролога, психотерапевта и гастроэнтеролога.
Еще на повторный прием, скорее всего, нужно прийти, если врач назначил лечение. Такой визит называется контрольным, он нужен для оценки эффективности терапии и ее коррекции. Врач отдельно оговаривает срок контрольного приема.
Но бывает, что и за один визит можно решить проблему. Например, если женщина пришла с запросом на подбор контрацепции, дополнительные обследования в подавляющем большинстве случаев не нужны. Даже перед назначением комбинированных оральных контрацептивов, КОК, достаточно измерения давления, опроса и осмотра, чтобы оценить риск развития рака молочной железы и тромбозов — самых серьезных и вероятных побочных эффектов. По результатам беседы врач предложит оптимальный метод контрацепции.
О КОК есть немало мифов. Иногда они приводят к отказу женщины от их использования — в том числе в лечебных целях. Мы собрали распространенные заблуждения в небольшую памятку и объяснили, как все обстоит на самом деле.

Скачайте памятку в формате PDF на свое устройство или отправьте себе в телеграм-сообщении.
Плановый профилактический осмотр тоже чаще всего предполагает один прием. После получения результатов, если все в норме, гинеколог сообщит это пациентке по телефону. Но если обследование показало отклонения, женщину обязательно пригласят повторно.
Что должно насторожить в поведении гинеколога
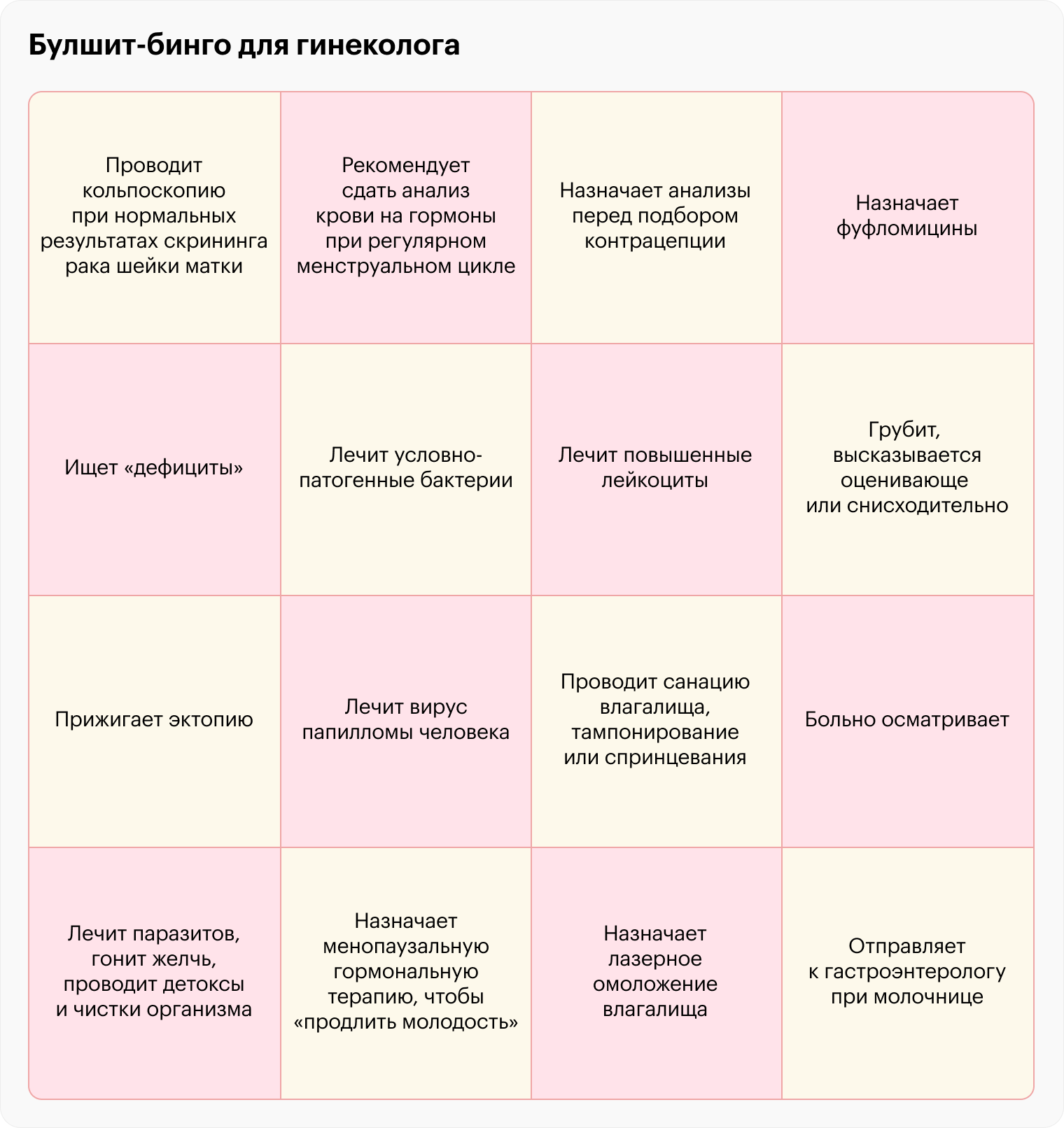
Важно найти гинеколога, которому можно полностью довериться. Если нет сомнений в назначенном лечении, выше вероятность, что вы не будете пропускать плановые приемы и не станете откладывать визит при появлении симптомов. Мы собрали основные признаки, которые указывают на то, что врач лечит не по современным стандартам, хочет нажиться или ведет себя непрофессионально.
Назначает ненужные обследования, например:
- Проводит кольпоскопию при нормальных результатах скрининга рака шейки матки.
- Рекомендует сдать анализ крови на гормоны при регулярном менструальном цикле. Сама регулярность менструаций говорит о том, что с гормонами все в порядке.
- Назначает анализы перед подбором контрацепции.
- Ищет «дефициты». Представители альтернативной медицины часто назначают много анализов на определение уровня микро- и макроэлементов, чтобы назначить БАД и витамины, которые в реальности не нужны.
Назначает ненужное лечение, например:
- Лечит обнаруженные в посеве бактерии Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum. Эти бактерии не относятся к инфекциям, передающимся половым путем, они являются частью нормальной микрофлоры влагалища и не вредят женщине. Эксперты Международного общества по борьбе с ИППП не рекомендуют сдавать анализы на эти бактерии и лечить их антибиотиками.
- Лечит повышенные лейкоциты. Повышение лейкоцитов в мазке на микрофлору действительно может говорить об инфекции, а может быть физиологическим колебанием. Ставить диагноз и назначать лечение только по этому параметру нельзя — нужно учитывать жалобы, результаты осмотра и других анализов.
- Прижигает эрозию. Диагноз «эрозия шейки матки» есть в Международной классификации болезней, но нередко гинекологи видят эрозию там, где ее нет. Чаще всего за нее принимают физиологическое явление — эктопию, то есть распространение эпителия, выстилающего канал шейки матки, на ее влагалищную часть. Это нормальное состояние, оно не требует лечения.
- Лечит вирус папилломы человека. Препаратов для лечения ВПЧ не существует, в большинстве случаев организм сам избавляется от вируса.
- Проводит санацию влагалища, тампонирование или спринцевания. Влагалище очищается само, спринцевания или введение тампонов, которые пропитаны какими-то растворами, могут привести к нарушению естественной микрофлоры и стать причиной сухости, дерматита или воспаления.
- Лечит паразитов, гонит желчь, отправляет к гастроэнтерологу при молочнице, проводит детокс и чистки организма. Паразиты не вызывают гинекологические болезни, а организм очищается от желчи, шлаков и токсинов самостоятельно. Никакие специальные манипуляции для этого не нужны.
- Назначает менопаузальную гормональную терапию, чтобы «продлить молодость» женщине. Менопаузальная гормональная терапия — эффективный метод для женщин с преждевременной менопаузой или выраженным климактерическим синдромом, когда симптомы климакса заметно снижают качество жизни. Но прием этих гормонов не поможет отдалить менопаузу или продлить молодость.
- Назначает лазерное омоложение влагалища. Действие этой процедуры основано на микротравматизации, которая должна стимулировать выделение смазки и увеличивать количество коллагена в тканях. Однако это травматичный метод, который может приводить к ожогам слизистых и рубцеванию, а его эффективность не доказана.
Назначает фуфломицины. В гинекологии есть свои фуфломицины — так называют лекарства без доказанной эффективности, гомеопатию и БАД.
Ниже — примеры фуфломицинов, которые чаще всего используют в гинекологии. Если у вас есть сомнения по поводу назначенных препаратов, вы можете найти их в сервисе проверки лекарств «Аптечка». Он помогает отличить работающие препараты от неэффективных и настоящие лекарства от БАД и гомеопатии.
Фуфломицины в гинекологии
| Название | Описание |
|---|---|
| «Панавир», «Изопринозин», «Инозин Пранобекс» | Противовирусные средства без доказанной эффективности, которые якобы лечат ВПЧ, генитальный герпес и цитомегаловирус |
| «Индинол», «Индинол Форте» | БАД. Назначают для профилактики роста различных новообразований, включая миомы, эндометриоз, дисплазию шейки матки |
| «Вагилак» и его аналоги | БАД с лактобактериями. Назначают для восстановления микрофлоры влагалища |
| «Генферон», «Суперлимф» | Иммуномодуляторы без доказанной эффективности. Назначают при инфекционно-воспалительных заболеваниях урогенитального тракта и генитальном герпесе |
| «Цервикон-ДИМ» | Назначают для лечения дисплазии шейки матки, доказательств эффективности нет |
Недопустимо назначать любые БАД для «улучшения качества яйцеклеток» или «предотвращения менопаузы» — это пустая трата денег и, возможно, здоровья, потому что состав БАД никем не контролируется.
Еще гинеколог не должен назначать сразу много препаратов для лечения одной проблемы. Обычно используют максимум четыре-пять средств, а если врач назначает больше, стоит насторожиться — неясно, как они будут взаимодействовать друг с другом.
Больно осматривает. Хотя небольшой дискомфорт почти неизбежен во время гинекологического осмотра, боли быть не должно. Ненормально, если врач делает больно и не реагирует, когда пациентка говорит, что ей неприятно.
Грубит, высказывается оценивающе или снисходительно. Чаще всего врач это делает без злого умысла, а потому что привык так общаться или не видит в своих словах ничего предосудительного. Например, он может советовать найти мужчину «для здоровья» или родить как можно скорее. Оценочные высказывания, критика, грубость неприемлемы. Если слова врача доставляют дискомфорт, не терпите — скажите, что вам неприятно.
Второе мнение — это нормально. По закону любое медицинское вмешательство проводится только с добровольного и информированного согласия пациента. Если вы сомневаетесь в правильности назначенного лечения или диагностики, попросите врача объяснить их смысл, и он обязан подробно ответить на вопросы.
Если ответы не убедили, можно обратиться за вторым мнением к другому врачу — особенно когда дело касается оперативных вмешательств.
Итоги
- Посещать гинеколога нужно ежегодно для профилактического осмотра. Также стоит запланировать визит, если появились жалобы или вопросы.
- Консультация гинеколога всегда начинается с опроса. Некоторые вопросы врача могут вас смутить, но лучше ответить открыто — эта информация может повлиять на тактику диагностики или лечения.
- После опроса и общего осмотра гинеколог осматривает женщину на кресле — проводит бимануальный осмотр, оценку мышц тазового дна и осмотр с помощью зеркала. Действия врача не должны причинять боль — если вам неприятно, не стесняйтесь сообщить об этом. На прием можно взять игрушку-антистресс и лубрикант.
- После осмотра врач может назначить и провести дополнительные обследования: скрининг рака шейки матки, скрининг ИППП, УЗИ малого таза и молочных желез.
- Не всегда удается решить проблему за один прием — иногда приходится посетить гинеколога несколько раз, а бывает, что нужны дополнительные исследования и консультации.
Что дальше
В следующем уроке мы подробно расскажем, как проходит прием у эндокринолога: в каких случаях нужно обращаться к этому специалисту, надо ли сдавать анализы перед консультацией и как определить, что врач некомпетентен.
Делимся лайфхаками и главным из курсов Учебника Т—Ж про деньги и жизнь в нашем телеграм-канале. Подписывайтесь: @t_uchebnik