Что нужно знать о травмах головы у младенцев: рассказывает нейрохирург
Черепно-мозговые травмы, ЧМТ, бывают у детей чаще, чем у взрослых, — это связано с особенностями их анатомии и неумением распознавать опасность.
Большинство травм головы у малышей до двух лет возникает в результате падений, дорожно-транспортных происшествий и жестокого обращения. Ни одна семья не застрахована от этих случаев, но соблюдение простых правил поможет снизить их вероятность до минимума.
Расскажу, какие травмы головы бывают у младенцев, как их лечат и можно ли их предотвратить.
- Как младенцы получают черепно-мозговые травмы
- Когда при травме головы у ребенка нужно обратиться к врачу
- Какие травмы головы бывают у младенцев
- Как обследуют младенцев с черепно-мозговой травмой
- Как лечат черепно-мозговые травмы у младенцев
- Последствия травмы головы у детей
- Как не допустить травм головы у младенца
- Когда врач должен сообщить о травме головы у ребенка в правоохранительные органы
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам
Как младенцы получают черепно-мозговые травмы
Падения — основная причина травм головы у детей до двух лет. Например, новорожденные падают во время ночных кормлений, если мать засыпает с малышом на руках. Когда ребенок осваивает перевороты, он может упасть с пеленального столика, кровати, дивана. Непристегнутые дети падают из автолюлек и со стульчиков для кормления. Дети постарше, умеющие сидеть и стоять, могут упасть из детской кроватки, а малыши, научившиеся ползать и ходить, — с лестницы или из окна.
Серьезные травмы головы у детей до двух лет обычно случаются при падении с высоты больше метра. Еще серьезность повреждения зависит от того, на какую поверхность упал ребенок: чем она тверже, тем опаснее последствия.
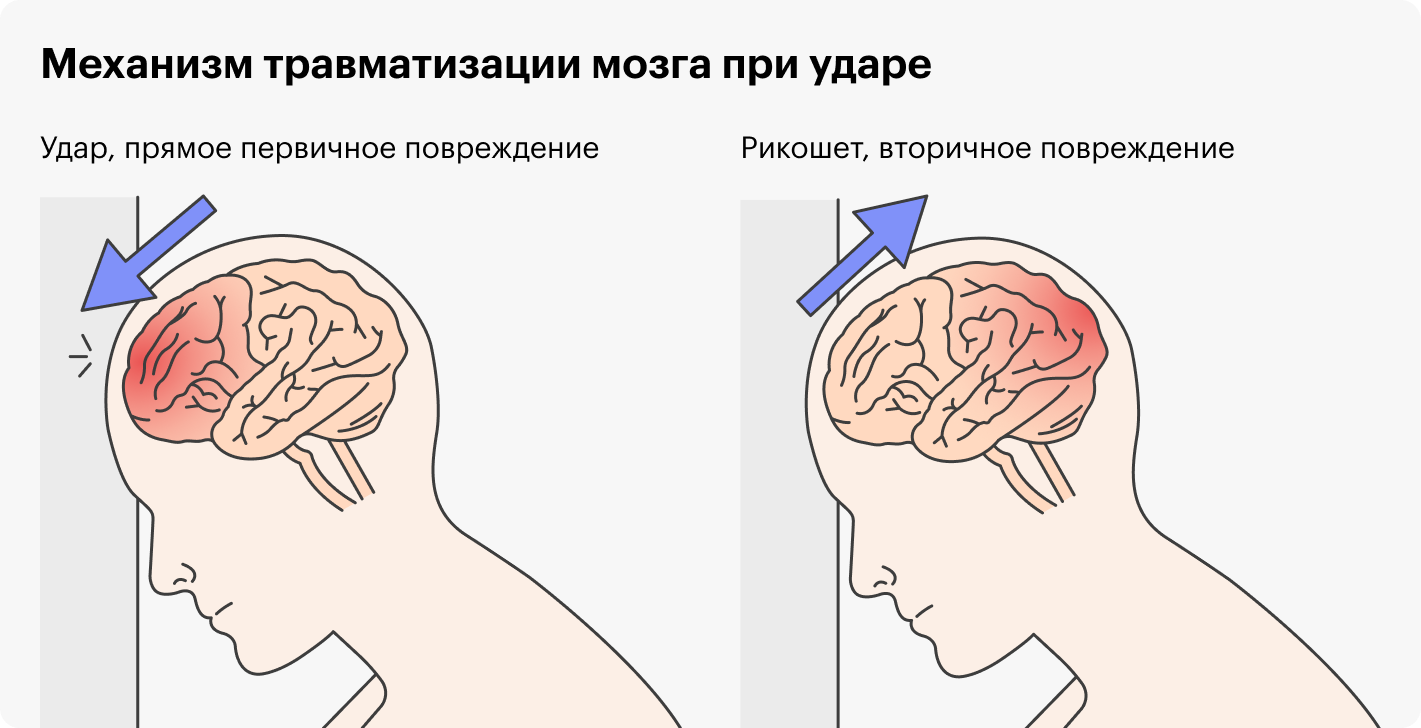
ДТП — вторая распространенная причина травм головы у младенцев. В большинстве случаев их можно избежать, если соблюдать правила перевозки ребенка. По результатам исследований, пристегнутые дети попадают в больницы после ДТП в 13 раз реже, чем непристегнутые.
Черепно-мозговые травмы в результате дорожно-транспортных происшествий чаще других приводят к смерти и глубокой инвалидности.
Жестокое обращение — на третьем месте среди частых причин травм головы у младенцев. К таким травмам относят удары по голове тупыми предметами и удары головой о мягкий или твердый предмет, когда ребенка бросают, например, на кровать.
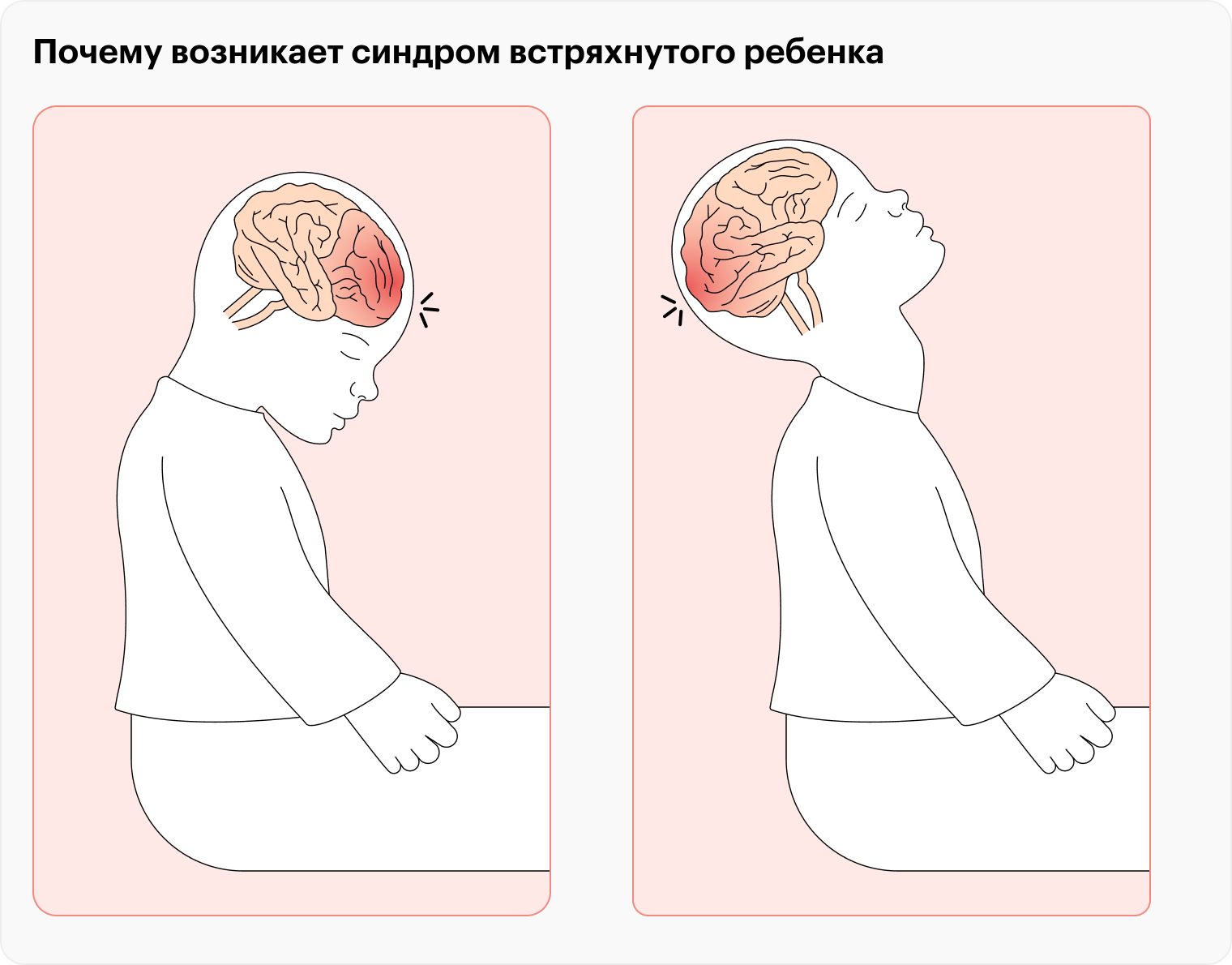
Синдром встряхнутого ребенка тоже считают травмой жестокого обращения. Он возникает, когда взрослый трясет младенца, например, держа за плечи или грудь, обычно в попытке успокоить. Поскольку голова у младенца непропорционально большая по сравнению с телом, мышцы шеи слабые, а мозг более «водянистый» и подвижный, вероятность повредить его при тряске высока. Детей до четырех лет нельзя трясти — ни в попытке успокоить, ни во время игр. Мы писали подробную статью о последствиях синдрома встряхнутого ребенка и о том, как правильно укачивать младенца.
Чаще всего такие травмы ребенку наносит отец, партнер матери или няня, а вероятность подобных ситуаций выше в семьях, где родители испытывают сильный стресс.
Когда при травме головы у ребенка нужно обратиться к врачу
При любой травме головы у ребенка до двух лет нужно показать его врачу, даже если он ведет себя как обычно и нет видимых повреждений. В этом случае можно обратиться к дежурному педиатру или поехать самостоятельно в травмпункт.
Вызвать скорую помощь нужно, если:
- было падение с высоты больше 0,9 м;
- возраст ребенка — три месяца и меньше;
- поведение ребенка после травмы отличается от обычного;
- удар по голове ребенка был сильным или был нанесен быстродвижущимся предметом, например качелями;
- у ребенка младше года есть синяк на голове размером больше пятирублевой монеты;
- ребенок теряет сознание или становится сонным, плохо реагирует на происходящее.
Какие травмы головы бывают у младенцев
Если повреждена только кожа головы, травму называют закрытой. Открытой черепно-мозговой травмой считают повреждение, распространяющееся глубже апоневроза — сухожильного шлема, который располагается под кожей и покрывает свод черепа .
Если повреждена твердая мозговая оболочка, травму классифицируют как проникающую, а если целостность оболочки не нарушена — как непроникающую. Проникающие травмы опасны тем, что сопровождаются ликвореей, то есть истечением наружу ликвора — жидкости, омывающей головной и спинной мозг. Это может привести к инфицированию оболочек и вещества головного мозга.
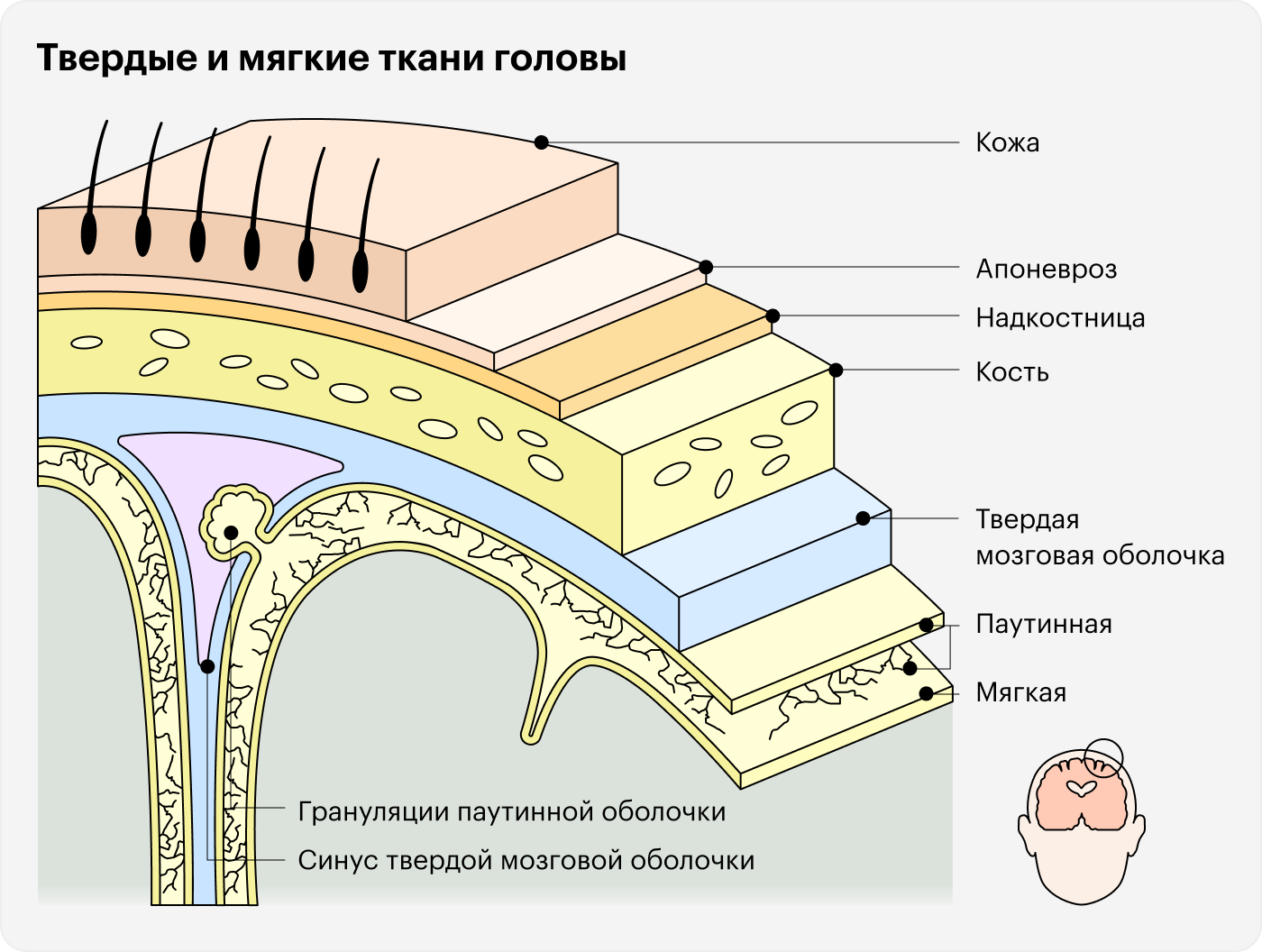
Повреждения скальпа встречаются чаще всего. К ним относят ушиб мягких тканей, подкожные гематомы, раны — в основном ушибленные. Хотя это неглубокие повреждения, они могут быть опасны: интенсивное кровотечение из раны может вызвать гиповолемический шок — нарушение кровоснабжения и кислородное голодание всех органов, — без лечения он приводит к смерти.
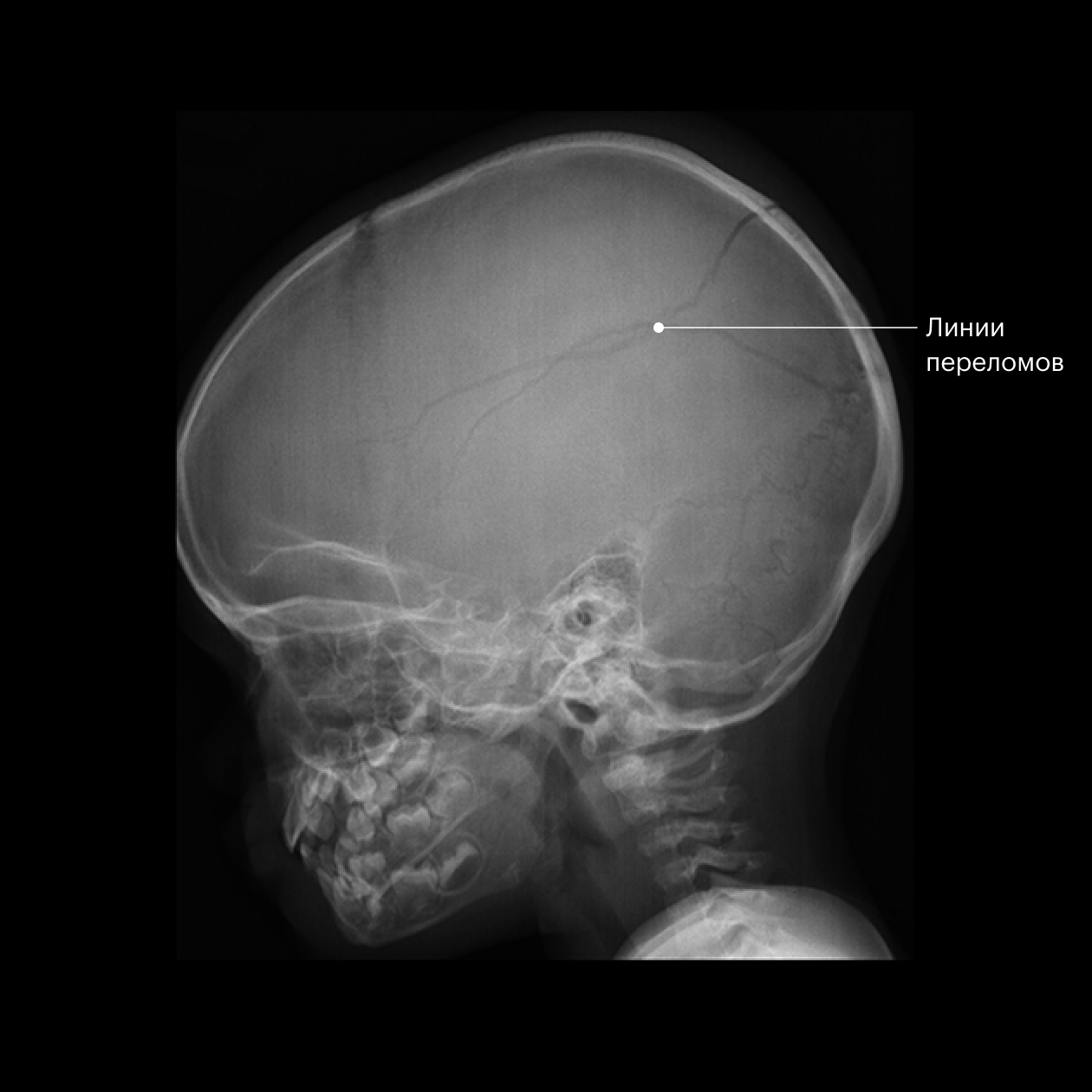
Переломы костей черепа встречаются в 2—20% случаев ЧМТ у детей. Выделяют несколько видов переломов:
- Линейные переломы — в виде тонких линий, без смещения костей. Такие встречаются чаще всего. Над областью перелома появляется подкожная гематома, то есть шишка, а сам перелом можно увидеть на рентгене или КТ. Они опасны, если пересекают ход крупной артерии под костью, тогда возникает эпидуральная гематома — скопление крови между костью и твердой мозговой оболочкой, — которая растет и давит на головной мозг. В этом случае состояние ребенка быстро ухудшается.
- Вдавленные переломы — когда отломок кости вдавливается в полость черепа. Чем больше глубина вдавления, тем выше риск повреждения твердой мозговой оболочки и вещества головного мозга. У младенцев такие переломы возникают чаще, потому что их кости мягкие и эластичные. У них вдавленные переломы выглядят как вмятины на мяче для настольного тенниса, поэтому их называют переломами по типу пинг-понга.
- Растущие переломы у детей первого года жизни возникают после линейных — так происходит, когда голова растет быстрее, чем срастаются кости.
- Переломы основания черепа редко встречаются у детей — их можно заподозрить по гематомам вокруг глаз, заушным гематомам, истечению ликвора или крови из ушей и носа.
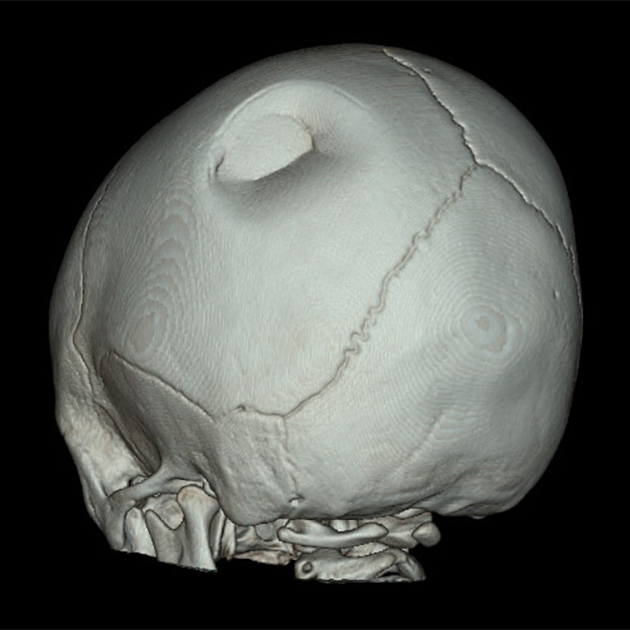
Сотрясение головного мозга — легкая и самая распространенная форма ЧМТ. Предполагают, что оно развивается вследствие «растяжения» нервных клеток из-за ускорения движения мозга внутри черепа. Это приводит к изменениям в работе мембран нейронов и их неспособности обеспечивать себя энергией в достаточном количестве.
Поскольку при сотрясении мозга его структуры не повреждаются, КТ или МРТ не проводят: визуализировать нечего. Для диагностики достаточно рассказа родителей, описания жалоб и осмотра.
У младенцев сотрясение мозга проявляется кратковременной потерей сознания, головной болью, сонливостью, раздражительностью и беспокойством больше обычного, снижением аппетита, рвотой. При осмотре врач может обнаружить небольшие изменения в рефлексах и нистагм — ритмичные подрагивающие движения глаз.
Ушиб головного мозга. Очаги ушиба, то есть повреждения самого головного мозга, образуются в результате травмирования мелких сосудов и кровоизлияний из них. Ткань мозга вокруг ушиба отекает, нарушается ее кровоснабжение и функции. Большой очаг ушиба с отеком может смещать ткань мозга так, что она вклинивается в отверстия черепа и жесткие структуры твердой мозговой оболочки.
Ушиб приводит к длительному отключению сознания — иногда до нескольких недель, — головной боли, многократной рвоте, нарушению ориентации во времени и пространстве, нарушению восприятия собственной личности, потере памяти, судорогам. Другие проявления зависят от того, какая область мозга повреждена: могут появиться глазодвигательные расстройства, слабость мышц конечностей и нарушение их чувствительности.
Тяжелые ушибы головного мозга сопровождаются переломами костей свода и основания черепа, субарахноидальным кровоизлиянием — скоплением крови между головным мозгом и мягкой мозговой оболочкой. В результате нарушаются жизненно важные функции, в частности дыхание и кровообращение.
Эпидуральная гематома — скопление крови между костью черепа и твердой мозговой оболочкой. Она чаще всего образуется из артериальной крови, поэтому быстро растет. В большинстве случаев возникает после перелома костей черепа и располагается в височно-теменной области. Затылочные гематомы встречаются намного реже, но они особенно опасны, так как могут давить на жизненно важные структуры в стволе мозга и приводить к быстрому ухудшению состояния ребенка.
Эпидуральная гематома у младенцев проявляется раздражительностью, рвотой, напряжением родничка, сонливостью, судорогами, нарушениями сознания вплоть до комы, падением артериального давления и анемией из-за скопления крови в гематоме.
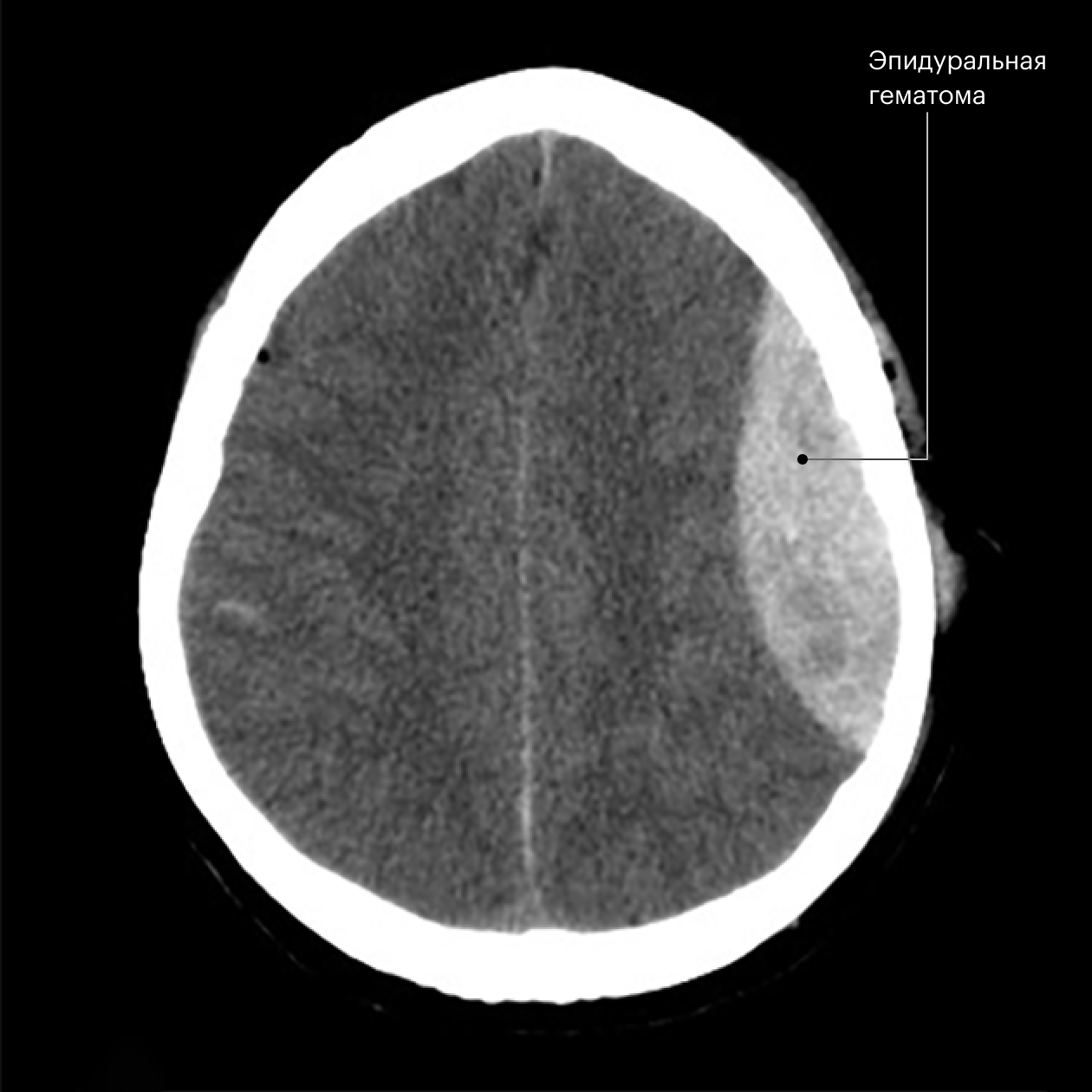
Субдуральная гематома — скопление крови под твердой мозговой оболочкой. Она образуется при повреждении вен, по которым кровь оттекает от головного мозга. Травма головного мозга при субдуральной гематоме существеннее, чем при эпидуральной, хотя симптомы могут быть такими же.
Субдуральные гематомы редко образуются при случайных падениях детей и чаще всего ассоциированы с синдромом встряхнутого ребенка. Поэтому при подозрении на неслучайный характер травмы врачи тщательно проверяют, нет ли на теле других признаков жестокого обращения с ребенком.
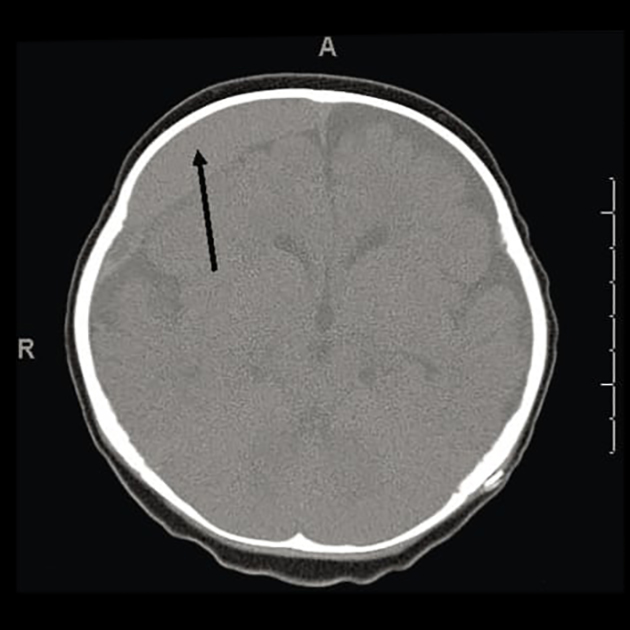
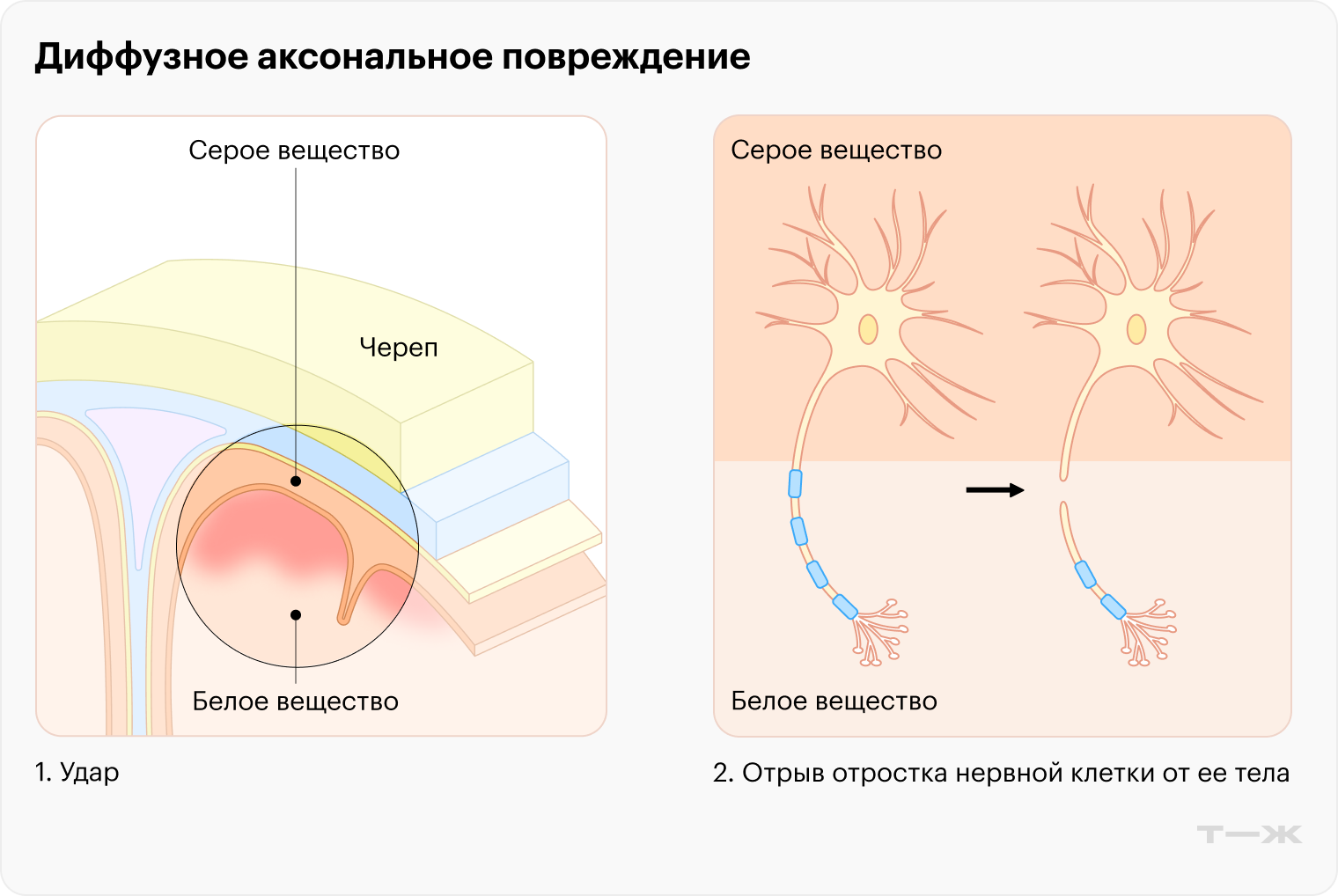
Диффузное аксональное повреждение, ДАП, возникает при сильном ускорении и торможении мозга, в результате которого нервные клетки и их отростки — аксоны — разобщаются. Такая травма обычно развивается в результате ДТП.
ДАП проявляется длительным снижением уровня сознания вплоть до комы и, как правило, приводит к вегетативному состоянию .
Как обследуют младенцев с черепно-мозговой травмой
Маленькие дети не могут объяснить свои ощущения, к тому же симптомы при ЧМТ могут не проявиться сразу, а нарастать постепенно, поэтому важно правильно и быстро обследовать ребенка.
Ребенка с черепно-мозговой травмой в приемном отделении в первую очередь осматривает нейрохирург: его задача — в том числе не пропустить другие травмы, чтобы при необходимости направить к смежным специалистам. Если поступает ребенок с тяжелой травмой, его осматривает несколько врачей одновременно: реаниматолог, нейрохирург, травматолог и хирург.
Независимо от тяжести состояния, ребенка с ЧМТ также обязательно должны осмотреть оториноларинголог и офтальмолог, а всех детей до года направляют к травматологу и хирургу.
Сбор анамнеза и жалоб. Врачи выясняют механизм, место и время получения травмы. Если она была связана с падением, уточняют высоту падения, характер поверхности, на которую упал ребенок, как и какой областью головы он ударился.
Также спрашивают, какие симптомы возникли у ребенка после травмы: была ли потеря сознания и как долго она длилась, была ли рвота или срыгивания и сколько раз, были ли судороги, изменилось ли поведение или аппетит.
Общий осмотр. Врачи должны убедиться в проходимости дыхательных путей — их обструкция, то есть непроходимость, нередко возникает после травмы лица. Еще нужно исключить нарушения дыхания и кровообращения, для этого проводят пульсоксиметрию , а также измеряют артериальное давление и пульс, слушают легкие и сердце.
При осмотре оценивают признаки травмы на голове: есть ли отек, гематома, ссадина, ушиб. У младенцев обязательно осматривают родничок: если он выбухает и напряжен, это может говорить о повышении внутричерепного давления из-за отека головного мозга или гематомы.
Неврологический осмотр. Врач оценивает уровень сознания ребенка, для этого пользуются шкалой комы Глазго, модифицированной для младенцев. Проверяют:
- Открывает ли ребенок глаза — спонтанно, в ответ на голос или болевые ощущения.
- Есть ли спонтанные движения конечностями, как ребенок реагирует на прикосновение или боль.
- Вербальную реакцию ребенка — гулит или лепечет, плачет, стонет в ответ на болевое раздражение.
- Размер зрачков и их реакцию на свет.
- Движения глазных яблок.
- Мимику.
- Силу в разных мышцах ног и рук.
- Тонус мышц в руках и ногах.
- Реакции ребенка на прикосновения, легкие покалывания.
- Рефлексы.
По каждому параметру присваивают баллы — их сумма позволяет оценить, насколько серьезно повреждены мозговые структуры.
Рентген черепа выполняют при подозрении на перелом костей черепа — для исключения или подтверждения повреждений мозга он не подходит.
УЗИ головного мозга, или нейросонографию, можно провести только у новорожденных и детей первого года жизни, у которых еще не закрылся родничок. Исследование позволяет выявить внутричерепные гематомы.
Компьютерная томография головного мозга — золотой стандарт при обследовании пациентов с травмой, но у маленьких детей ее используют только по строгим показаниям из-за лучевой нагрузки во время исследования. Чтобы определить, стоит ли подвергать ребенка КТ, врачи пользуются правилами PECARN. КТ детям младше двух лет делают обязательно, если:
- По шкале комы Глазго оценка не выше 14 баллов, то есть сознание угнетено.
- Есть изменения психического состояния, в частности раздражительность или сонливость.
- Врачи подозревают перелом костей или основания черепа.
- После травмы были судороги.
- Ребенок потерял сознание на несколько секунд.
- Родничок напряжен.
Даже один пункт из этого списка говорит о том, что нужно сделать компьютерную томографию.
Ребенка зачастую оставляют под наблюдением с возможностью провести КТ позже, если:
- Была только совсем кратковременная потеря сознания или в момент травмы не было свидетелей.
- Ребенок был сонливым или раздражительным, но на момент осмотра состояние в норме.
- Родитель говорит, что поведение ребенка изменилось.
- Механизм травмы был опасным — например, падение с высоты больше 0,9 м.
- Есть подкожная гематома не в лобной части головы.
- Есть рвота.
- Ребенок младше трех месяцев и есть подозрение, что родители скрывают, как на самом деле была получена травма.
Родителям детей первого года жизни с ЧМТ всегда предлагают госпитализацию для наблюдения — даже если нет оснований подозревать серьезные повреждения.
МРТ головного мозга не выполняют, потому что исследование занимает много времени. В неотложных ситуациях используют сокращенные протоколы МРТ с адекватным качеством изображений, но это редкость.
Как лечат черепно-мозговые травмы у младенцев
Лечение ЧМТ направлено на устранение угрозы жизни и профилактику дальнейшего повреждения головного мозга. Дело в том, что нарушения дыхания и кровообращения, которые бывают при тяжелых травмах, способствуют дополнительному повреждению мозга, а у детей есть особенности анатомии и физиологии, которые располагают к таким осложнениям:
- Относительно большой затылок придает шее ребенка, лежащего на спине, изогнутое положение — при снижении уровня сознания и западении корня языка это может привести к непроходимости дыхательных путей.
- У детей маленькая ротовая полость, относительно большой язык, узкая и короткая трахея, что затрудняет интубацию при необходимости перевода на искусственную вентиляцию легких.
- Младенцы хуже взрослых переносят снижение артериального давления и недостаток кислорода.
- Головной мозг детей склонен к отеку и набуханию.
Повреждения скальпа. Рану обрабатывают, ее края сводят лейкопластырем или, если рана большая, зашивают. Дальше нужно ежедневно обрабатывать шов растворами антисептика и менять повязки. Для профилактики инфекции врач может назначить антибиотик. Если ребенок жалуется на боль, используют разрешенные по возрасту обезболивающие, например ибупрофен или парацетамол.
Переломы костей черепа. Линейные переломы не требуют лечения и срастаются через 6—12 месяцев. Все это время нужно наблюдаться у невролога, чтобы не пропустить растущий перелом. Если он все-таки возникнет, потребуется пластика костного дефекта черепа.
Вдавленные переломы требуют операции, если фрагмент кости вдавлен в полость черепа больше чем на толщину самой кости. Костные отломки удаляют, проверяют, не повреждена ли твердая мозговая оболочка, убирают отмершие ткани, гематомы, выполняют пластику дефекта черепа. В других случаях перелом срастается самостоятельно.
Переломы основания черепа сопровождаются ликвореей, которая у детей проходит без лечения. Но может потребоваться и операция, например если образовалась ликворная фистула — это канал, который формируется, когда края кости и твердой мозговой оболочки недостаточно сходятся.
Сотрясение мозга проходит само, нужно только соблюдать режим, свести экранное время к нулю и контролировать симптомы — врач назначит обезболивающие и противорвотные препараты. Ребенка после сотрясения мозга обычно выписывают из больницы через неделю, а полное выздоровление занимает 2—4 недели.
Ушиб головного мозга. При ушибе ребенок может быть без сознания, поэтому в первую очередь обеспечивают адекватное дыхание и кровообращение. При необходимости проводят интубацию трахеи и искусственную вентиляцию легких. Важно поддерживать артериальное давление в норме, чтобы исключить вторичное повреждение головного мозга.
У пациентов в коме контролируют внутричерепное давление с помощью датчика, который имплантируют в желудочек мозга. Чем выше внутричерепное давление, тем ниже давление перфузионное, под которым кровь снабжает мозг, — то есть кровообращение в мозге ухудшается.
Для снижения внутричерепного давления пациента погружают в сон, обезболивают, приподнимают изголовье кровати, используют специальные мочегонные препараты, выводят ликвор из желудочков мозга. Если это не дает эффекта или отек головного мозга нарастает, проводят трепанацию черепа, чтобы увеличить пространство для головного мозга. Иногда может понадобиться удаление ушибленных тканей.
Эпидуральная гематома. В зависимости от размеров гематомы и состояния ребенка ее либо удаляют, либо наблюдают. Для удаления проводят трепанацию черепа, убирают сгустки крови, находят кровоточащий сосуд и останавливают кровотечение, затем возвращают кость на место.
Если выбирают наблюдательную тактику, ребенка помещают в реанимацию под круглосуточное наблюдение. Через некоторое время проводят контрольную КТ, чтобы удостовериться, что гематома не увеличивается в размерах.
Субдуральная гематома обычно требует хирургического удаления. Но при небольших размерах врачи могут выбрать наблюдательную тактику. Прогноз для пациента при субдуральных гематомах зависит от степени повреждения головного мозга.
Диффузное аксональное повреждение не лечится, а терапия направлена на контроль жизненно важных функций организма и внутричерепного давления, чтобы не допустить дополнительного повреждения мозга.
Чем длительнее кома, тем хуже исход. Из пациентов, находившихся в коме с ДАП больше 10 суток, 40% погибает, а треть навсегда остается в вегетативном состоянии или состоянии глубокой инвалидности. Только менее чем у трети удается добиться умеренной инвалидизации или хорошего восстановления.
Последствия травмы головы у детей
Осложнения ЧМТ у ребенка. Вероятность и тяжесть осложнений зависят от характера и серьезности травмы, но в большинстве случаев исход благоприятный. Долгосрочные последствия обычно бывают после тяжелых ЧМТ, например ушиба головного мозга тяжелой степени или диффузного аксонального повреждения.
Травма головы у ребенка может привести:
- К эпилепсии — когда в месте повреждения в головном мозге образуется очаг с патологической активностью нервных клеток, это приводит к судорогам.
- Гидроцефалии — когда возникает препятствие для оттока ликвора или нарушение его всасывания, развивается водянка головного мозга.
- Ликворее — образованию каналов, по которым ликвор вытекает наружу через нос или ухо, что чревато развитием инфекции.
- Парезам и параличам — когда повреждение нервных клеток, ответственных за двигательную функцию, и их отростков приводит к слабости в конечностях.
- Дефектам костей свода черепа, если после перелома или операции из-за травмы не удается восстановить кость, — в этом случае нужна пластическая операция.
- Посттравматическому менингоэнцефалиту — воспалению оболочек и вещества головного мозга — или остеомиелиту, то есть воспалению костей черепа. Это возможно при открытых переломах.
- Хроническим субдуральным гематомам — это острые субдуральные гематомы, которые не рассосались после консервативного лечения, или гематомы, которые были пропущены при обследовании.
- Слепоте и нарушениям слуха.
- Отставанию в психомоторном развитии.
- Вегетативному состоянию или состоянию малого сознания — когда выход из комы сопровождается только отдельными признаками осознания себя и окружающего мира. Такой сценарий вероятнее после диффузного аксонального повреждения.
Наблюдение после травмы головы у ребенка. Некоторые осложнения, например эпилепсия, поведенческие нарушения, отставание в психомоторном развитии, могут впервые дать о себе знать через несколько месяцев или даже лет после травмы. Поэтому все дети после ЧМТ должны наблюдаться у невролога:
- Раз в три месяца в течение первого года после травмы.
- Каждые полгода в течение второго года.
- Дальше — по мере необходимости.
В большинстве случаев во время планового приема достаточно осмотреть ребенка и опросить родителей, но могут понадобиться контрольная КТ или МРТ и электроэнцефалография. Иногда нужно наблюдение офтальмолога или оториноларинголога.
Как не допустить травм головы у младенца
Важно соблюдать следующие правила:
- не оставлять ребенка на пеленальном столике, диване или кровати, даже если он еще не умеет переворачиваться;
- пристегивать ребенка в стульчике для кормления и автокресле;
- автолюльку при переноске ставить на пол, а не на мебель;
- опустить матрас в детской кроватке, когда ребенок учится сидеть и вставать у опоры;
- отказаться от ходунков, потому что дети могут выпасть из них, упасть с лестницы, получить доступ к потенциально опасным местам в доме;
- перевозить ребенка в правильно установленном автокресле, подходящем ему по возрасту;
- установить блокираторы на окна — в комнате с ребенком окно должно открываться максимум на 10 см — и не оставлять под окнами мебель;
- установить ограждения для лестниц.
Важно рассказать всем людям, ухаживающим за младенцем, о синдроме встряхнутого ребенка. Нельзя оставлять ребенка с человеком, который легко теряет самообладание или проявлял склонность к насилию в прошлом.
Отдельно обговорите с близкими, что недопустимо подбрасывать ребенка во время игры. Во-первых, есть риск его не поймать, а во-вторых, так можно повредить шейный отдел позвоночника из-за его избыточного сгибания или разгибания под тяжестью относительно большой головы ребенка. Это приводит к перерастяжению спинного мозга, образованию гематом под его оболочками, повреждению связок позвоночника.
Такой же вред ребенку может нанести качание его на коленке, бег или быстрая ходьба с ребенком в эргорюкзаке. Бегать можно только с ребенком в коляске.
Когда врач должен сообщить о травме головы у ребенка в правоохранительные органы
Согласно приказу Минздрава РФ от 24.06.2021 № 664н, врач обязан сообщить о травме в полицию, если подозревает, что пациент получил ее в результате противоправных действий, или если травмирован маленький ребенок, который из-за возраста не может сообщить подробности случившегося.
Медики всегда сообщают в полицию, когда подозревают жестокое обращение, но они также должны обратиться в органы опеки и попечительства, если считают, что ребенок травмировался из-за действий или бездействия родителей. Поэтому даже травма, полученная из-за случайного падения, может стать основанием для проверки семьи.
По правилам, сотрудники органов опеки должны прийти домой к ребенку в течение трех дней после получения сообщения, чтобы проверить, в каких условиях он живет. Не стоит этого бояться: если травма получена в результате несчастного случая, а родители ответственно выполняют свои обязанности, проблем не будет.
Запомнить
- Черепно-мозговые травмы часто случаются у детей. У малышей до двух лет к ним обычно приводят падения, ДТП или жестокое обращение.
- Ребенка до двух лет после любого удара головой лучше показать врачу.
- В первую очередь ребенка после травмы головы должен осмотреть нейрохирург. Он же определяет, нужно ли показать его врачам других специальностей.
- Чтобы определить, какая именно травма у ребенка, врачи могут провести рентген или КТ, реже МРТ. Детям, у которых не зарос родничок, иногда делают УЗИ.
- Черепно-мозговые травмы у детей могут быть как легкими, так и очень серьезными, причем по внешним симптомам определить тяжесть травмы получится не всегда.
- Самая распространенная и легкая ЧМТ — сотрясение мозга, она не требует специального лечения и проходит самостоятельно через 2—4 недели.
- Последствия ЧМТ у детей могут быть отдаленными — например, иногда они приводят к развитию эпилепсии, нарушениям слуха и зрения или отставанию в психомоторном развитии через недели или даже годы. Чтобы вовремя выявить осложнения, важно наблюдаться у невролога.
- Чтобы предупредить травмы головы у младенца, нужно не оставлять его на пеленальном столике, диване или кровати, всегда пристегивать в стульчике для кормления, автолюльку ставить на пол, а не на мебель, не пользоваться ходунками, установить блокираторы на окна и ограждения на лестницы.
- Если врачи подозревают, что травма была получена в результате жестокого обращения с младенцем, они передают информацию в полицию.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov